Боль в груди при движении рукой

Сердечные причины
Сжимающая (давящая, жгучая) боль посередине груди – распространенный симптом ишемической болезни сердца (стенокардии). Иногда она распространяется на левую половину грудной клетки, левую руку (лопатку, подреберье, спину). Возникает обычно при физической нагрузке, стрессе, реже – в покое. Приступ продолжается до 10-15 минут, снимается нитроглицерином.
Острая, резкая, интенсивная боль в центре грудной клетки или слева, сопровождающаяся холодным потом, удушьем, тошнотой, сильным страхом смерти – это клинический признак инфаркта миокарда. Возникает спонтанно, без привязки к нагрузкам, даже ночью во сне, длится более 15 минут, не снимается средствами от стенокардии. При инфаркте требуется срочная госпитализация.
Боль в грудине локализуется посередине при болезнях легких (пневмония, бронхиты, трахеиты), ЖКТ (язва желудка и двенадцатиперстной кишки, гастрит, заболевания пищевода), грудного отдела позвоночника (остеохондроз), периферической нервной системы (вегетососудистая дистония, межреберная невралгия), при диафрагмальном абсцессе или онкозаболеваниях органов грудной области.
Гастроэзофагеальная рефлюксная болезнь вызывает постоянное чувство жжения посередине груди и в горле (изжога). Если болевые ощущения усиливаются, когда человек ложится, это указывает на возможную грыжу диафрагмы. Болевые симптомы в верхней части груди – это вероятные заболевания верхних дыхательных путей.
При вышеперечисленных болезнях болезненность, локализующаяся обычно посередине груди, иногда распространяется на левую часть тела (реже правую или в спину). Поставить диагноз сможет только врач, поэтому, за исключением случаев экстренной госпитализации, откладывать визит к специалисту неразумно. Важно отследить и сообщить терапевту о сопутствующих симптомах: одышка, потливость, отеки, высокая температура, кашель, характер боли при нагрузке/покое, приеме пищи, разных положениях тела.
Перикардит (воспаление оболочки сердца), как правило, сопровождается постоянной умеренной (порой усиливающейся) ноющей болью, которая беспокоит в области сердца и над ним, иногда распространяется на правую половину грудной клетки, а также эпигастральную область и левую лопатку. Если человек лежит на спине, болевые ощущения усиливаются.
Другими заболеваниями с характерным болевым симптомом как в правой, так и левой стороне грудины могут быть неврологические проблемы. Воспаление, абсцесс, опухоль правого легкий сопровождаются разнохарактерной постоянной болью (ноющей, давящей, тупой, жгущей), иногда с иррадиацией на здоровую сторону, живот, шею, плечо, и усиливающейся при кашле.
Если болевой симптом в груди возникает или усиливается при кашле, это может быть признаком:
- болезней плевры (оболочки внутренних поверхностей грудной полости);
- нарушений подвижности грудного отдела позвоночника и ребер;
- межреберной невралгии;
- простудных заболеваний дыхательных путей (трахеит, бронхит);
- почечной колики;
- пневмоторакса;
- онкологии легких;
- травм грудной клетки.
При остеохондрозе
Обострение остеохондроза грудного отдела позвоночника порой принимают за патологию сердечно-сосудистой системы, т.к. сопровождающая его боль в грудине локализуется, как правило, в области сердца, иногда с иррадиацией на правую половину, в спину или бок. Болевой симптом возникает внезапно, приступообразно или характеризуется неинтенсивным длительным течением. Усиление неприятных ощущений происходит при вдохе, выдохе (при приступе бывает тяжело дышать), кашле, движении рук и шеи.
Схожесть симптомов с инфарктом и стенокардией приводит к тому, что пациенты безуспешно пытаются облегчить свое состояние лекарствами от этих болезней. При неправильном лечении или его отсутствии поражаются внутренние органы (поджелудочная железа, печень, кишечник), не исключено возникновение сбоев работы сердечно-сосудистой системы, поэтому посещение врача не стоит откладывать.
При движении
При многих болезнях (стенокардия, инфаркт, миокардит, плеврит, остеохондроз, травмы грудной кости, перелом ребра) боль в грудине при движении усиливается. Иногда неприятные ощущения беспокоят только при некоторых движениях, например, при наклонах, резких поворотах, поднятии тяжестей, надавливании на грудную кость.
Если сильная боль возникла внезапно и сопровождается нехваткой воздуха, одышкой, помутнением сознания, тошнотой, следует немедленно обратиться за врачебной помощью.
Экстренная госпитализация показана при таких заболеваниях, имеющих без оказания своевременной помощи высокий процент летального исхода, как:
- инфаркт миокарда;
- тромбоэмболия легочной артерии;
- спонтанный разрыв пищевода;
- расслаивающая аневризма аорты;
- ишемическая болезнь (стенокардия);
- спонтанный пневмоторакс.
Миокардит
Это воспаление сердечной мышцы характеризуется разнообразными (колющими, ноющими, давящими) болями в груди слева и посередине, одышкой, слабостью, аритмией. Людям с такими клиническими симптомами следует безотлагательно обратиться к врачу, ведь некоторые виды миокардита могут спровоцировать более серьезное заболевание – дилатационную кардиомиопатию и даже привести к летальному исходу.
Ревмокардит
Если не лечить ревматическое поражение миокарда (ревмокардит), то 20-25% случаев заканчиваются формированием порока сердца. Симптоматика зависит от вида заболевания, степени тяжести и не всегда выражена. Следующие признаки могут говорить о возможном развитии ревмокардита (особенно если они появились через 2-3 недели после перенесенной острой носоглоточной инфекции): боль в грудине (выраженная или неинтенсивная) в области сердца, одышка, тахикардия, отеки ног, кашель при нагрузке.
Боли в сердце вызывают следующие опасные болезни:
- приступ стенокардии;
- инфаркт миокарда;
- воспаление сердечной сумки;
- расслоение и разрыв аневризмы аорты в грудном отделе.
Эти патологии требуют внимательного медицинского обследования и лечения. Для инфаркта миокарда характерны острые пронизывающие боли в области сердца слева, нехватка воздуха и страх смерти. Неприятные ощущения могут переходить на руку, ключицу и левую половину тела.
Хотя симптомы стенокардии в чем-то схожи с симптомами инфаркта, они не продолжаются более 15 минут. Однако приступы, следующие один за другим, могут привести к тяжелым последствиям.
При разрыве аневризмы аорты требуется экстренная хирургическая операция. Прогноз не всегда благоприятный, многое зависит от размера аневризмы и скорости оказания первой помощи. Состояние человека быстро ухудшается, возникает сильная боль, затем потеря сознания и шок.
Нередко болевые ощущения в области сердца вызываются совсем другими органами. Рассмотрим лишь самые частые из таких проблем.
Боли в груди появляются на фоне остеохондроза. Их характер интенсивный, отдающий в лопатки и руки. При движении боли усиливаются. Иногда смена положения тела в пространстве приносит неописуемую боль. Хотя симптоматика несколько напоминает приступ стенокардии, у заболеваний нет ничего общего, и лечение требуется совершенно разное.

Боли, напоминающие сердечные, развиваются при плевритах. Плеврит – это воспаление оболочки легкого, плевры. Ощущения усиливаются при вдохе или кашле.
Сердечный дискомфорт развивается при нейроциркуляторной дистонии. Данная патология не затрагивает сердце. Однако человек испытывает такие симптомы:
- ноющие и давящие боли в сердце;
- повышение артериального давления;
- жжение за грудиной.
Межреберные невралгии тоже вызывают подобные симптомы. Боль распространяется вдоль ребер, усиливается при изменении положения тела. Опоясывающий лишай иногда сопровождается болями, напоминающими сердечные.
Помимо вышеописанных патологий, боли в области сердца развиваются при таких заболеваниях:
- язва желудка;
- туберкулез;
- спазм пищевода;
- миозит;
- травмы;
- пневмоторакс.
Чтобы предотвратить развитие серьезных патологий, при первых болевых ощущениях следует обратиться в больницу. Врачи проведут качественное обследование, что поможет понять, почему появились такие симптомы, поставить точный диагноз и порекомендовать эффективное лечение.
Что может сделать врач, когда к нему обратился пациент с болями в грудной клетке?
Болевые ощущения в груди – часто явный признак грудного остеохондроза. Этот отдел – самая прочная часть позвоночника, но исключать наличие в нем патологии не стоит. Отсутствие физических нагрузок, сколиоз, поднятие тяжестей – те факторы, которые провоцируют развитие грудного остеохондроза. Постоянное их воздействие негативно отображается на состоянии хрящевой, костной ткани позвоночника: межпозвоночные диски разрушаются, появляются остеофиты.

При движении они сдавливают спинномозговые корешки и сосуды: ухудшается кровообращение в органах грудной клетки, нарушается их иннервация. Если остеохондроз прогрессирует, давление на околопозвоночные структуры увеличивается – появляется боль.
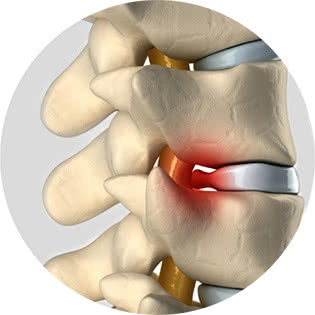
На рисунке показано давление позвонка на нервные окончания спинного мозга.
Локализация болевых ощущений может быть разной. Все зависит от того, в какой области грудного отдела разрушаются межпозвоночные диски. Если защемлены корешки, расположенные в зоне 2-3 позвонков, боли проявляются в грудной клетке.
Боли в груди могут появиться и при патологии в шейном отделе позвоночника. Однако в большинстве случаев боли в грудине указывают на грудной остеохондроз.
Грудной остеохондроз – самая «коварная» форма заболевания, поскольку на первых стадиях своего развития он может вовсе не проявляться. Болевой синдром возникает значительно позже: когда сформировалась протрузия или межпозвоночная грыжа. При этом боль:
- появляется при движении, наклонах и поворотах туловища, чихании и кашле;
- усиливается при попытке сделать глубокий вдох и выдох;
- отдает в желудок, печень или сердце;
- сопровождается дискомфортом в правом или левом подреберье;
- имеет одно- или двусторонний характер (при боковой и срединной грыже, соответственно);
- беспокоит постоянно или возникает периодически.
Все болевые ощущения в грудной клетке при грудном остеохондрозе делят на две категории (смотр. табл.).
| Критерий | Тип боли | |
| Дорсаго | Дорсалгия | |
| Характер боли | Режущая, острая, возникает внезапно (может появиться ночью) | Умеренная, но постепенно усиливается |
| Продолжительность | Длится недолго (стихает в течение 30 минут после приступа) | Боль хроническая (длится от 2 до 3 недель) |
| Фактор, провоцирующий возникновение боли | Изменение положения тела после монотонной работы в одной позе (например, подъем со стула) | Глубокое дыхание, резкие повороты и наклоны туловища, вставание с кровати после сна |
| Интенсивность боли при движении | Усиливается (при наклонах туловища, вращении руками) | Проходит после непродолжительной ходьбы |
| Влияние на физическую активность | Отмечается скованность в мышцах шеи и плеч, сильное ограничение движений, затрудненное дыхание | Ощущается скованность в шейно-плечевом отделе. Боль терпима, поэтому она не сильно ограничивает движения и не влияет на физическую активность человека |
Наиболее тяжелым проявлением грудного остеохондроза являются острые боли в ребрах (межреберная невралгия). По интенсивности они уступают лишь почечным коликам.
Кроме болей в грудной клетке при остеохондрозе у больного могут возникнуть и другие симптомы корешкового синдрома:
- нарушение чувствительности кожи («ползание мурашек») в области пораженных позвонков;
- ухудшение рефлексов, снижение тонуса мышц, которые расположены ниже грудной клетки;
- похолодание, бледность кожи нижних конечностей;
- сердечные боли;
- кашель, одышка.
Клиническое проявление грудного остеохондроза напоминает симптомы пневмонии, патологии сердечно-сосудистой системы (смотр. табл.).
| Причина боли в грудной клетке | Особенности боли | Отличие от болей при грудном остеохондрозе |
| Инфаркт, стенокардия | Длится от 20 до 40 минут. Болевые ощущения локализованы слева, но могут возникнуть и в правой части грудной клетки. Иногда иррадируют в плечо и левую руку, область лопатки, нижнюю челюсть и живот. | Боль имеет более выраженный характер и сочетается с такими симптомами: чрезмерная потливость, низкое артериальное давление, поверхностное дыхание, головокружение. При стенокардии боль в груди стихает после приема нитроглицерина. |
| Пневмония | Беспокоит постоянно, усиливается при дыхании. | Локализована не четко, сопровождается кашлем, отделением слизи, лихорадкой, головными болями. |
| Тромб легочной артерии | Возникает внезапно. Клиническое проявление боли (ее локализация, интенсивность) напоминает инфаркт миокарда. Усиление боли наблюдается при дыхании, кашле. | У больного отмечаются: падение АД, сильная одышка, кровохарканье, тахикардия, посинение верхней половины туловища. |
Определить из-за чего болит грудная клетка без консультации доктора невозможно. Поставить правильный диагноз может только специалист.
Выявить точную причину боли в груди можно только после комплексного обследования. Для того чтобы исключить заболевания сердца и легких больной проходит ЭКГ, эхокардиографию, флюорографию. Если патологии органов грудной клетки не обнаружены, назначают такие методы исследования позвоночника:
- Контрастная дискография – проводится для оценки состояния межпозвоночных дисков (образование трещин, протрузии).
- Миелография – диагностика спинного мозга с помощью контрастного вещества.
- Компьютерная, магниторезонансная томография – помогают определить стадию остеохондроза, тип защемленного корешка, выявить место разрушения межпозвоночного диска.
Применение КТ и МРТ актуально при подозрении на остеохондроз, спондилоартроз, опухоль позвоночника и окружающих его тканей, подготовке к операции. Такие методы диагностики помогают поставить диагноз, определить характер осложнений, объем необходимой терапии. В тяжелых случаях результаты обследования передают специалистам по всему миру через сеть Интернет.
Если остеохондроз – «провокатор» болей в грудной клетке, на снимках видно следующее:
- уменьшение высоты межпозвоночных дисков;
- сдавливание спинного мозга, его корешков и сосудов (при грудной форме остеохондроза компрессионная миелопатия встречается редко);
- наличие остеофитов на позвонках, протрузии или межпозвоночной грыжи;
- воспаление корешков и окружающих позвоночник тканей;
- выраженный сколиоз, лордоз или кифоз.
У больных грудным остеохондрозом существенно повышается риск развития бронхиальной астмы, воспаления сердечной мышцы. Поэтому после подтверждения взаимосвязи между болями в грудной клетке и патологией позвоночника нужно немедленно приступать к лечению.

Если боли в груди возникают из-за компрессии спинномозговых корешков, которые отвечают за нервное обеспечение органов грудной клетки, нужно лечить позвоночник. Терапия остеохондроза предусматривает применение медикаментозных препаратов, вспомогательных методик лечения. Основные ее цели – уменьшить давление на корешки, улучшить обменные процессы в тканях позвоночника, восстановить функции поврежденных нейронов.
Нестероидные противовоспалительные средства:
- снимают воспаление в месте пережатия корешков, сосудов спинного мозга;
- уменьшают отечность тканей;
- снижают выраженность боли.
Хондропротекторы. Принцип действия:
- восстанавливают эластичность межпозвоночных дисков;
- насыщают поврежденные ткани питательными элементами;
- препятствуют дальнейшему разрушению хрящевой ткани.
Обезболивающие и согревающие препараты. Результат после их применения:
- нормализуется кровообращение в больном месте;
- исчезает скованность в мышцах;
- активизируется обмен веществ в костных и хрящевых тканях.
Сосудорасширяющие и улучшающие процессы обмена средства:
- снимают спазмы сосудов;
- стимулируют приток крови к органам грудной клетки и поврежденным тканям;
- ускоряют метаболизм.
При сильных болях в грудной клетке иногда используют глюкокортикоиды или новокаиновые блокады.
Физиотерапевтические процедуры – помогают снять давление с корешков, устранить мышечные спазмы. Положительный эффект при остеохондрозе оказывают:
- грязелечение;
- воздействие лазером, ультрафиолетом;
- ударно-волновая терапия;
- иглоукалывание.
Массаж, мануальную терапию (не применяют в острый период течения заболевания). Терапевтическое действие:
- восстанавливаются функции мышц (исчезают патологические рефлексы);
- улучшается кровообращение в тканях позвоночника, грудной клетке;
- нормализуются обменные процессы в организме.
Мануальная терапия не применяется при сильных болях в спине и грудной клетке, беременности, свежих травмах позвоночника, обострении хронических заболеваний и высоком давлении.
Лечебную гимнастику. Эффект от занятий:
- укрепляется мышечный корсет;
- возобновляются функции суставов, связок и мышц;
- уменьшается статическое напряжение позвоночника.
Эффективность лечебной физкультуры намного выше, если выполнять упражнения в теплой воде. Не менее полезно при грудном остеохондрозе заниматься плаванием.
Выздоровление больного во многом зависит от того, насколько правильно он питается. Сбалансированное питание помогает быстрее справиться с болезнью, восстановить функции всех органов и систем организма. Поэтому при остеохондрозе, сопровождающемся болями в грудной клетке, рекомендуется:
- Включить в меню блюда, способствующие восстановлению хрящевой ткани (желе, заливная рыба, холодец).
- Употреблять продукты, богатые клетчаткой и кальцием (свежие овощи, фрукты, молоко, творог).
- Кушать 4-5 раз в день: маленькими порциями. Переедание – одна из причин набора лишнего веса, а он, как известно, увеличивает нагрузку на позвоночник.
- Свести к минимуму употребление соленых блюд, сладкого, копченостей.
- Пить как можно больше воды (нехватка жидкости в организме негативно сказывается на состоянии хрящевой ткани).
- Отказаться от крепкого кофе и чая (кофеин вымывает кальций).
Предупредить обострение грудного остеохондроза можно, если соблюдать меры профилактики. Что нужно делать:
- Проводить легкую разминку через каждые два часа сидячей работы.
- Стараться днем принять горизонтальное положение тела на 30-50 минут (чтоб позвоночник немного «отдохнул»).
- Отказаться от вредных привычек (курение, злоупотребление алкоголем).
- Заниматься активными видами спорта.
- Следить за осанкой, равномерно распределять нагрузку на спину при перенесении тяжелых предметов.
- Хорошо высыпаться (оптимальная продолжительность сна – 8 часов в сутки).
- Избегать стрессов, как можно чаще выходить на свежий воздух.
При движении
Давящая боль слева
Кроме таких типичных болезней миокарда, как инфаркт и стенокардия, маскироваться под болезни сердца могут проблемы с другими органами. Так, проблемы с поджелудочной железой, находящейся с левой стороны брюшной полости, способны вызывать давящую тупую боль в грудине слева. Другая возможная причина – это грыжа пищеводного отверстия диафрагмы. Ноющая, давящая боль с левой стороны бывает симптомом вегетососудистой дистонии, воспаления левого легкого или плевры.
Что значит боль при вдохе и выдохе?
Боль в грудине при выдохе или вдохе не связана напрямую с миокардом, а является признаком следующих заболеваний:
- межреберная невралгия (боль локализуется чаще слева, неприятные ощущения усиливаются при попытке глубоко вздохнуть или при кашле);
- пневмоторакс (когда воздух скапливается между грудной стенкой и легким, характеризуется болью слева, которая усиливается, когда человек глубоко дышит);
- предкордиальный синдром (сильная боль неожиданно возникает во время вдоха, повторяется несколько раз за день, не связана с нагрузками, не требует специфического лечения).



