Деформации стопы у взрослых и детей: виды, фото, лечение
Профилактика и лечение деформаций и заболеваний стоп
Деформации костей и суставов ног диагностируются у пациентов всех возрастов. Часто нарушения развиваются еще в детстве, на этапе становления основных функций опорно-двигательного аппарата. У малышей до 2-3 лет подошвы ступней остаются плоскими за счет физиологической слабости мышц. Процесс формирования продольного и поперечного сводов стопы продолжается в среднем до 5-6 лет, поэтому о наличии патологии можно говорить только с этого времени.

Деформация стопы у человека
Основной причиной (около 80% случаев) развития деформаций у детей является дисплазия соединительной ткани – недостаточность, обусловленная патологическим изменением ее структуры. Это состояние развивается чаще всего вследствие генных мутаций и недостатка в организме некоторых минералов.
К другим причинам деформации стопы, независящим от возраста пациента, относится следующее:
- Генетическая предрасположенность;
- Недостаточная или чрезмерная физическая нагрузка на ноги;
- Ношение неудобной или неподходящей по размеру обуви;
- Эндокринные нарушения (сахарный диабет, гипотиреоз);
- Остеопороз, заболевания суставов и связок;
- Некоторые инфекции;
- Лишний вес;
- Травмы и последствия хирургического вмешательства.

Причины развития деформации стоп
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса.[2][6][13]
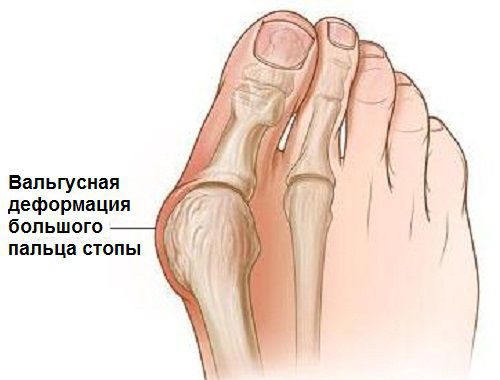
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
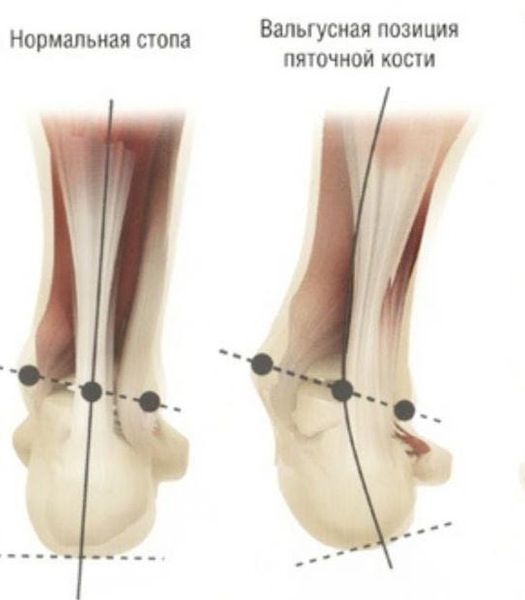
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%.[3][8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность;[10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной.[15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно – почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца;[13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок;[9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Лечение плоскостопия у детей и взрослых отличается. Детское плоскостопие полностью излечимо, так как организм еще растет. Самое главное – вовремя обнаружить патологию и принять меры.
Основная задача лечения плоскостопия у взрослых – остановить прогрессирование заболевания.
При лечении плоскостопия у детей учитывается, врожденная или приобретенная патология.

При врожденном заболевании стоп применяются лангетки и гипсовые повязки.
При приобретенном плоскостопии лечение направлено на укрепление мышечно-связочного аппарата. Для этого назначаются массаж, лечебная гимнастика, контрастное обливание ступней, ходьба по песку, гальке и специальным массажным коврикам. Обязательно рекомендуется ношение ортопедических стелек и обуви.
Лечение деформации стоп у взрослых направлено на купирование боли и нормализацию тонуса в связках стоп и мышцах.
Для лечения плоскостопия применяются лекарственные препараты, которые снимают боль в ногах и обладают противовоспалительным действием. В основном врачи назначают такие нестероидные противовоспалительные препараты, как диклофенак, ибупрофен и т.д.
Хороший эффект дает массаж ног, с помощью которого устраняется отечность в конечностях и повышается жизненный тонус. Могут быть рекомендованы занятия лечебной физкультурой и теплые ванночки для ног с морской солью.
Если наблюдается сильная деформация стопы, проводится хирургическое лечение.
Симптомы вальгусной деформации стопы
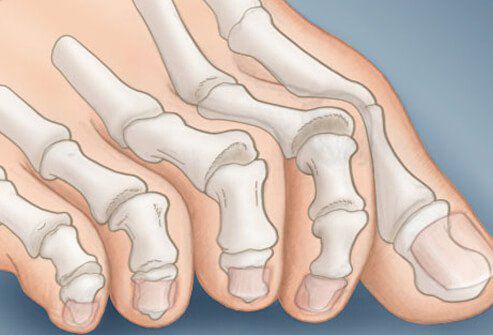
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава.[13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
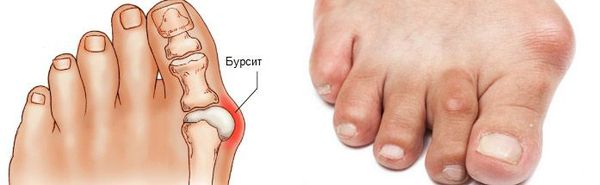
Боль усиливается, прежняя обувь становиться узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость.[11][15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник.[2][7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Виды нарушений
Все патологические устойчивые изменения формы ступней подразделяются на две группы:
- Врожденные – развиваются во внутриутробном периоде, нередко передаются по наследству. Их основными причинами являются пороки развития плода, амниотические перетяжки, патологическое течение беременности. Встречаются примерно в 5-7% случаев, с трудом поддаются медицинской коррекции;
- Приобретенные – формируются в течение жизни под действием внешних (неправильный образ жизни, травмы) и внутренних (различные заболевания) неблагоприятных факторов. Обычно хорошо поддаются профилактике и лечению на ранних стадиях.
В зависимости от типа и локализации поражения выделяют несколько видов деформаций стопы. Рассмотрим симптомы некоторых из них.
Плоскостопие
Одна из наиболее распространенных патологий проявляется уплощением продольного, поперечного или одновременно обоих сводов стопы. Основными симптомами заболевания являются:
- Видимые деформации (при продольном плоскостопии ступня удлиняется, при поперечном – становится шире, появляется «косточка»);
- Боль, дискомфорт и усталость после длительного стояния, бега или ходьбы;
- Неравномерное стаптывание обуви;
- Появление мозолей, натоптышей, вросших ногтей, с трудом поддающихся лечению.
Косолапие
Часто встречающаяся врожденная деформация стопы характеризуется следующими проявлениями:
- Отклонение ступни внутрь относительно продольной оси голени;
- Уменьшение размера пятки;
- Ограничение подвижности голеностопного сустава.
У детей значительно изменяется походка, в тяжелых случаях подошва выворачивается вверх, и самостоятельное передвижение становится невозможным. Кроме врожденной или наследственной, существует и приобретенная патология (3-5% случаев), развивающаяся после травм, ожогов, неправильного срастания костей.
Деформация характеризуется устойчивым разворотом большого пальца ноги вовнутрь, что не только является серьезным косметическим дефектом, но и причиняет значительную боль при ходьбе. На ранних стадиях признаки патологии практически отсутствуют, пациенты отмечают покраснение и уплотнение кожи с боковой поверхности первого пальца, отечность и дискомфорт. По мере развития заболевания симптомы нарастают, изменения становятся более заметными.
Основной причиной нарушения является слабость соединительной ткани. В большинстве случаев провоцирует развитие деформации длительное ношение неудобной обуви, в том числе на высоком каблуке, поэтому вальгусная стопа чаще всего диагностируется у женщин.

Внешний вид вальгусной деформации
Заболевание обычно формируется в первые годы жизни под действием внешних неблагоприятных факторов. Симптомы развиваются медленно, фото деформации стопы напоминает положение ног при косолапии. Ступня постепенно выворачивается наружу, что можно определить по быстрому стиранию внешней стороны подошвы обуви.
В тяжелых случаях нарушается строение передних отделов ступни, малыш начинает ходить на носочках. Движения ребенка становятся неловкими, он часто спотыкается, падает.
Полая стопа
Такая деформация ступни является состоянием, противоположным плоскостопию, и характеризуется чрезмерным увеличением высоты арочного свода стопы. Нарушение часто развивается в результате различных травм, заболеваний мышечной и нервной системы.
Патология сопровождается быстрой утомляемостью, появлением мозолей, деформацией пальцев. В тяжелых случаях пациенты не могут подобрать подходящую обувь, испытывают постоянную боль в ногах.
Конская стопа
Патология развивается вследствие нарушения ригидности мягких тканей и по своим симптомам напоминает частичный паралич мышц. Стопа выгибается, носок устремляется вниз, укорачивается икроножная мышца, в результате чего пациент не может встать на всю поверхность подошвы. Площадь опоры постепенно уменьшается, что значительно затрудняет ходьбу.
Основными причинами деформации являются инфекционные и воспалительные процессы в мягких тканях голени, травмы, длительное ограничение подвижности нижних конечностей. Иногда к развитию нарушения приводят аномалии строения ахиллова сухожилия или некоторые тяжелые неврологические заболевания.
При развитии заболевания пальцы ног (чаще всего второй и третий) выворачиваются, сгибаются и постепенно приобретают форму молотков. Такая деформация костей стопы чаще всего сопровождает продольное плоскостопие, в результате которого происходит удлинение ступни, и точки опоры при ходьбе и стоянии смещаются к ее передней части. К дополнительным провоцирующим факторам относится ношение тесной обуви, некоторые заболевания суставов и костной ткани, сахарный диабет.
Кроме внешних изменений, пациентов беспокоит боль в ногах, усиливающаяся при попытке встать на носочки. Из-за постоянного трения на фалангах деформированных пальцев формируются мозоли и даже язвы.
Все перечисленные нарушения могут встречаться в чистом виде или в сочетании друг с другом. Нередко симптомы заболеваний сопровождаются артритом, артрозом, подошвенным бурситом, пяточной шпорой. Комбинированные патологии тяжелее поддаются лечению и чаще сопровождаются осложнениями.
Важно!
При отсутствии своевременного лечения все деформации приводят к необратимым изменениям строения костей и суставов, тяжелым нарушениям походки, искривлению позвоночника, часто становятся причиной инвалидности.
Особенности нарушения у детей и взрослых
Ортопедические проблемы характерны как для детей, так и для взрослых. Однако в зрелом возрасте чаще всего диагностируется статическая деформация нижних конечностей, развивающаяся вследствие перегрузки стопы при неправильном образе жизни, наборе лишнего веса, беременности, чрезмерной физической активности.
У малышей нарушения обычно имеют легкую и умеренную степени тяжести, за исключением некоторых врожденных патологий. Родителям следует помнить, что полностью устранить деформацию консервативным путем можно только в раннем возрасте.
Диагностика и лечение
Выявляет тип деформации и назначает лечение ортопед или ортопед-травматолог. Постановка диагноза включает в себя следующие мероприятия:
- Беседа с пациентом для сбора информации о жалобах, анамнезе и общем состоянии здоровья;
- Визуальный осмотр нижних конечностей;
- Рентгенография стопы для выявления типа и особенностей патологии;
- Другие лабораторные и инструментальные исследования при необходимости (МРТ, КТ, анализы мочи и крови).

Способы диагностики деформаций стопы
Лечение назначается на основании полученных результатов обследования, которое включает в себя также определение степени фиксации (устойчивости) нарушения. Так, фиксированная деформация стопы не поддается терапии и требует обязательного хирургического вмешательства.
Консервативное лечение деформации стопы у взрослых и детей направлено на снятие неприятных симптомов, поддержание мышечного тонуса и предотвращение развития осложнений. Терапия включает в себя следующее:
- Ношение специальной обуви, стелек, вкладышей и других ортопедических приспособлений;
- Массаж и физиотерапия;
- Лечебная гимнастика;
- Прием обезболивающих и противовоспалительных препаратов при необходимости.
Важно!
При развитии болевого синдрома недопустим бесконтрольный прием медикаментов. Многие симптомы деформации стопы могут быть признаками других серьезных заболеваний, в том числе онкологических.
Консервативная терапия эффективна только при легких и умеренно выраженных деформациях стопы. Серьезные нарушения можно исправить только путем проведения операции, которая включает в себя иссечение и восстановление пораженных тканей, а также имплантацию суставов. Хирургическое лечение деформации стопы у детей раннего возраста проводится при тяжелых врожденных патологиях и ограничении подвижности.
Профилактика
Ортопеды рекомендуют проводить профилактику деформаций стопы, включающую в себя:
- Ношение удобной обуви по размеру;
- Щадящая физическая нагрузка;
- Контрастный душ и ванночки для ног;
- Хождение босиком, особенно по неровной поверхности;
- Своевременное устранение всех диагностированных патологий.
Деформации стоп требуют комплексного лечения, эффективность которого зависит от стадии заболевания. Чтобы исключить развитие тяжелых осложнений, необходимо регулярно проходить осмотр у ортопеда.
Ортопедические проблемы характерны как для детей, так и для взрослых. Однако в зрелом возрасте чаще всего диагностируется статическая деформация нижних конечностей, развивающаяся вследствие перегрузки стопы при неправильном образе жизни, наборе лишнего веса, беременности, чрезмерной физической активности.
У малышей нарушения обычно имеют легкую и умеренную степени тяжести, за исключением некоторых врожденных патологий. Родителям следует помнить, что полностью устранить деформацию консервативным путем можно только в раннем возрасте.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
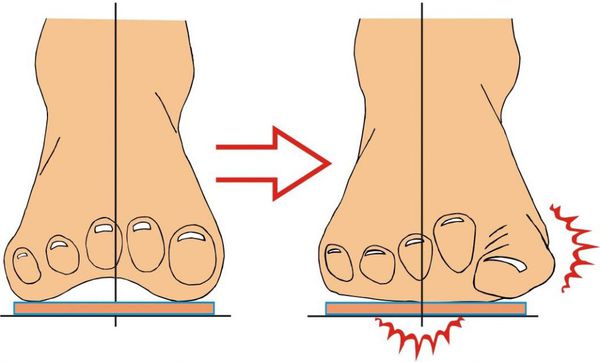
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы.[4][15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
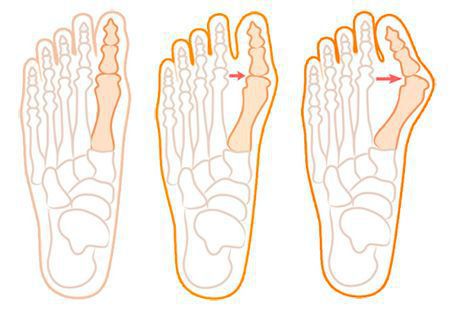
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака.[6][13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V.[5][8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах.[12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава.[10] Данная патология встречается нечасто и обычно является следствием травм.
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
Постановка диагноза ставится на основе соответствия симптомам. Первые три этапы были первоначально описаны Джонсоном.
| Стадия | Деформация | Лечение |
| I | Нет костной деформации, боль в области сухожилия ЗБМ | Синовэктомия, пересадка сухожилия, остеотомия пяточной кости. |
| IIa | Мягкая деформация, выводится пяточная кость. Недопокрытие таранной кости до 30%. | Пересадка сухожилия, медиализирующая остеотомия пяточной кости, операция Коттона. |
| IIb | Мягкая деформация, выводится пяточная кость. Недопокрытие таранной кости более 30%. | Пересадка сухожилия, медиализирующая остеотомия пяточной кости, операция Коттона. Удлинение латеральной колонны, артродез сустава Лисфранка |
| III | Фиксированная деформация | Трехсуставной артродез |
| IV | Деформация на уровне стопы и голеностопного сустава | Реконструкция связочного аппарата голеностопного сустава, реконструкция стопы |
| IVa | Нефиксированная деформация | Лечение, как и IIb |
| IVb | Фиксированная деформация | Лечение, как и III |
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
| I степень | II степень | III степень | |
|---|---|---|---|
| Межплюсневый угол | {amp}lt;12°{amp}gt; | {amp}lt;18°{amp}gt; | {amp}lt;18°{amp}gt; |
| Угол вальгусного отклонения первого пальца (Hallux valgus angle) | {amp}lt;25°{amp}gt; | {amp}lt;25°{amp}gt; | {amp}lt;35°{amp}gt; |
Существует другая классификация степени галюксной деформации, где оценивается только межплюсневый угол. Она менее точна и используется для первичной постановки диагноза:
I ст. — 15 градусов;
II ст. — 20 градусов;
III ст. — 30 градусов;
IV ст. — больше 30 градусов.
Для характеристики деформации заднего отдела при плосковальгусной стопе существует своя классификация, и одним из показателей учитывается установка пятки к оси голени:
I стадия — стопа располагается плоско, но отклонение небольшое: 10-15°;
II стадия — угол уже составляет 15-20°;
III стадия — искривление 20-30°, и его еще можно устранить;
IV стадия — тяжелая степень, стопа полностью распластана, а отклонение от нормы равно 30° и более.
Конечно, необходимо различать степени собственно плоскостопия (поперечного и продольного) — виновника всех деформаций, так как они напрямую связаны с ним.
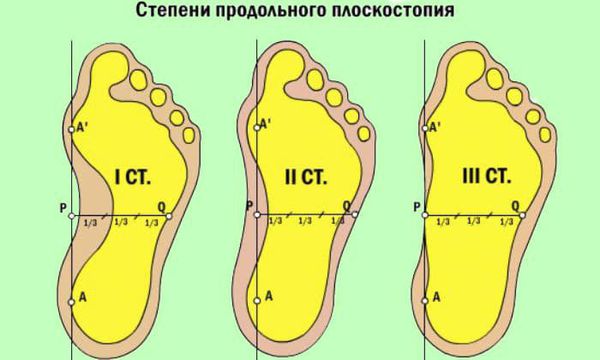
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы.[16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм.[2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине.[7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы.[13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Лечение вальгусной деформации стопы
Перечислим методы, которые применяют врачи для постановки диагноза.
Рентген – один из самых точных способов определения вида и степени плоскостопия. Проводится рентгенография обеих стоп в двух проекциях.
Плантография – методика, которая может проводиться в домашних условиях. На стопы наносится жирный крем, человек встает на лист бумаги обеими ногами, затем просматривается отпечаток стоп. Врачи вместо крема применяют люголь, обеспечивающий более точный отпечаток.
Методика Фридлянда – измерение ширины и длины стопы с помощью подометрического индекса, позволяющего определить вид и степень плоскостопия.
Выявляет тип деформации и назначает лечение ортопед или ортопед-травматолог. Постановка диагноза включает в себя следующие мероприятия:
- Беседа с пациентом для сбора информации о жалобах, анамнезе и общем состоянии здоровья;
- Визуальный осмотр нижних конечностей;
- Рентгенография стопы для выявления типа и особенностей патологии;
- Другие лабораторные и инструментальные исследования при необходимости (МРТ, КТ, анализы мочи и крови).

Способы диагностики деформаций стопы
Лечение назначается на основании полученных результатов обследования, которое включает в себя также определение степени фиксации (устойчивости) нарушения. Так, фиксированная деформация стопы не поддается терапии и требует обязательного хирургического вмешательства.
Консервативное лечение деформации стопы у взрослых и детей направлено на снятие неприятных симптомов, поддержание мышечного тонуса и предотвращение развития осложнений. Терапия включает в себя следующее:
- Ношение специальной обуви, стелек, вкладышей и других ортопедических приспособлений;
- Массаж и физиотерапия;
- Лечебная гимнастика;
- Прием обезболивающих и противовоспалительных препаратов при необходимости.
Консервативная терапия эффективна только при легких и умеренно выраженных деформациях стопы. Серьезные нарушения можно исправить только путем проведения операции, которая включает в себя иссечение и восстановление пораженных тканей, а также имплантацию суставов. Хирургическое лечение деформации стопы у детей раннего возраста проводится при тяжелых врожденных патологиях и ограничении подвижности.
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
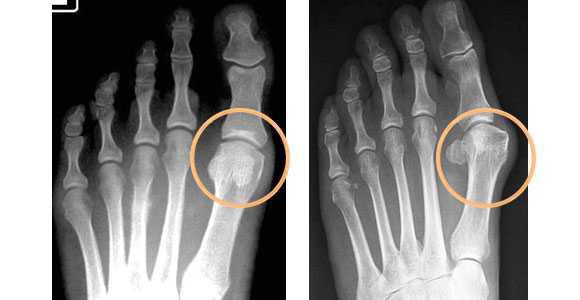
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования.[13]
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы.[5][16]
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена.[13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
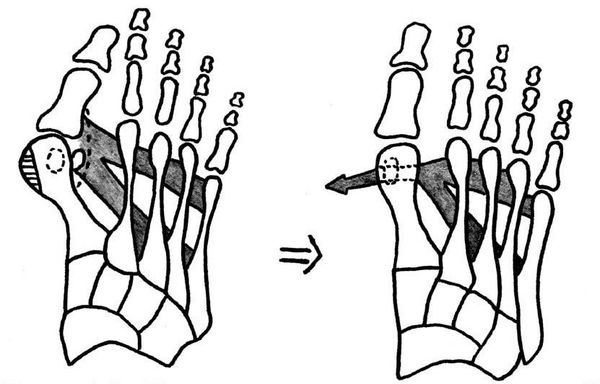
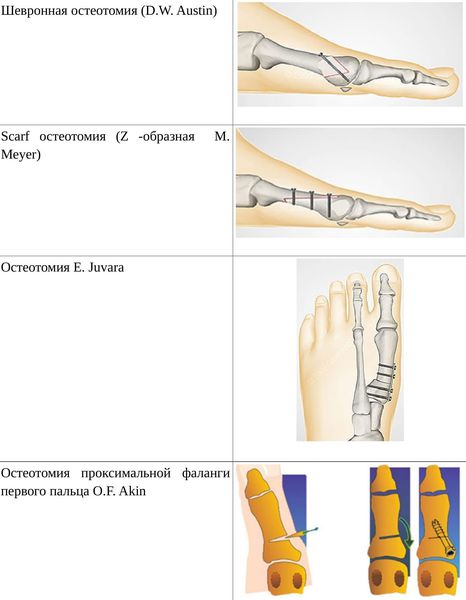
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами.[12][15] Существует множество методик коррекции первого пальца:
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга).[13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование.[16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO.[9][15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез.[1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению.[18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы.[13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли.[6] Кроме того, возможны инъекции кортикостероидов.[11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию.[10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп.[17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы.[12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс).[12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
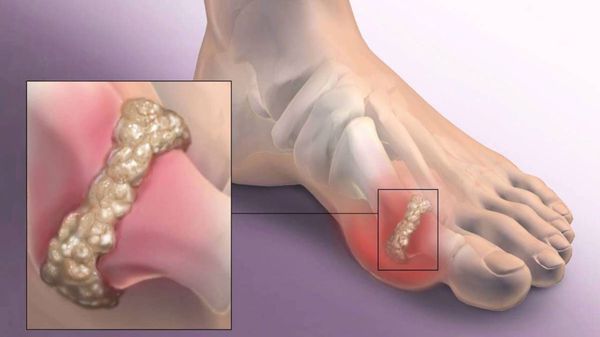
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией.[9][12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции.[10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Прогноз. Профилактика
Ортопеды рекомендуют проводить профилактику деформаций стопы, включающую в себя:
- Ношение удобной обуви по размеру;
- Щадящая физическая нагрузка;
- Контрастный душ и ванночки для ног;
- Хождение босиком, особенно по неровной поверхности;
- Своевременное устранение всех диагностированных патологий.
Деформации стоп требуют комплексного лечения, эффективность которого зависит от стадии заболевания. Чтобы исключить развитие тяжелых осложнений, необходимо регулярно проходить осмотр у ортопеда.
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива.[13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
В целях профилактики рекомендуется:
- регулярный осмотр у ортопеда-травматолога для своевременного выявления плоскостопия;
- ношение удобной обуви (без шпилек, из натуральных материалов, не давящей, с высотой каблука не более 7 см);
- регулярное ношение ортопедических стелек;
- соблюдение режима труда и отдыха, если работа связана с дополнительными нагрузками на нижние конечности.






