Рентген контроль при переломе позвоночника

Признаки повреждений
В статье дано определение 1 степени компрессионного перелома позвоночника. Описаны симптомы травмы, рентгенологические признаки.
Среди компрессионных переломов позвоночника перечисляют несколько степеней.
Наиболее легкой и благоприятной травмой считается компрессионный перелом позвоночника 1 степени. В каком бы отделе такая травма ни произошла, лечится она легко и практически не дает последствий.
К признакам компрессионного перелома можно отнести:
- Болевой синдром.
- Слабость в конечностях.
- Онемение конечностей.
- Неприятные ощущения во время движений.

Если есть перелом, то на рентгенограмме будут видны:
- Клиновидная деформация позвонка.
- Увеличение промежутка между позвонками.
- Подвывих в межпозвоночном суставе.
- Смещение в позвоночный канал заднего отдела позвонка.
- Деформация передней поверхности позвонка.
В случаях поставленного диагноза, лечение должно быть оперативного характера. Это поможет избежать негативных последствий. Важно знать, или хотя бы быть ознакомленным с первой медицинской помощью до приезда врачей:
- пострадавшего необходимо положить на специальные носилки;
- наложить на перелом корсет или повязку, возможна обезболивающая терапия при сильных болях;
- медицинская помощь. Это может быть хирургическое, или консервативное вмешательство с дальнейшим контролем за восстановительным периодом пациента.
Выделяют такие основные методы, что помогают в лечении компрессионного перелома позвоночника:
- медицинские лекарства помогут снять боли;
- для освобождения позвоночного столба от ненужной нагрузки используют корсет, который эффективно фиксирует поясничный отдел;
- специалисты рекомендуют снизить к минимуму физическую активность (это касается ходьбы, вертикального положения). Людям пожилого возраста рекомендуется придерживаться постельного режима;
- метод вертебропластики используют для укрепления и восстановления области спины. Проходит процедура следующим образом: в область повреждения вставляется специальная спица, с ее помощью проходит раствор. Контроль за процедурой совершается с помощью рентгена. Восстановительный период занимает около суток. Физическая активность при этом значительно уменьшается;
- кифопластика основывается на паре специальных разрезов, вводят через них баллон. Он необходим для заливания специального цемента в нужную область. С помощью этого метода фиксируется положение позвоночника, а параметры нормализуются;
- оперативное вмешательство необходимо при нарушениях нервных окончаний. Удаляют области повреждения, заменяют их имплантами металлической структуры;
- возможна процедура вытяжки в поясничной области. Благодаря репозиции, что является одним из ее типов, угол наклона специальной ортопедической кровати меняется.
Классификация компрессионных переломов позвоночника
Все переломы позвоночника подразделяются на переломы позвонков без повреждения спинного мозга и с его повреждением (позвоночно-спинномозговая травма). Также переломы позвоночника могут сочетаться с повреждением межпозвонковых дисков и нервных корешков.
Выделяют изолированные переломы позвоночника, при которых происходит повреждение одного позвонка и множественные, при которых наблюдается перелом двух и более позвонков. При множественных переломах возможно повреждение смежных позвонков или позвонков, находящихся на различных уровнях позвоночника.
Различают стабильные и нестабильные переломы позвоночника. При нестабильных переломах наблюдается одновременное повреждение передних и задних отделов позвонка, в результате которого становится возможным смещение позвоночника. При стабильном переломе страдают либо задние, либо передние отделы позвонка, поэтому позвоночный столб сохраняет свою стабильность.
По данным отечественной травматологии чаще наблюдаются компрессионные переломы позвоночника, при которых в результате сдавливания уменьшается высота тела позвонка. Реже встречаются оскольчатые переломы позвонков.
Обычно компрессионные переломы классифицируют по наличию или отсутствию осложнений, либо по степени деформации позвонков.
По уровню тяжести переломы бывают 1, 2, 3 степени. Определяется степень тем, насколько снижено тело позвонка:
- При 1 степени тело позвонка снижено менее, чем на половину.
- При 2 степени – на половину.
- При 3 степени – более, чем на половину.
https://www.youtube.com/watch?v=_Yaz5jhyTTU
Диагностика степени перелома осуществляется посредством рентгенограммы.
Перелом 1 степени лечить легче всего. Он практически не бывает осложненным. Главное – вовремя обратиться за квалифицированной врачебной помощью.
Симптомами неосложненных переломов будут только боли в поврежденной области. Если перелом осложненный, то за ним последуют неврологические расстройства, степень которых будет пропорциональна степени сжатия позвонка и повреждения спинного мозга.
С учетом уровня повреждения выделяют переломы поясничного, грудного, шейного, крестцового и копчикового отделов позвоночника. Чаще всего возникают переломы нижнегрудного отдела, несколько реже встречаются переломы поясничного и верхнегрудного отдела. Компрессионные повреждения в шейном отделе наблюдаются достаточно редко.
С учетом изменения высоты позвонка различают 3 степени переломов:
- 1 степень – уменьшение высоты позвонка менее чем на треть.
- 2 степень – уменьшение высоты позвонка менее чем на половину.
- 3 степень – уменьшение высоты позвонка более чем на половину.
В случаях повреждения позвоночного отдела, наблюдается его сжатие. Позвонок страдает больше всего. Его тело постепенно деформируется, трескает, расплющивается.
При компрессионном переломе позвоночника, спереди он становится клиновидным по форме. В случаях легких травм без осложнений частица сзади впивается в позвоночник. Этот процесс влияет на функционирование спинного мозга, вследствие чего происходит его постепенное сдавливание. В зоне риска находятся поясничный и нижний грудной отдел.
В случаях компрессионного перелома позвоночника этого типа в большей мере страдают позвонки 11 и 12. Это наблюдение объясняется особенностями анатомического характера в его строении. Обладают способностью переносить на себе наибольшее давление.
При курсе эффективного лечения добиться успеха можно в центрах остеопатии, у пациентов наблюдаются положительные результаты после его прохождения. Причем это происходит при не осложненных переломах. В целях эффективного лечения применяют специальные техники, что разработаны на снятие болей и постепенного укрепления корсета мышц.
1 позвонок считается одним достаточно уязвимым местом в позвоночном отделе. Тело самого позвонка разрушается.

Компрессионный перелом позвоночника шейного отдела крайне редко встречается в медицинской практике. В зону риска попадают люди средней возрастной категории – от 30 до 50 лет. Среди основных факторов, провоцирующих такого рода повреждений, выделяют автомобильные катастрофы, ушибы, падения с высоких локаций, или удары по голове.
Врачи делят переломы также на не осложненные, для которых болевые ощущения проявляются только в месте перелома, и осложненные переломы.
В первом случае особых симптомов, помимо незначительных болей в спине, пациента не волнуют. Из-за этого к специалисту не спешат обращаться с такой формой перелома. Это пагубно влияет на здоровье, в дальнейшем проявляется в виде болезней разного типа.
Для последнего вида характерные в той области, где наблюдается перелом, но и расстройства в области неврологии. Они могут усиливаться, уровень чувствительности может нарушаться, ощущается онемение. Их уровень зависим от степени повреждения, или зажатости спинного мозга. В дальнейшем при игнорировании, или медлительной консультации у специалиста, это грозит развитием паралича.
Причины возникновения
Компрессионный перелом позвоночника первой степени определяют по объему поражения костной ткани. Если высота позвонка уменьшилась на 30% и менее – это первая степень. Уменьшение высоты происходит в результате сдавления позвонка повреждающей силой.
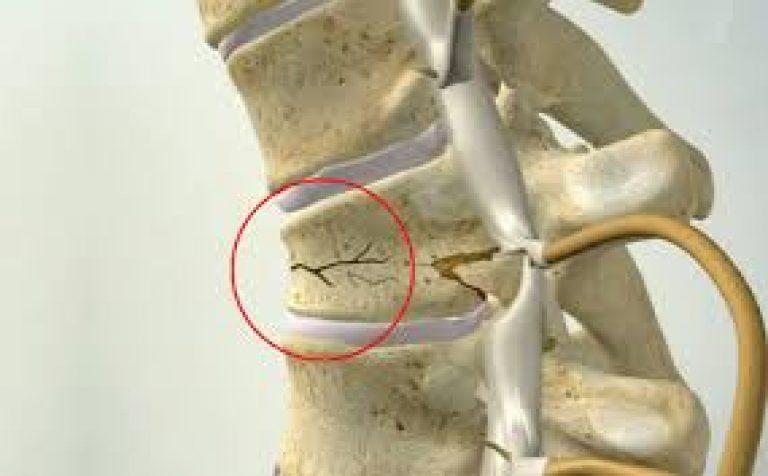
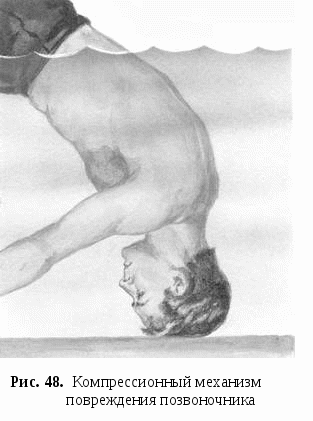
Компрессионные переломы позвоночника 1 степени могут возникнуть при падении на спину с высоты собственного роста, ударе спиной о воду или резком разгибании позвоночника. При этом происходит непосредственное влияние на позвонок ударной силы, в результате чего разрушается часть костной ткани (фото).
Травма уменьшает высоту позвонка не более чем на 30%
Причиной компрессионного перелома может быть:
- падение или прыжок с высоты;
- травма, полученная вследствие автомобильной аварии;
- слабость позвонка или остеопороз;
- профессиональная или спортивная травма.
Компрессионный перелом вследствие остеопороза довольно часто встречается у женщин возрастом старше 80 лет, у многих из которых имеются признаки остеопороза.
При этом заболевании плотность костей уменьшается, из-за чего они могут не выдерживать даже обычную нагрузку. Например, получить такой перелом можно даже поскользнувшись на улице или при падении со стула.
Главными причинами, которые вызывают компрессионные переломы различного характера, являются всевозможные травмы. Их можно получить вследствие падений на область таза, ноги или спину.
Также такие травмы можно получить из-за сильных ударов, если их нанесли с умыслом, либо в процессе спортивных занятий, на рабочем производственном месте или при автомобильной аварии.
Обычно причиной данной травмы позвоночника становится падение или прыжок с высоты на выпрямленные ноги либо падение на ягодицы. Реже компрессионные переломы возникают при автодорожных авариях, природных и производственных катастрофах. При обычных падениях, как правило, наблюдается изолированное повреждение одного или нескольких позвонков.
При снижении прочности костной ткани вследствие различных патологических процессов компрессионные переломы позвоночника могут возникать при минимальном травматическом воздействии, например, резком наклоне вперед. Такие переломы называются патологическими. Самой распространенной причиной патологических переломов является остеопороз.
Подобные повреждения часто встречаются у женщин преклонного возраста. При множественных переломах возможно существенное снижение высоты передних отделов позвоночника с формированием старческого кифоза и образованием горба. Второе место по распространенности среди патологических переломов позвоночника занимают компрессионные переломы при первичных опухолях и метастатических повреждениях костной ткани.
Компрессионный перелом позвоночника появляется вследствие нескольких основных причин.
Получение травм из-за падений с высоких локаций, прыжки в воду, или чрезмерные занятия физической активностью, ДТП, прямые удары непосредственно в позвоночник. Среди причин того, каким образом можно получить травму, выделяют ранения от огнестрельного оружия. Выделяют падения на тазовую область, или нижнюю часть, силу удара, что может стать причиной образования переломов.
Возможные заболевания: остеохондроз, опухоли, туберкулез, или остеопороз, сифилис.
Нарушение обменных процессов, несбалансированное питание, избыточная масса тела, нарушение эндокринных функций. В целостности данные негативные действия приводят к плохому качеству усвоения кальция.
Рентген пояснично-крестцового отдела позвоночника: что показывает
Строение I и II шейных позвонков отличается от строения остальных позвонков, поэтому их переломы имеют некоторые отличительные особенности.
Первый шейный позвонок носит название атланта, имеет кольцевидную форму, располагается между затылочной костью и остальными позвонками. Между затылочной костью и атлантом нет межпозвонкового диска, поэтому давление с черепной коробки на I шейный позвонок передается без амортизации.
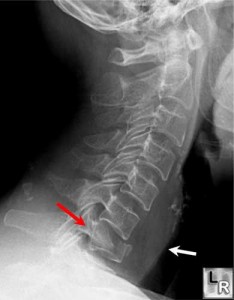
В результате падения на голову затылочная кость вдавливается в кольцо атланта и возникает перелом Джефферсона («лопающийся перелом»), при котором нарушается целостность передней и задней дуги I шейного позвонка.
Больной с переломом I шейного позвонка предъявляет жалобы на боль в затылке, теменной области и верхней части шеи. В каждом втором случае перелом I шейного позвонка сопровождается повреждением спинного, реже – продолговатого мозга или переломом других позвонков.
О повреждении спинного мозга свидетельствует нарушение чувствительности и двигательной функции верхних и нижних конечностей (тетраплегия или тетрапарез). Повреждение продолговатого мозга чревато нарушением важнейших жизненных функций (дыхания, сердцебиения).
Второй шейный позвонок (осевой позвонок или аксис) имеет форму кольца. В передней части аксиса расположен массивный костный выступ (зуб аксиса), на котором фиксирован первый шейный позвонок. Резкое сгибание шеи приводит к тому, что атлант чрезмерно смещается назад или вперед и ломает зуб аксиса.
Состояние пациента зависит от степени смещения костного фрагмента зуба. При переломе второго шейного позвонка I степени смещение на рентгенограммах не выявляется. Больной предъявляет жалобы на нерезкие боли при поворотах головы.
При переломах второго шейного позвонка II степени отломок зуба смещается кпереди или кзади. Смещение фрагмента кпереди может вызывать неврологические нарушения разной степени выраженности: от локальных нарушений чувствительности до парезов и параличей. При смещении зуба кзади неврологические нарушения, как правило, менее выражены.
Переломы второго шейного позвонка III степени вызывают тяжелые повреждения спинного мозга и, как правило, несовместимы с жизнью.
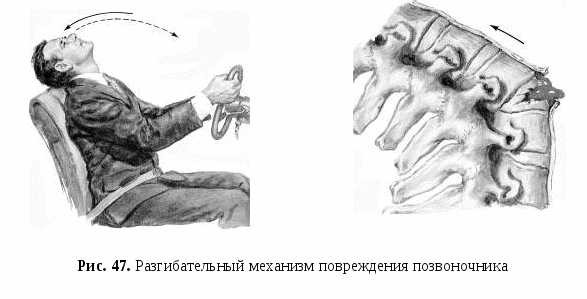
Спондилолистезом называется смещение вышележащего позвонка по отношению к нижележащему. Позвонок может сместиться назад, вперед или вбок. Такая травма возникает при резком разгибании шеи в сочетании с ударом головы о препятствие (например, при автомобильной аварии, когда тело пассажира смещается кпереди, и он ударяется головой о лобовое стекло).
Обычно в результате такой травмы происходит перелом дуги II шейного позвонка в сочетании со смещением его тела кпереди. Пострадавшего беспокоят боли в шее и области затылка, усиливающиеся при движениях. Характерным симптомом является вынужденное положение головы: пациент как будто «несет» голову, при этом нередко поддерживая ее руками.
Как правило, такие переломы позвоночника являются результатом резкого сгибания шеи. Чаще всего возникают компрессионные переломы шейных позвонков, реже – оскольчатые. При неосложненных переломах пациент предъявляет жалобы на боль и ограничение движений в шее. Если перелом позвонка сопровождается разрывом связок, возникает угроза повреждения спинного мозга.
Для подтверждения перелома первого шейного позвонка выполняют рентгенограммы в специальных проекциях (снимки делают через рот). В некоторых случаях дополнительно проводят КТ позвоночника. При подозрении на переломы других шейных позвонков производится ренгенография в переднезадней и боковой проекциях.
https://www.youtube.com/watch?v=TFFfRgSYLNE
При подозрении на такой перелом следует учитывать, что резкие движения могут вызывать смещение отломков и повреждение спинного мозга, поэтому действовать необходимо предельно бережно и аккуратно. Пациента укладывают на спину на носилки. Шею фиксируют специальным воротником. Голову пострадавшего нельзя тянуть или поворачивать.
При неосложенных переломах позвоночника накладывают воротник Шанца или гипсовый корсет сроком до 4 месяцев. При угрозе смещения отломков проводят вытяжение петлей Глиссона или аппаратное вытяжение за череп сроком до 1 месяца, после чего выполняют иммобилизацию жестким воротником на срок до 4 месяцев. При тяжелых повреждениях производят фиксирующие операции с использованием пласти
Самая распространенная разновидность переломов позвоночника. Возникает в результате сдавления позвонка (при прыжке с высоты, падении на ягодицы). Характеризуется уменьшением высоты позвонка. Чаще всего наблюдаются компрессионные переломы XI, XII грудных и I поясничного позвонка.
Риск возникновения компрессионного перелома позвоночника увеличивается при остопорозе. Почти у половины женщин в возрасте старше 80 лет на рентгенограммах выявляются признаки старого компрессионного перелома позвонков. При этом больные травмируются во время незначительного падения и часто не обращаются к травматологу, считая боли в спине признаком возрастных изменений.
Патолагические компрессионные переломы позвоночника нередко возникают при метастазировании злокачественных опухолей, когда разрушенный метастазом позвонок ломается в результате минимальной травмы.
Наблюдаются реже. Самый тяжелый вид оскольчатого перелома позвоночника – взрывной перелом, при котором происходит раскалывание тела позвонка на несколько фрагментов. Как правило, такие переломы являются следствием падения со значительной высоты, производственной или автодорожной травмы.
При неосложненном переломе позвоночника (без повреждения спинного мозга) больной предъявляет жалобы на боль в спине, усиливающуюся при движениях корпуса. Визуально иногда наблюдается сглаживание контуров спинной борозды, незначительный отек или некоторая выпуклость в области повреждения. Боли могут усиливаться при глубоком дыхании или кашле. Изредка при переломах позвоночника наблюдается иррадиация болей в живот, симулирующая картину «острого живота».
Пальпация остистых отростков болезненна, иногда определяется расширение или сужение промежутка между ними. Характерный симптом перелома позвоночника – боль в месте перелома при осторожном надавливании на голову больного. Самостоятельно этот признак проверять не следует, поскольку излишнее давление при нестабильном переломе позвонков может стать причиной смещения отломков.
Нарушения движений, чувствительности или функции тазовых органов свидетельствуют о повреждении спинного мозга. Причиной такого нарушения обычно становятся оскольчатые переломы позвонков и достаточно редко – тяжелые компрессионные переломы позвоночника, сопровождающиеся значительным снижением высоты позвонка.
Компрессионные переломы позвоночника с уменьшением высоты позвонка на 50% и более в последующем могут осложняться излишней подвижностью (сегментарной нестабильностью), которая проявляется упорными болями, быстрым развитием дегенеративных изменений и повреждением нервных структур.
У пожилых пациентов возможно возникновение «старческого горба» – характерной деформации позвоночника, которая также сопровождается хроническими болями.
Самым тяжелым осложнением является разрыв или сдавление корешков или спинного мозга. Разрывы нервных структур проявляются в момент травмы. Сдавление может возникнуть как в момент повреждения, так и в отдаленном периоде. В последнем случае неврологические нарушения чаще обусловлены сдавливанием кровеносных сосудов и последующим нарушением питания спинного мозга.
Диагноз подтверждается результатами рентгенографии в переднезадней и боковой проекции. При подозрении на нестабильный перелом позвоночника проводят КТ (компьютерную томографию), которая позволяет увидеть как переломы костей, так и повреждения мягкотканных структур. Для диагностики повреждений корешков и спинного мозга используют МРТ позвоночника.
При неосложненных компрессионных переломах показана консервативная терапия: обезболивание в сочетании с фиксирующими приспособлениями (корсеты, реклинаторы) и специальным режимом. Пациента укладывают на щит с валиком под областью повреждения. В течение 12-14 недель запрещают поднимать тяжести, сидеть, наклоняться вперед и резко поворачивать туловище. В отдельных случаях накладывают гипсовый корсет сроком до 6 месяцев.
Большое значение имеет лечебная физкультура. Развитые мышцы спины «берут на себя» часть нагрузки, разгружая, таким образом, позвонки и способствуя их хорошему сращению.н, ламинарных контракторов и трансартикулярных фиксаторов.
Рентген пояснично-крестцового отдела – это простой и доступный метод диагностики, позволяющий выявлять опухоли, переломы, деформации, воспалительные и дегенеративные заболевания позвоночника. Рентгенографию можно сделать в любом медицинском учреждении.
Шейный отдел позвоночника содержит в себе 7 позвонков, объединенных суставами, межпозвонковыми дисками.
Согласно статистике, переломы в районе шеи составляют до 16% относительно всех переломов позвоночника и до 3% от всех переломов.
Симптомы при переломе шейного отдела обычно весьма ощутимы. Однако бывает так, что признаки поражения мало дают о себе знать.Так или иначе, симптоматика включает такие проявления:
- затруднение движений конечностями. Возможен тремор, паралич;
- нарушение осязания. Может быть небольшое онемение кожи в районе травмированного участка;
- головокружения;
- мигрень;
- нарушение мочеиспускания (недержание мочи, сокращение объема выделяемой мочи либо ее полном отсутствии);
- боль в районе травмированного участка;
- гипертонус мышц шеи;
- нарушение подвижности позвонков;
- сложности с дыхательной, сердечной деятельностью.
Классификация
Как таковой классификации переломов шейного отдела не разработано, но врачи делят их по различным критериям.Выделяют виды переломов:
- по характеру:
- компрессионный перелом шейного позвонка. Возникает как результат сдавливания тела позвонка;
- оскольчатый. В таком случае тело позвонка раздробляется на несколько частей — осколков;
- переломовывих. Это сочетание травм: вывиха позвонка, перелома дужек либо тела шейного позвонка;
- изолированный перелом позвоночных дуг.
- По присутствию осложнений:
- осложненные;
- неосложненные.
- В зависимости от локализации:
- перелом ныряльщика (травмирование 3-7 шейных позвонков, нарушение целостности связок);
- перелом Джефферсона (перелом первого шейного позвонка);
- перелом палача (перелом второго шейного позвонка);
- перелом землекопа (нарушение целостности остистых отростков 6-7 шейных позвонков).
Симптомы
Данная степень компрессионного перелома позвонка считается наиболее легкой и безопасной травмой.
- Главным проявлением становится боль, которая возникает сразу после повреждения. Локализуется она в области поврежденного позвонка, может иррадиировать выше или ниже.
- Характерна выраженная напряженность мышц спины, что особенно хорошо заметно у мускулистых людей. Такой симптом называется симптомом вожжей.
- В области перелома формируется гематома. На коже могут быть ссадины, следы от удара. При пальпации отмечается небольшое усиление болей. При первой степени компрессионного перелома позвонка редко повреждаются отростки, поэтому симптома крепитации нет.
- Произошедший компрессионный перелом 12 позвонка 1 степени может приводить к затруднениям дыхания, так как сопровождается сотрясением грудной клетки. Человека беспокоит одышка, невозможность сделать вдох или выдох.
В целом симптомы достаточно умеренные, поэтому человек нуждается в дополнительном обследовании.
Клинические проявления зависят от уровня перелома. При повреждении шейного отдела наблюдается тетраплегия.
Она характеризуется отсутствием движения нижних и верхних конечностей. При этом нарушается иннервация мышц, отвечающих за двигательные акты.
Поражается и мышечный аппарат живота и грудной клетки.
При этом затрудняется дыхание. Подобное состояние требует организации искусственной вентиляции легких, так как сам пациент не может полноценно дышать.
При переломе грудного отдела появляются признаки затруднения дыхания, нарушение чувствительности в области грудной клетки. Может изменяться тонус диафрагмы.
Повреждение поясничного отдела можно распознать по невозможности пострадавшего осуществить поворот туловища. К дополнительным признакам относится головная боль, тошнота, рвота, спутанность или полная потеря сознания.
При осмотре выявляется незначительный локальный отек области повреждения, ограничение движений, напряжение мышц спины и боль при пальпации поврежденных позвонков. Характерным признаком перелома позвоночника является усиление боли при надавливании на голову пациента, однако проверять наличие этого симптома не рекомендуется, поскольку давление по оси сломанного позвонка может усугубить травматические изменения.
Патологические переломы не сопровождаются резкой болью и могут возникать практически незаметно для пациента. Поводом для обращения к врачу при таких повреждениях обычно становится постепенное усиление болевого синдрома с течением времени, либо онемение рук или ног, вызванное сдавлением нервных корешков.

Отек поврежденного отдела на момент обращения обычно отсутствует, отмечаются умеренные боли при пальпации поврежденного отдела. У некоторых больных, особенно – пожилых женщин, страдающих остеопорозом, выявляется горб или избыточная сутулость, обусловленные перенесенными ранее многочисленными компрессионными переломами.
После получения травмы, затем перелома ощущается сильный болевой синдром, который быстро распространятся по всем конечностям.
Если причина кроется в болезни, тогда болевой синдром будет проявляться менее выразительно. Если исток повреждения кроется в опухоли, сильная боль всегда сопровождает такие злокачественные новообразования.
При повреждении структуры и целостности нервных волокон наблюдается онемение не только области поясницы, но и нижних и верхних конечностей, груди. С внешней стороны видны повреждения в виде ссадин, царапин, в месте, где обнаружен перелом поясничного отдела позвоночника, наблюдается сильная отечность.
Диагностика и дополнительная симптоматика вследствие травмирования других отделов проводится труднее.
Если компрессионный перелом поясничного отдела спровоцировал нарушения в спинном мозге, тогда возможны следующие наблюдения:
- бесконтрольное выделение мочи, дефекация;
- повреждения функциональной работы, паралич в нижней части;
- уменьшение нормальной степени чувствительности нижней части туловища.
В случае полного разрыва невозможно восстановить в полной мере утраченные функциональные способности позвоночного отдела. Его главные составляющие – это 5 позвонков, вследствие повреждения может пострадать один из них, или совокупность нескольких. Зависимо от отдельного травмированного позвонка зависит характерная симптоматика.
- 1 позвонок. Болевые ощущения при его повреждении поражают целостно отдел поясницы. Возможны неприятные боли в области грудного отделения. Для 1 позвонка характерно частое травмирование. При полном порядке спинного мозга можно рассчитывать на быстрое выздоровление.
- 2 позвонок. Проявляется сильными болевыми ощущениями. Вероятность пострадать именно этому позвонку значительно уменьшается. Наблюдается в случае травмы гипермобильность частицы, расшатываются соседние 1 и 3 позвонки. Необходимо обязательное вмешательство специалиста. Бездействие грозит серьезными болезнями в ближайшем будущем.
- 3 позвонок. Он редко повреждается. Среди причин повреждения этого позвонка выделяют прямые, точные удары в данную область. Боли локализуются в поясничном и грудном отделении.
- 4 позвонок. Также, как и 3, этот позвонок можно отнести к категории редко травмируемых. Отличие состоит в вероятности появления трещин. Дискомфортные боли ощущаются в области таза и нижней части.
- 5 позвонок. В целостности с кресцом этот позвонок травмируется. Место локализации болевых симптомов – область поясницы и паха, нижние конечности.
Комплекс специальных упражнений на втором этапе первого периода
1. Поднять плечи и опустить. Повторить 6—8 раз.
2. Открыть и закрыть рот. Повторить 6—8 раз.
3. Выдвинуть нижнюю челюсть вперед и затем вернуться в исходное положение. Повторить 6—8 раз.
4. Передвинуть нижнюю челюсть справа налево и наоборот. Повторить по 4—6 раз в каждую сторону.
5.
Все эти упражнения выполняют в медленном темпе, а дыхательные — по 3 раза после каждого специального.
Кроме того, в комплекс включают упражнения для пальцев рук и ног, лучезапястных и голеностопных суставов, осторожные сгибания и разгибания рук в локтевых суставах, а ног — в коленных и тазобедренных.
После выполнения любых двух упражнений делают паузу — отдых 30 с. Весь комплекс выполняется 6—8 раз в день. При вытяжении петлей Глиссона противопоказаны движения головой (повороты, наклоны, круговые вращения) и резкие движения конечностями, так как это нарушит систему вытяжения.
Второй этап первого периода — между 10—21-м днями, когда вытяжение заменяют гипсовым ошейником или гипсовым полукорсетом, в которых больному разрешается вставать, ходить и сидеть. На этом этапе выполняют всевозможные упражнения с полной амплитудой движений.
1. И. п. — сидя или стоя, руки опущены. Поднять руки через стороны вверх, затем вернуться в исходное положение. Повторить 8—10 раз. Темп медленный.
2. И. п. — то же. Согнуть руки в локтях, кисти к плечам, поднять локти и опустить, вернуться в исходное положение. Повторить 6— 10 раз. Темп средний.
3. И. п.
— то же, кисти рук к плечам. Круговые вращения в плечевых суставах в обе стороны. Повторить 6— 10 раз. Темп медленный.
4. И. п. — то же. Напрячь мышцы шеи, затем расслабить. Повторить 6—10 раз.
5. И. п. — то же. Движения нижней челюстью — вниз, вправо, влево, вперед (через исходное положение).
Повторить по 6—10 раз. Темп медленный.
6. И. п. — то же. Поднять надплечья, затем опустить, свести лопатки и вернуться в исходное положение. Повторить 6—10 раз. Темп медленный или средний.
7. И. п. — то же. Круговые движения надплечьями вперед и назад. Повторить по 6—10 раз в обе стороны. Темп медленный или средний.
8. И. п.
— то же, кисти рук к плечам. Круговые движения в плечевых суставах по часовой и против часовой стрелки. Повторить 6—10 раз в каждую сторону. Темп средний.
9. Сидя, руки опущены. Наклонить голову вперед, назад, затем вернуться в исходное положение. Повторить 6—8 раз. Темп медленный.
10. И. п. — то же.
Повернуть голову направо, налево, затем вернуться в исходное положение. Повторить 6—10 раз. Темп медленный.
11. И. п. — то же. Круговые вращения головой поочередно в каждую сторону. Повторить 6—10 раз. Темп медленный. Это упражнение можно начать выполнять только за 10 дней до снятия гипсового ошейника или полукорсета.
12. И, п.
Упражнения не должны вызывать неприятных или болевых ощущений и головокружения. Весь комплекс, включающий и дыхательные упражнения, выполняют 4—6 раз в день.
Первый период длится приблизительно 6—8 недель.
Второй период восстановления начинается сразу же после снятия гипса (иногда оставляют на небольшой срок съемный матерчатый ошейник, который надевают только на день). Основная задача лечебной физкультуры в этом периоде: вернуть позвоночнику подвижность в шейном отделе, для чего используют наклоны, повороты, круговые движения головой вместе с движением рук и туловища.
В первую неделю эти упражнения выполняют в медленном и среднем темпе с минимальной амплитудой, 4—6 раз каждое, по мере адаптации амплитуда увеличивается. В комплекс включают также упражнения с предметами: палкой, резиновым и волейбольным мячом. Большую пользу приносит лечебное плавание. Занимаются физкультурой 4— 6 раз в день.

Упражнения не должны вызывать болевых и неприятных ощущений в области перелома.
Второй период продолжается 1 —1,5 месяца.
В третьем периоде необходимы плавание, гребля, подвижные игры, ходьба на лыжах, прогулки пешком, общеразвивающие упражнения.
Трудоспособность после травмы восстанавливается примерно через 3—6 месяцев.
Начало активности (дата): 28.11.2014 14:05:00
Кем создан (ID): 645
Ключевые слова:
спина,травма
Диагностика
Степени компрессии переломов позвонков нельзя определить только при осмотре. Требуется обязательное проведение рентгенологического обследования. Снимок делают минимум в двух проекциях.
Определяют высоту поврежденного позвонка и процентное соотношение с высотой здорового. Также рентген позволяет провести дифференциальную диагностику первой степени компрессионного перелома позвоночника и вывиха или растяжения связок.

Компрессионный перелом тела позвонка 1 степени редко бывает осложненным, сопровождающимся повреждением спинного мозга. Поэтому томографическое обследование назначается только по показаниям.
Диагностика повреждений позвоночника основывается на данных анамнеза и клинической картины заболевания. Базовым методом в диагностике повреждений позвоночника является рентгенография травмированного отдела позвоночника в 2-х взаимоперпендикулярных проекциях (переднезадней и боковой), при этом снимок центрируется в зоне предполагаемого повреждения. Рентгенограммы выполняют в положении лежа. На снимках оценивают форму, контуры тела и структуру костных балок позвонка.
Абсолютными признаками компрессионного перелома являются клиновидность тела позвонка, его компрессия и ступенеобразная неровность замыкательной пластинки. Наравне с изменением высоты тела позвонка увеличивается высота межпозвонковых дисков в поврежденном позвоночно-двигательном сегменте.
При компрессионных переломах кроме изменений формы тел позвонков могут выявляться и другие рентгенологические симптомы:
- патологический носовидный выступ вентральной части позвонка.
- расширение тени тела позвонка в передне-заднем направлении.
- уплотнение структуры тела позвонка и замыкательной пластинки.
- деформация замыкательной пластинки.
- асимметричное расположение сосудистой щели в теле позвонка.
- отсутствие центральной сосудистой щели при наличии ее у смежных позвонков.
Величина компрессии (К) тела позвонка определяется отношением высоты его переднего отдела (h) к высоте его заднего отдела (H) (рис. 1). К=h/H*100%.
При отсутствии четких рентгенологических признаков компрессионного перелома на снимках, по экстренным показаниям рациональнее выполнить рентгеновскую томограмму травмированного отдела позвоночника в боковой проекции с центрацией на область поврежденного позвонка.
Алгоритм диагностики КПП
При переломах позвоночника, сопровождающихся механической нестабильностью без неврологического дефицита для уточнения характера костных повреждений выполняют КТ травмированного сегмента. При переломах с неврологическими нарушениями для оценки состояния спинного мозга и его элементов, дискового аппарата и ликвородинамики проводят МРТ исследование.

Признаком взрывных переломов, выявляемых при обзорной рентгенографии, является увеличение интерпедикулярного расстояния на прямой рентгенограмме (рис. 2А), увеличение переднезаднего размера тела позвонка — на боковой (рис. 2Б) и локальная кифотическая деформация в зоне перелома.
Признаками сгибательно-дистракционного повреждения является увеличение расстояния между соседними остистыми отростками на прямой и боковой рентгенограмме (рис. 3А) и локальный кифоз (рис. 3Б).
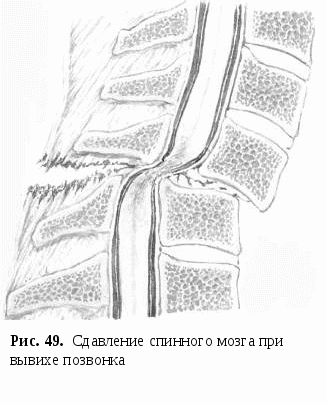
Для переломо-вывиховхарактерно повреждение всех трех колонн позвоночника с выраженной деформацией и нарушением контуров позвоночного канала, наличием смещений позвонков на уровне травмированного позвоночно-двигательного сегмента (рис. 4 А, Б).
А, Б – выраженная деформация и смещение на уровне травмированного позвоночно-двигательного сегмента L2-L3
Данные компьютерной томографии используются для уточнения характера костных повреждений тела позвонка, а также оценки состояния костных структур задней колонны. Признаками взрывного перелома являются:
- наличие повреждения средней колонны (рис. 5А)
- наличие фрагментов тела позвонка в позвоночном канале (рис. 5Б)
- сужение переднезаднего размера позвоночного канала (рис. 5В)
Перечисленные признаки могут встречаться как по отдельности, так и вместе. Выполнение компьютерной томографии наиболее целесообразно при взрывных и компрессионных переломах позвонков.
При переломо-вывихах по данным КТ отмечается повреждение всех трех колонн позвонка, смещение и дислокация тел позвонков в зоне травмы, нарушение анатомии и целостности позвоночного канала.
Магнитно-резонансная томография выполняется для визуализации спинного мозга и определения вертебро-спинального конфликта. По данным МРТ оценивают состояние и компрессию спинного мозга и его элементов, стеноза позвоночного канала, уровень и протяженность сдавления дурального мешка, гемодинамические нарушения в зоне повреждения, а также состояние связочно-мышечного и дискового аппаратов.
Для взрывных переломов тел позвонков с неврологическими нарушениями характерно наличие сужения позвоночного канала отломками тела позвонка, которые приводят к компрессии и сдавлению спинного мозга и его элементов, и возможное повреждение дискового аппарата. При взрывных переломах на МРТ имеются признаки ушиба спинного мозга в зоне повреждения, что выражается в картине его отека и появления участков изменения сигнала в местах кровоизлияния. Контур переднего отдела субарахноидального пространства при этом значительно сужается или исчезает полностью (рис. 7).
А – участок “свечения” в зоне ушиба спинного мозга; Б — деформация и стеноз позвоночного канала; В – сужение субарахноидального пространства
Спинной мозг при сгибательно-дистракционных (seat-belt) повреждениях, как правило, не травмирован, имеется деформация позвоночного канала без стеноза; повреждение заднего связочно-мышечного комплекса и дискового аппарата за счет дистракционного механизма травмы (рис. 8). На МРТ срезах в спинном мозге могут быть выявлены ишемические нарушения, являющиеся причиной возможных неврологических расстройств.
А — зона “свечения” заднего связочно-мышечного комплекса и деформация позвоночного канала на этом уровне
МРТ исследование при переломо-вывихах позволяет визуализировать повреждение спинного мозга и его элементов (ушиб или разрыв); стеноз позвоночного канала, компрессию дурального мешка, спинного мозга и его корешков; гемодинамические нарушения в зоне повреждения, а также нарушение целостности дискового и связочно-мышечного аппарата (рис. 9). Для переломо-вывихов характерны все перечисленные ранее “лучевые” признаки, встречающиеся при неврологических нарушениях.
А – деформация и стеноз позвоночного канала Б – усиление сигнала спинного мозга в результате его сдавления или отека
Прежде, чем поставить диагноз и принять решение относительно предстоящего лечения, врач может назначить пройти комплекс диагностических процедур:.
Когда пациент с подозрением на компрессионный перелом позвонка поступает в травмпункт, ему сразу назначается рентгенография. Снимки делают в двух проекциях: передней и боковой. Иногда требуются дополнительные проекции, чтобы повреждение можно было лучше рассмотреть.
Незначительные компрессионные переломы могут быть плохо видны на рентгенограммах. Рентгенография не является на 100% точным методом исследования.
Поэтому сегодня все чаще применяют компьютерную томографию. Врач может получить снимки, на которых будут послойные срезы поврежденного позвонка, его трехмерное изображение.
Пациента обследует травматолог. Затем больного посылают на рентгенографию в двух проекциях позвоночного столба.
Этим методом определяют месторасположение сломанного позвонка и тяжесть полученной травмы. Вместе с этим для уточнения диагноза может быть применена магнитно-резонансная или компьютерная томография.
Первый способ применяют при подозрении на повреждение нервных окончаний позвоночного столба. Это дает возможность определить степень вовлеченности в патологический процесс находящихся рядом с поврежденной зоной различных структур и тканей.
Если пациент — женщина в возрасте (старше 50 лет), то ее посылают на денситометрию, для проверки на возможное наличие у нее остеопороза.
Для точной оценки состояния спинного мозга врачи применяют миелографический метод. Возможно, больного пошлют на неврологическое обследование для выяснения функций спинного мозга, нервов на периферии и других нервных окончаний.
После сбора всех данных ставится точный диагноз и намечаются способы лечения.
Диагноз устанавливается на основании характерного анамнеза, симптомов и результатов рентгенографии позвоночника. Снимки выполняются в двух проекциях, наиболее информативна боковая проекция. На рентгенограмме выявляется снижение высоты и клиновидная деформация одного или нескольких позвонков. При необходимости для оценки состояния спинного мозга и его оболочек, а также связок и хрящей позвоночника, назначают МРТ или КТ позвоночника.
При подозрении на патологический перелом, обусловленный опухолью или метастазом, необходимо проведение МРТ или радионуклидного исследования. При подозрении на остеопороз назначают денситометрию и электрофорез белков сыворотки крови. Молодым пациенткам с остеопорозом показана консультация эндокринолога для исключения гиперпаратиреоза.
Больного необходимо уложить на жесткую ровную поверхность в положении на спине и срочно доставить в медицинское учреждение. При переломах грудного и поясничного отдела под поврежденную область подкладывают валик. При переломах шейного отдела шею фиксируют мешочком с песком или воротником Шанца. При переломах копчика пациента укладывают не на спину, а на живот.
Тактика лечения
Несмотря на то, что травма относительно легкая, лечение компрессионного перелома позвоночника 1 степени осуществляется в стационарных условиях. Пациент нуждается в длительном постельном режиме и наблюдении врача. После выписки в обязательном порядке проводится реабилитация.
Основное
При небольшой степени компрессионного перелома позвонков достаточно консервативного способа лечения. Осуществляется оно разными методами с учетом локализации травмы.
Таблица. Тактика лечения переломов разных позвонков.
Еще одним методом является реклинация сломанного позвонка путем резкого расправления позвоночника. Затем человек в течение полугода носит жесткий корсет.
Хирургическое лечение применяется, если другие методы неэффективны.
Реабилитационное
Цель реабилитационных мероприятий – предупредить развитие осложнений и сохранить функции позвоночника. Начинают ее на фоне основного лечения, а после выписки врач дает рекомендации по продолжению реабилитации самостоятельно.
Наиболее длительным этапом реабилитации является ЛФК. На видео в этой статье представлены основные упражнения, которые требуется выполнять человеку после перелома позвонков.
Назначают и некоторые лекарственные препараты. При сохранении болевого синдрома показаны анальгетики и НПВС. Для укрепления костной ткани принимают препараты кальция в комплексе с витамином Д. С целью защиты и восстановления хрящевой ткани назначают хондропротекторы.
Важно! При правильном и своевременном лечении компрессионный перелом позвоночника 1 степени не приводит к развитию необратимых последствий. Человек может вести привычную жизнь.
Ой спасибо за статью очень полезна для меня так как у меня перелом шейного отдела позвоночника . Почитав статью я стал больше понимать где сделал упущение и как бороться с такими травмами .

Спортивный врач. Ортопед. Закончил Красноярский медицинский университет. В данный момент занимается преподавательской деятельностью.
Ортопед. Стаж больше 20 лет. Закончил Самарский медицинский университет. Помог встать на ноги (в прямом смысле) далеко не одну сотню своих пациентов
Фельдшер скорой помощи. Опыт 18 лет. Закончил Краснодарский медицинский колледж. Не смотря на то, что Геннадий видел очень много плохого, он все еще остается оптимистом по жизни
При частичном или полном копировании материалов с сайта, активная ссылка на него обязательна.
Информация дана только для общего ознакомления и не может быть использована для самолечения.
Не стоит заниматься самолечением, это может быть опасно. Всегда консультируйтесь с врачом.
Начинается любое лечение с фиксации поврежденного отдела. Часто требуется соблюдение специального режима, а иногда нужен полный покой.
Больные обычно носят специальные корсеты и реклинаторы. Для снятия болей применяют специальные препараты.
Для того, чтобы ускорить процесс заживления, назначают курс физиопроцедур и разминающего массажа для укрепления мышц и предотвращения образования пролежней.
При небольшом уменьшении высоты тела позвонка компрессионный перелом лечат без операции. Больного госпитализируют в стационар, назначают постельный режим сроком в среднем на 1 месяц.
Все это время пациент должен лежать на кровати, у которой приподнят головной конец. На плечи надевают мягкие кольца, к которым подвешены грузы: при помощи них осуществляется постоянное вытяжение.
При выраженной деформации позвонка может быть назначено миниинвазивное хирургическое лечение – кифопластика. Врач вводит в позвонок больного баллон и, раздувая его, возвращает позвонку нормальную высоту.
После раздувания баллона в позвонке остается полость, в которую помещают специальный костный цемент.
Если поврежденный позвонок сдавливает спинной мозг, то проводят операцию, во время которой удаляют все костные образования, выступающие в просвет спинномозгового канала.
Прежде чем, приступить к лечению травмы, медицинский специалист займется диагностикой, которая включает в себя несколько видов исследования:
- неврологический осмотр, который поможет определить функциональное состояние спинного мозга, нервных корешков и периферии;
- рентген, который точно выявит поврежденный позвонок;
- компьютерная томография, как дополнительный метод.
Этот процесс занимает много времени. Если у пациента неосложненный тип заболевания, то лечить его врачи начинают консервативными методами.
Для этого пациенту выписывают обезболивающие препараты и отправляют на специальные курсы лечебной гимнастики, которая укрепляет мышечные структуры и восстанавливает гибкость позвоночного столба.
Рентгенографию больному проводят ежемесячно для наблюдения за ходом излечения.
Врачи могут применить сравнительно новый метод — вертебропластику. Она заключается в введении специального цементного состава в поврежденную позвонковую косточку через небольшой прорез на коже больного. Это укрепляет позвонки и не дает им разрушиться.
Для компенсации и восстановления нужной высоты поврежденных структур пациенту вводят камеры в спущенном виде. Их раздувают, регулируя до получения нужного размера позвонка, и затем фиксируют специальным цементом.
Больному выделяют специальную кровать, которая должна иметь подходящий наклон и быть жесткой. Ему прописывают малоподвижный образ жизни на период излечения и разрешают вставать на небольшой промежуток времени.
Через 1-2 месяца пострадавшему назначается курс физиотерапии и массаж. Ему предписываютдней носить специальный вид корсета, который поддерживает позвоночный столб больного в нужном положении.
При точном выполнении всех рекомендаций травматолога и других специалистов человек возвращается к нормальной жизни через 6 месяцев.
При компрессионном переломе лечение народными средствами заключается в устранении боли во время восстановительного периода и при реабилитации больного. Для этого можно использовать следующие рецепты:
- Мумие мешают с маслом из розы и эту смесь аккуратно втирают в область травмы.
- Можно сделать мазь из живицы сосновой. Для этого на терке с мелкими отверстиями перетирают луковицу и добавляют к ней 0,02 кг свежесобранной живицы, 15 г купороса медного, 0,05 кг оливкового масла. Все это замешивают в ковше из металла и держат над огнем до закипания. Затем смесь остужают и втирают в больное место.
При средней и тяжелой степени перелома применяется хирургическое лечение. На сегодняшний день могут проводиться следующие операции:
- соединение поврежденных позвонков с соседними с помощью металлических пластин или фиксаторов;
- вертебропластика;
- внедрение искусственного имплантата;
- трансплантация;
- кифопластика.
Пациента госпитализируют в травматологическое отделение, укладывают на кровать со щитом, назначают анальгетики и специальный комплекс ЛФК для укрепления мышечного корсета. Через 6 недель пациента направляют на массаж и физиотерапию (УВЧ, УФО, электрофорез с кальцием). Как минимум в течение 2 месяцев рекомендуют носить специальный фиксирующий корсет. Трудоспособность обычно восстанавливается через 6 месяцев после травмы.
В тяжелых случаях проводятся операции на позвоночнике. При повреждении спинного мозга и спинномозговых корешков операции осуществляются через открытый доступ. При отсутствии таких повреждений возможно проведение малотравматичных вмешательств – кифопластики и вертебропластики. При вертебропластике в поврежденный позвонок через небольшой разрез вводят цемент, укрепляющий кость и не позволяющий ей разрушаться. При кифопластике форму позвонка предварительно корректируют, применяя специальные надувные камеры, а затем наполняют эти камеры цементом.
Нестабильные сегменты фиксируют, используя различные металлоконструкции: винты, пластины, перемычки и стержни. Для восстановления разрушенных позвонков применяют костные трансплантаты. В послеоперационном периоде проводят реабилитационные мероприятия, включающие в себя регулярные занятия ЛФК, массаж и физиотерапевтические процедуры.
При переломах 1 степени, своевременном адекватном лечении и точном соблюдении рекомендаций врача прогноз благоприятный, особенно в молодом возрасте. Трудоспособность восстанавливается полностью. При переломах 2 и 3 степени в отдаленном периоде возможны боли, повышается вероятность развития остеохондроза, радикулита и межпозвонковых грыж.
Что нужно знать о рентгене шеи
Поль Брэгг однажды сказал: «позвоночник — это вешалка всех болезней». Конечно, в этом он немного погорячился, но, тем не менее, множество болезней вызвано нарушениями в позвоночнике. Особняком здесь стоит шейный отдел, который держит на себе самую важную часть — нашу голову.
Естественно, очень важно вовремя обнаружить недуг, чтобы более успешно с ним справится. Для этого надо знать, в каких случаях стоит обеспокоиться, чтобы посетить рентгенологический кабинет. Вот лишь самые частые причины, когда показан рентген шейного отдела позвоночника:
- наличие боли шеи;
- без ведомой причины возникающие головные боли;
- боли в руках неизвестного происхождения;
- какие-либо травмы шеи;
- проверка наличия дегенеративных изменений;
- инфекция, которая может проявиться в костях, в т. ч. в шейном отделе позвоночника;
- и др.
При обнаружении данных симптомов пациента направляют на рентген шеи или, как более терминологически верно, на процедуру, известную под названием рентгенография шейного отдела позвоночника. Она чрезвычайно проста, а также абсолютно безболезненна. Даже самому привередливому ребёнку будет совершенно просто её пройти. Ну только что надолго открыть рот может быть проблемой.
Абсолютно не страшно. И, что важно: не требует предварительных манипуляций, как, например, при рентгенографии поясницы (до исследования там требуется особая диета).
По правилам, рентген шеи выполняется в двух проекциях: прямой задней и боковой. Пациента кладут на спину на специальный рентгенологический стол и делают заветный снимок. Чтобы лучше рассмотреть верхние отделы, просят открыть рот на время следующего снимка (рентгеновские лучи плохо проходят через нижнюю челюсть).
Далее попросят повернуться набок, возможно, немного повертеться и при необходимости сделают исследование с функциональными пробами. Тогда тоже всё очень несложно: пациент просто сначала сгибает, потом разгибает шею назад. В итоге такая, казалось бы, несложная процедура как рентген шейного отдела, выполненная всего в двух проекциях (в т. ч. через открываемый рот) и иногда с функциональными пробами несёт в себе много информации.
Рентген шейного отдела позвоночника может помочь выявить следующие заболевания:
- Перелом каких-либо позвонков.
- Смещение какого-либо позвонка (спондилолистез).
- Дегенеративные заболевания позвоночника (остеохондроз, спондилез, спондилоартроз и др.).
- Злокачественные или доброкачественные заболевания.
- Инфекционные болезни скелета шеи.
- Грыжа межпозвонковых дисков.
- Искривление позвоночного столба в шейном отделе и др.
Как отмечалось ранее, кроме выполнения снимков в двух проекциях, в т. ч. открывая рот, для обнаружения менее чётких признаков патологии применяют исследование с функциональными пробами. Оно показывает остеохондроз при самых его начальных этапах, когда обычные снимки в этом плане «молчат».
Данный метод исследования уже довольно стар. Рентген шейного отдела позвоночника проводят уже более ста лет. Естественно, некоторые вещи на данных снимках остаются за гранью обнаружения и есть более надёжные и более современные альтернативы. Например, рентген шеи не всегда выявляет более тонкие нарушения целостности скелета (переломы), наличие мелких гематом или некоторые новообразования.
Но, не смотря на это, описываемый метод показывает много патологий, не прибегая к гораздо более дорогим и вредным исследованиям. Зачастую его более чем достаточно для постановки верного диагноза при грамотном подходе к назначениям лечащего врача.
Стоит отметить, что, не смотря на использование в этом методе исследования ионизирующего излучения, т. е. радиоактивного излучения, он практически безвреден. Доза, получаемая при рентгенографии шеи небольшая, и при нечастых повторениях процедуры не окажет никакого влияния на организм, как взрослого, так и ребёнка. Однако, это исследование противопоказано беременным, как наиболее подверженным действию радиации.
грудного и поясничного отделов позвоночника у детей
(клиника, диагностика, лечение)
(пособие для врачей)
Последствия компрессионного перелома
Неврологические нарушения при компрессионных переломах возникают редко. В отдельных случаях костные фрагменты могут смещаться кзади, сдавливая спинной мозг или нервные корешки. Неврологическая симптоматика может появиться как сразу, так и через некоторое время после травмы. Наряду с непосредственным воздействием на нервные структуры, отломки могут сдавливать сосуды, расположенные рядом с нервами. Вследствие перечисленных патологических процессов возникает болевой синдром и онемение конечностей (обычно локальное).
При снижении высоты позвонка более чем на треть (2-3 степень компрессии) может развиваться сегментарная нестабильность – чрезмерная подвижность, «разбалтывание» поврежденного сегмента позвоночника. При нестабильности в поясничном отделе возникает люмбалгия (боль в пояснице) или люмбоишиалгия (боль в ноге и пояснице).
При нестабильности в грудном отделе возникают боли в межлопаточной области, при нестабильности в шейном отделе – цервикалгия (боль в шее), к которой иногда присоединяется боль в плече и головная боль. Еще одним негативным последствием сегментарной нестабильности является ускорение дегенеративно-дистрофических процессов, развитие остеохондроза, артрозов межпозвоночных суставов, протрузий дисков и межпозвонковых грыж.
В отдаленном периоде, особенно после множественных переломов и переломов 2-3 степени возможно усиление кифоза, а в тяжелых случаях – образование остроконечного или пологого горба. Такая патология чаще наблюдается у пожилых женщин, страдающих остеопорозом. Кифотическая деформация позвоночника может вызывать изнурительные боли, а также становиться причиной уменьшения объема грудной клетки и изменения положения органов брюшной полости. В результате возникает одышка, повышенная утомляемость и нарушения пищеварения.
После удара спины состояние больного характеризуется неровным дыханием, в некоторых случаях возможны его кратковременные остановки. Корсет и его составляющие после деформации некоторое время могут находиться в напряжении.
Компрессионный перелом позвоночника, последствия деформации грудного отдела: умеренные болевые ощущения, ограничение основных движений. Боль также может перетекать в область живота, вызывать нервные расстройства. Сломанный позвонок можно будет нащупать, что приведет к неприятным ощущениям.
Также характеризуется затруднительным дыханием. Человек при компрессионном переломе не может совершать повороты из-за напряжения в спине. Также случаются такие симптомы как: нарушение нервной системы, боли в голове, рвота и тошнота.
Не стоит исключать вероятность развития осложнений из-за несвоевременного, или неправильного лечения. Оно проявляется:
- в качестве паралича нижних конечностей;
- нарушениях контроля за процессами дефекации и выделения мочи;
- у женщин наблюдается выпадение матки, у мужского пола – нарушается потенция;
- возможен разрыв спинного мозга;
- радикулит, или другие заболевания ОДА;
- нарушенная чувствительность ног, или области поясницы;
- нестабильность, искривления области позвоночника.





