Рентгенотерапия при артрозе: проведение процедуры, противопоказания

Рентгенотерапия
Если медикаментозное и вспомогательное лечение не приносит результатов при артрозе, артрите, остеохондрозе и других дегенеративных патологиях, показан рентген суставов, при котором облучение будет применяться в качестве лечебной процедуры.
Оглавление:
Этот вид терапии хорошо зарекомендовал себя, но не всем его разрешено назначать, так как могут возникнуть осложнения.
Лечение может назначаться всем, поскольку после него нет осложнений.
- Безболезненность. Рентген запястья, коленного или тазобедренного сустава не вызывает у человека дискомфорта, боли и других неприятных ощущений.
- Длительность процедуры. Продолжительность сеанса в среднем 9 мин, все зависит от степени развития патологии.
- Отсутствие осложнений. Рентгенография кистей и более крупных сочленений не вызывает у человека негативных последствий. Поэтому может назначаться почти всем пациентам, страдающим заболеваниями опорно-двигательного аппарата.
Чтобы сделать рентген руки человека или ноги, не нужно ложиться в стационар, проходить специальную подготовку. Это тоже считается преимуществом, так как госпитализация негативно сказывается на психологическом состоянии больного, что препятствует скорому выздоровлению. Если рентгенологические признаки заболевания все еще остаются, через 3—4 месяца процедуру можно повторить.
https://www.youtube.com/watch?v=4mCKBC9_Pq8
Рентгенотерапия – один из видов лучевой терапии, где действующим веществом выступает коротковолновое рентгеновское излучение. Метод относится к категории наружных, так как источник излучения находится вне человеческого тела.
Лучевая терапия классифицируется по нескольким признакам. Так, по распределению во времени доз облучения различают 3 метода:
- однократное облучение – как правило, используется при других видах лучевой терапии. Подразумевает единственную процедуру при внутриполостном или аппликационном методе воздействия;
- фракционированное – дробное. Это основной способ при наружном дистанционном воздействии. Облучение ведут определенными дозами. Дробное облучение более безопасно по сравнению с одноразовым. Кроме того, метод позволяет оценить дифференциальную чувствительность тканей и более правильно распределить дозы. Различают несколько основных режимов:
- мелкое фракционирование – или классическое. 1,8–2,0 Гр в сутки до 5 раз в неделю;
- среднее – по 4,0–5,0 Гр в сутки 3 раза за 7 дней;
- крупное – от 8,0 до 12,0 Гр в день по 1–2 процедуры за неделю;
- интенсивное – 4,0–5,0 Гр в сутки в течение 5 дней подряд. Это обычный метод для предоперационной подготовки;
- ускоренное – доза соответствует среднему фракционированию, то есть, 4,0–5,0 Гр, но 2–3 раза за день;
- гиперфракционное – доза уменьшается до 1,0–1,5 Гр, но процедура повторяется через каждые 4–6 часов;
- динамическое – каждый этап лечения имеет свою схему фракционирования;
- сплит-курс – режим, при котором в середине курса или по достижению определенной дозы облучения имеется перерыв на 2–4 недели. Перерыв может быть меньше – 10–14 дней, что зависит от темпа мутаций;
- непрерывное облучение – требуется при высоком темпе репопуляции.
По глубине проникновения методы рентгенотерапии разделяют на 2 группы:
- длиннофокусная или дистанционная – при собственной длине в 60–250 кв волны проникают на 30–60 см под кожу. Показан при крупноклеточных саркомах, лимфосаркомах, лимфоэпителиальных опухолях. Также дистанционный метод используется при лечении крупных суставов – при артрозе, например;
- короткофокусная – волны с длиной менее 60 кв проникают не глубже, чем на 7 см. Этот метод применяют при раках кожи, первичной меланоме, раке слизистой. Используется короткофокусная рентгенотерапия также при лечении рожистых воспалений, остеомиелита, карбункулов, флегмоны, тромбофлебита.
Дистанционная рентгенотерапия, в свою очередь, разделяется на 2 метода:
- статическое облучение – пациент и рентгеновская трубка неподвижны;
- подвижное облучение – во время сеанса либо больной, либо рентгеновский аппарат двигаются.
Рентгенотерапия используется и как самостоятельный вид лечения, и в комплексе с хирургическим вмешательством или химиотерапией. Обычно лечение сопровождается терапевтическими процедурами, наподобие гемотрансфузии, гормональной терапии с тем, чтобы минимизировать побочные эффекты воздействия.
Рентгенотерапия — один из методов лучевой терапии, при котором с лечебной целью используется рентгеновское излучение с энергией от 10 до 250 кв. С увеличением напряжения на рентгеновской трубке увеличивается энергия излучения и вместе с этим его проникающая способность в тканях возрастает от нескольких миллиметров до 8—10 см.
Современная промышленность выпускает два типа рентгенотерапевтических аппаратов. Одни для короткофокусной рентгенотерапии с энергией излучения от 10 до 60 кв для облучения с малых расстояний (до 6—7,5 см) поверхностно расположенных патологических процессов кожи и слизистой оболочки. Другие для глубокой рентгенотерапии с энергией излучения от 100 до 250 кв для облучения с расстояния от 30 до 60 см глубоко расположенных патологических очагов.
Рентгеновское излучение, возникающее в рентгеновской трубке, всегда неоднородно по своей энергии. Для получения более или менее однородного пучка используют фильтры, поглощающие мягкие лучи. Для излучений малой энергии применяют фильтры из легких металлов (алюминий, латунь толщиной 0,5—1 — 3 мм). Для излучений больших энергий (180—200 кв) однородность излучения достигается применением фильтров из тяжелых металлов (цинк, медь толщиной 0,5—2 мм).
Для ограничения поля облучения и удобства центрации при рентгенотерапии применяют цилиндрические или прямоугольные тубусы, обеспечивающие необходимое для каждого конкретного больного кожно-фокусное расстояние. Выходное окно тубусов аппаратов для короткофокусной рентгенотерапии имеет диаметр до 5 см и для глубокой площадь 16—225 см 2 .
Короткофокусная рентгенотерапия с успехом применяется при лечении рака кожи, рака верхней и нижней губы I и II стадии заболевания, а при большем распространении процесса сочетается с кюри-терапией или дистанционными методами лучевой терапии. Короткофокусная рентгенотерапия в сочетании с дистанционными методами применяется при лечении как ранних, так и более распространенных случаев рака слизистой полости рта, рака шейки матки, рака прямой кишки. Короткофокусная рентгенотерапия может быть применена во время операции в ранних случаях рака мочевого пузыря, гортани, желудка.
Рентгенотерапия при напряжении от 160 до 250 кв до 50-х годов нашего столетия была единственным методом дистанционного облучения глубоко расположенных патологических процессов как воспалительного и дистрофического характера, так и злокачественных опухолей. При раке внутренних органов, характеризующемся малой радиочувствительностью и требующем для своего разрушения больших доз излучения (в пределах 6000—7000 рад), рентгенотерапия оказалась малоэффективной.
В настоящее время при лечении глубоко расположенных опухолей рентгенотерапия заменена дистанционной гамма-терапией, применением тормозного и электронного излучения больших энергий. Рентгенотерапия может быть применена при лечении радиочувствительных опухолей (саркома Юинга, лимфогранулематоз, ретикулосаркома).

Рентгенотерапия — это медицинская дисциплина, изучающая теорию и практику применения рентгеновского излучения с лечебной целью. Является частным разделом лучевой терапии (см.).
Использование рентгенотерапии началось в 1897 г., однако научные основы рентгенотерапия получила только с развитием физики, дозиметрии, радиобиологии и накоплением клинического опыта.
Различают рентгенотерапию дистанционную (расстояние фокус — кожа 30 см и больше) и близкофокусную (расстояние фокус — кожа не превышает 7,5 см). В свою очередь дистанционная рентгенотерапия может осуществляться в виде статического облучения (рентгеновская трубка и больной во время облучения неподвижны) и подвижного облучения (рентгеновская трубка или больной находится в состоянии относительного движения).
Известны многочисленные формы статического и подвижного рентгеновского облучения. Могут варьировать различные элементы условий облучения, качество излучения, расстояние фокус — кожа или радиус качания, количество полей или угол качания, размеры, форма и число полей или зон облучения, разовые и суммарные дозы излучения, ритм облучения, мощность дозы и т. д.
Рентгеновское излучение, генерируемое в рентгеновских трубках при помощи высоковольтных электрических аппаратов (см. Рентгеновские аппараты), при воздействии на ткани и органы тела человека вызывает подавление функций отдельных клеток, угнетение их роста, а в ряде случаев и их деструкцию. Эти явления оказываются следствием поглощения и рассеяния— первичных физических процессов взаимодействия рентгеновского излучения с биологической средой (см. схему).
Схема взаимодействия ионизирующего излучения с веществом (по Рудерману и Вайнбергу).
За первичными физическими следуют физико-химические и биохимические процессы, определяющие развитие терапевтического эффекта. Особенностью рентгеновского излучения является его непрерывный энергетический спектр, в котором присутствуют кванты излучения с любыми энергиями, вплоть до максимального значения, соответствующего наибольшему напряжению генерирования. Последнее в настоящее время в рентгенотерапии обычно не превышает 250 кв.
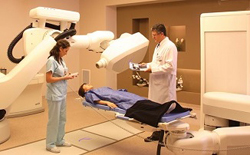
На энергетический спектр рабочего пучка излучения влияют особенности и схема рентгенотерапевтического аппарата, вид питающего электрического тока, конструкция и материалы рентгенотерапевтической трубки, а также последующая фильтрация.
Для рациональной рентгенотерапии важно правильно использовать основные физические особенности распространения рентгеновского излучения: закон обратной пропорциональности квадрату расстояния и закономерность поглощения излучения в веществе. Последнее характеризуется линейным коэффициентом ослабления и зависит от химического состава вещества, его плотности, а также от энергии излучения.
Каждая составляющая энергетического спектра при взаимодействии с данным веществом меняется по-разному. Поэтому наряду с ослаблением рентгеновского пучка изменяется и его качественный состав. Оценка качества (проникающей способности) рабочего пучка рентгеновского излучения, используемого при дистанционной рентгенотерапии, производится при помощи слоя половинного ослабления (Д) и выражается в миллиметрах толщины слоя задерживающего вещества (свинец, медь, алюминий и др.).
Когда применяется рентгенотерапия?
При помощи рентгеновских лучей низкой дозировки, происходят восстановительные процессы, снижаются боли, благоприятное воздействие на организм пациента в целом.
Метод рентгенотерапии в лечении заболеваний суставов получил распространение в таких случаях:
- артрозы коленного и тазобедренного суставов;
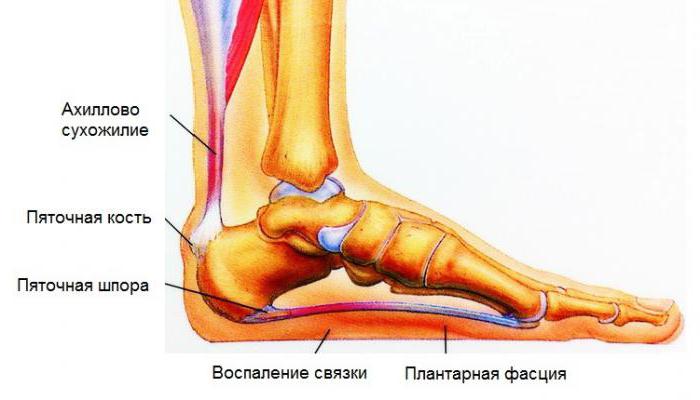
- пяточная шпора (плантарный фасцит);
- эпикондилит плеча;
- периартропатия плечевого сустава;
- устранение окостенения мягких тканей в послеоперационный период;
- сморщивание сухожилий в области рук и ног;
- латеральный эпикондилит (теннисный локоть);
- тендинит ахиллова сухожилия.
Рентгенотерапия бывает дистанционная, при которой расстояние от фокуса до кожи 30 см и более, и близкофокусная – расстояние до кожи не более 7.5 см.
Когда показана лучевая терапия?
Рентгенография суставов проводится в крайних случаях, когда другие консервативные мероприятия не приносят должного эффекта и облегчения больному. Лечение суставных поверхностей кистей рук, коленных суставов и голеностопа при помощи излучения помогает улучшить состояние и приостановить разрушительные процессы. Рентгенограмма кисти, тазобедренного или коленного сочленения поможет увидеть:
- хронические воспалительные патологии опорно-двигательного аппарата;
- дегенеративные нарушения костных тканей.
В отличие от медикаментозного вида лечения, при котором устраняются сопутствующие симптомы, рентгенографические лучи помогают восстановить двигательную функцию пораженного сустава, устранить боль и дискомфорт, предотвратить развитие рецидива. Перед тем как назначить процедуру, врач взвешивает все риски и возможные последствия. Только после заключения терапевта пациентам можно делать рентген костей и суставов.
Кроме онкозаболеваний рентгенотерапия показана для лечения большой группы хронических заболеваний, которые, несмотря на интенсивное длительное лечение, продолжают беспокоить пациентов, причиняя сильные боли или прогрессирование нарушения функциональности опорно-двигательного аппарата. Когда испытаны уже все методы лечения, которые не принесли облегчения, предлагают пройти рентгеновское облучение. Оно вызывает локальный раздражающе-стимулирующий эффект на больной орган и способно почти полностью избавить от болей и обездвиженности.
Результаты использования рентгенотерапии были подтверждены многолетним опытом и многочисленными исследованиями. Благодаря низкодозированному излучению болевые ощущения значительно уменьшаются. Рентгенотерапия, в основном, применяется при:
- артрозе коленного и тазобедренного суставов;
- пяточной шпоре;
- раздражении ахиллова сухожилия;
- периартропатии плечевого сустава;
- эпикондилите плеча;
- медиальном и латеральном эпикондилите;
- болезни Ледерхозе;
- болезни Дюпюитрена;
- гетретопной оссификации – послеоперационное окостенение мягких тканей в суставах.
Противовоспалительные и болеутоляющие свойства рентгеновского излучения многократно доказаны. Данные исследований показывают, что избавление от болей происходит в 50-90% случаев. Наибольший эффект в 90% достигается при лечении пяточной шпоры.
Кроме того, на лучевую терапию направляют больных, имеющих неопухолевые заболевания:
- гнойные патологические процессы – фурункулы, абсцессы, карбункулы, флегмона. Противопоказания могут быть для истощенных людей;гидроденит. Противопоказаний нет;
- рожистое воспаление. Противопоказания – процесс на большом участке тела, гангренозные и некротические формы;
- панариций;
- остеомиелит;
- Тромбофлебит. Противопоказания – распространенный флеботромбоз, септический и гнойный тромбофлебит
Рентгенотерапия – очень эффективный метод борьбы с многими заболеваниями. Раковые заболевания хорошо поддаются терапии, особенно на начальных этапах роста опухоли. Лучевая терапия должна применяться в комплексе с другими лечебными процессами, но не в качестве монолечения. Часто рентгенотерапию назначают для профилактики рецидивов у пациентов, перенесших удаление опухоли оперативным путем.
При копировании материалов активная ссылка на сайт-первоисточник обязательна | Карта сайта | Контакты | Политика конфиденциальности
Виды рентгенотерапии и порядок процедуры при лечении суставов
- Длиннофокусная. В данном случае рентгеновские лучи проходят на глубину от 30 до 60 см. При этом излучение составляеткв.
- Короткофокусная. Излучение при этом составляет не более 60 кв. Проникновение лучей происходит на глубину до 7см.
В зависимости от сложности заболевания и индивидуальных особенностей организма пациента, сеансы рентгенотерапии проходят в среднем от 1 до 9 минут.
Необходимое время и количество процедур излучения назначается врачом. Количество сеансов не должно превышать 7- 9 раз за весь период лечения. При этом длительность терапии составляет три недели.
Повторное лечение данным методом, при необходимости, врач может назначить только после трех-четырех месяцев по истечению первого сеанса.
При определенных случаях восстановление двигательных функций пораженных мест, может быть частичным. В большинстве случаев восстановление функций происходит полностью. Жизнь пациента изменяется в положительную сторону и не имеет значительных ограничений.
Что происходит при облучении?
Процедура эффективна при плантарном фасциите.
- артроз коленных и тазобедренных суставов;
- плантарный фасциит или пяточная шпора;
- периартропатия предплечья;
- окостенение мягких тканей;
- уменьшение сухожилий верхних и нижних конечностей;
- тендинит ахиллова сухожилия;
- латеральный эпикондилит;
- коксартроз;
- узурация суставных поверхностей.
Терапия показывает положительные результаты, около 85% больных после процедуры замечают ощутимые улучшения, а иногда и полное прекращение дегенеративных процессов.
Раковые клетки отличаются быстрым ростом и размножением. Они вытесняют здоровые клетки из пораженного органа, заменяя их на свои злокачественные. Но, в отличие от нормальных тканей, раковые структуры не могут выполнять функции органа, который подвержен заражению, они только паразитируют на данном органе, активно размножаясь и прорастая в соседние ткани.
Поэтому рентгеновские лучи эффективно на них воздействуют. При этом следует учесть, что активным ростом клеток отличаются не только онкологические образования, но и некоторые нормальные структуры – половые клетки, кроветворные клетки, находящиеся в губчатом костном веществе, иммунные клетки, эндокринные железы.
По этой причине лучевая терапия повреждает не только злокачественные новообразования, но и нормальные клетки, которые необходимы для полноценной работы всего организма. В результате облучения пациент испытывает последствия, характерные для лучевой болезни:
- тошнота;
- рвота;
- ухудшение состава крови;
- выпадение волос и ресниц;
- общая слабость;
- ослабление иммунитета;
- повышенная утомляемость;
- подкожные кровоизлияния, так как сосудистые стенки становятся излишне ломкими ;
- ожоги и язвы.
Преимущества рентгенотерапии суставов
- Противовоспалительный. Происходит быстрое и безболезненное снятие воспаления;
- Деструктивный.Действие излучения направлено на разрушение больных клеток;
- Анальгезирующий. Уменьшение боли.
Стоит отметить, что положительность эффекта рентгенотерапии, наблюдается в случаях совмещения с целым комплексом лечебных мероприятий, назначенными лечащим врачом.
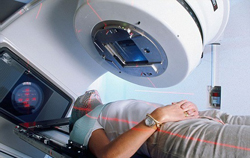
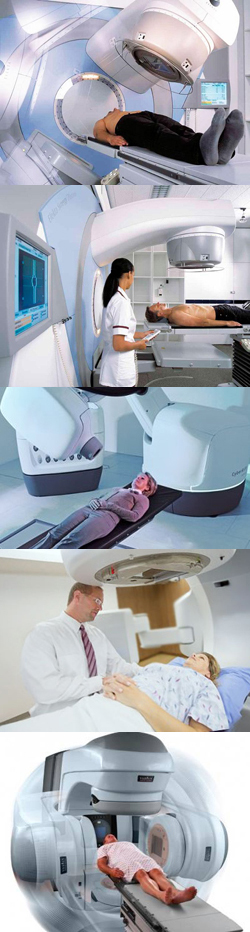
Наблюдения специалистов в области лечения заболеваний суставов на основании отзывов пациентов, позволяют выделить ряд преимуществ рентгенотерапии по сравнению с другими методами лечения.
Эффективность рентгенотерапии доказывает повышение общего уровня состояния человека. Данные полученные от проведенных рентгенотерапевтических процедур, доказывают положительное влияние на суставы пациента.
Специалисты утверждают, что улучшение состояния пациентов наблюдается в 50% — 80% случаев. Зависит это от сложностей заболевания каждого конкретного пациента.
Метод лечения суставов рентгенотерапией является довольно простым в проведении и не несет никаких рисков для здоровья человека.
Обязательные требования в период лечения
Если назначен курс рентгенотерапии, необходимо соблюдать такие правила и рекомендации:
- Исключить банные процедуры, горячие ванны, согревающие компрессы.
- Беречь кожные покровы от раздражающего воздействия УФ лучей.
- Отказаться от применения средств местного влияния (мазей, разогревающих кремов или гелей) за 2 недели до начала сеансов.
- Не совмещать рентгенологические сеансы и физиотерапию, сделав между процедурами 3 месячный интервал.
- Не использовать для смазывания кожи йод, зеленку и другие красящие вещества.
Рентгенотерапия: механизм воздействия, назначение и результативность
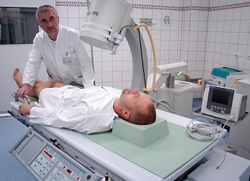
Известно, что клетки организма в нормальных условиях обладают весьма различной чувствительностью к рентгеновским лучам. Патологические ткани с повышенным обменом веществ, ускоренным ростом и размножением клеточных элементов показывают более высокую чувствительность к ионизирующему влиянию, чем расположенные рядом здоровые. Попадая под воздействие низких доз радиации, патогенные ткани теряют способность размножаться и гибнут, разрастание остеофита прекращается.
Результатом лечебного эффекта становится блокировка нервных рецепторов в области надкостницы и прекращение болей. На фоне местного воздействия улучшается кровообращение, так как происходит расширение капилляров и нормализуется проницаемость сосудов, постепенно восстанавливается трофика. Взамен погибших тканей начинают появляются новые, здоровые клетки.

При лечении недугов неонкологической этиологии доза радиации подбирается индивидуально, но не превышает 75—80 кВ, что является крайне низким уровнем облучения. При терапии пяточного фасцита такая частота радиологических волн оказывается очень эффективной и купирует болевой синдром у 80% пациентов. При этом у каждого третьего человека отмечается заметное улучшение состояния уже после 3 процедур.
Положительный эффект терапии сохраняется в течение нескольких месяцев. При рецидиве патологии назначают повторный курс, но только в том случае, если предыдущие процедуры принесли облегчение.
Когда применяется рентгенотерапия?
Лечебный эффект рентгенотерапии связан с поглощенной дозой излучения в области патологического очага. Величина оптимальной поглощенной дозы, ее дробление, ритм облучения обусловлены в каждом случае характером патологического процесса. На степень сопутствующих реакций окружающих патологический очаг здоровых тканей и органов, а также реакций всего организма влияет величина интегральных доз в этих отдельных анатомических структурах и во всем теле больного.
Эффекты воздействия рентгенотерапии не однозначны для разных гистологических структур, что связано с различной чувствительностью последних к ионизирующему излучению (см. Радиобиология).
Однако чувствительность облучаемых тканей в организме человека зависит и от ряда других многочисленных факторов — возраста, пола, температуры тела и облучаемого участка, локализации последнего, его гидрофильности, кровоснабжения, кислородного насыщения, его функциональной активности, интенсивности обменных процессов и мн. др.
, в том числе и от исходного состояния, а также реактивности организма. На биологические эффекты рентгенотерапии влияет характер распределения дозы облучения во времени. Дробное облучение по сравнению с однократным оказывается менее повреждающим. В этом случае лучше выявляется дифференциальная чувствительность тканей и так называемый терапевтический интервал — разница в чувствительности нормальных и патологических гистоструктур.
Рентгенотерапия может вызывать различные эффекты. В зависимости от величины поглощенной дозы излучения, ритма облучения, объекта воздействия, характера и стадии заболевания и, наконец, реактивности организма больного могут иметь место противовоспалительные, десенсибилизирующие, деструктивные, анальгезирующие и другие эффекты.
Хотя общие закономерности биологического действия ионизирующих излучений достаточно хорошо изучены, однако ряд звеньев этого сложного процесса (взаимодействие излучений с патологически измененными тканями) все еще остается неясным. В частности, требует дальнейшего изучения изменение характера клеточных реакций, интермедиарного обмена, выработки иммунных тел, реактивности соединительной ткани и мн. др.
За последнее время с углублением знаний о биологическом действии ионизирующих излучений наметилось стремление ограничить применение рентгенотерапии онкологической практикой. При неопухолевых заболеваниях рентгенотерапия рекомендуется только в ранних стадиях острых воспалительных заболеваний и в случаях отсутствия других равноценных способов лечения или при неэффективности последних у лиц старше 40 лет. При неопухолевых заболеваниях у детей рентгенотерапию применять не следует.
Рентгенотерапия должна применяться только при наличии научно обоснованных показаний к такому лечению и только у больных с безупречно доказанным заболеванием. «Редчайшим исключением из этого правила могут служить только некоторые бурнорастущие опухоли средостения, когда рентгенотерапия должна быть использована как единственный вынужденный экстренный метод декомпрессионного воздействия на жизненно важные органы грудной полости» (С. А. Рейнберг).
При назначении рентгенотерапии необходимо отчетливо формулировать на основании клинических данных задачу, которую должна решать лучевая терапия. Поставленная
задача определяет методику, технику рентгенотерапии, величину доз. Должен быть обоснован выбор рентгеновского излучения среди других видов ионизирующих излучений. Последнее делается путем анализа глубины залегания патологического очага, дозных полей, создаваемых излучениями разных энергий при разных вариантах облучения.
Рассчитываются поглощенные дозы излучения в очаге за процедуру, сеанс, весь курс лечения, а также соответственно допустимые поверхностные дозы излучения, определяются размеры, количество и расположение полей или зон облучения, условия центрирования и формирования пучка излучения, ритм облучения и др.
Проведению сеанса рентгенотерапии должны предшествовать: 1) точная локализация и определение размеров патологического образования и нанесение его проекции на кожу; 2) наладка рентгеновского аппарата для облучения данного больного; 3) центрация пучка излучения. Во время сеанса рентгенотерапии необходимо непрерывно следить за правильностью исполнения заданной программы облучения путем непосредственного визуального наблюдения или при помощи специальных устройств.
Общим требованием лучевой терапии является получение положительного результата при минимальном повреждении окружающих патологический очаг здоровых тканей.
Причиной многих лучевых повреждений в виде трофических язв, атрофии тканей и др. (см. Лучевые повреждения), иногда имеющих место при рентгенотерапии, является игнорирование указанного требования.
В связи с расширением возможностей использования высокоэнергетических источников излучения рентгенотерапии применяется преимущественно при сравнительно неглубоком расположении патологического очага и при возможности применения небольших доз излучения.
Рентгенотерапию используют самостоятельно или как элемент комбинированного (с хирургией), комплексного (с химиотерапией) или сочетанного (с другими видами излучения) лечения (см. Лучевая терапия). Как правило, она должна дополняться рядом сопутствующих терапевтических мероприятий (гемотрансфузии, витаминотерапия, медикаментозное, гормональное лечение и др.).
Дистанционная рентгенотерапия показана при круглоклеточных саркомах, особенно при лимфосаркомах, при лимфоэпителиальных и ретикулоэндотелиальных опухолях, ранних стадиях рака голосовых связок; близкофокусная рентгенотерапия — при раке кожи, плоскоклеточном раке слизистых оболочек, первичных злокачественных меланомах.
Оптимальная суммарная поглощенная доза в зависимости от характера и локализации опухолей, а также ряда других факторов может колебаться в пределах 3000—рад. Разовые поглощенные дозы чаще составляют 150—200 рад. При близкофокусной рентгенотерапии они примерно в два раза выше. Ритм облучения в зависимости от характера опухоли может быть различным.
При рентгенотерапии неопухолевых заболеваний разовые дозы в очаге не должны превышать 25—80 рад, а интервалы между облучениями — 3—7 дней. Более острый воспалительный процесс требует меньших разовых и суммарных доз и более длительных интервалов между облучениями. Иногда достаточно 1—2 облучений, чтобы обеспечить рассасывающий эффект или стимулировать абсцедирование.
Реакция организма (см. Лучевая болезнь) при обычной рентгенотерапии, как правило, имеет более выраженный характер, чем при воздействии излучений более высоких энергий. Иногда эти лучевые реакции становятся тяжелым осложнением, требующим специальных лечебных мероприятий. Выраженность реакций часто служит критерием при оценке преимуществ или недостатков того или иного варианта рентгенотерапии.
Лечение с помощью методов акупунктуры, временной фиксации пострадавших суставов, специальной гимнастики, также имеют широкое распространение. Данные методы во многом способствуют выздоровлению, но имеют ограниченный эффект. Долговременный и действенный результат при их применении не всегда доступен.

Когда пациент уже использовал большинство возможных средств медицины и не получил результаты, ревматолог может посоветовать лечение суставов с помощью рентгенотерапии.
Лечение рентгеновским излучением или рентгенотерапия – это современный метод, с помощью которого производится лечение некоторых патологий суставов. Основными направлениями лечения ортопедических заболеваний данным методом, являются:
- Хронические. Воспалительные процессы суставов (артрит, полиартрит);
- Дегенеративные (остеоартроз, остеохондроз, деформирующий спондилез).
Рентген суставов предполагает воздействие на организм человека лучей, которые проникают сквозь мышечные ткани, могут оказывать влияние на внутренние органы и системы. В зависимости от тяжести заболевания и состояния здоровья пациента, подбирается оптимальный вид лечения. Есть такие разновидности процедуры:
- Короткофокусная. Лучи проникают на глубину до 70 мм, мощность излучения достигает до 60 кВ. Проводится рентген мелких суставов, лучевой кости правой или левой руки. Также при помощи этого метода можно воздействовать на единичные узуры (эрозии на кости).
- Длиннофокусная или глубокая. Лучи проникают до 65 см, а излучение составляет 65—250 кВ. Часто назначается для облучения крупного сочленения.
На пораженный участок направляются лучи, которые влияют на состояние нервных окончаний, блокируя их. Вследствие воздействия, исчезает болевой синдром, восстанавливается подвижность сочленения. Длительность сеансов рентгенологической терапии зависит от особенностей заболевания и общего состояния здоровья пациента, но в среднем не должны превышать 2—8 мин. Количество процедур определяется доктором. Если необходимо, через 4—6 месяцев курс можно повторить.
Доказано, что при артрозе суставов рентгенотерапия оказывает значительное противовоспалительное и анальгезирующее воздействие. Кроме того, такой метод лечения достаточно эффективен при любых патологиях суставов, поэтому его можно использовать не только при артрозах, но и при анкилозирующих спондилоартрозах, артрите, остеохондрозах и других заболеваниях опорно-двигательного аппарата.
Статистические данные показали, что у больных, имеющих артроз пальцев, эффективность облучения наблюдалась в примерно 50% случаев. Проведение процедуры у людей, имеющих артроз коленного и плечевого суставов, улучшает состояние примерно в 60% случаев. У больных, имеющих явные признаки артроза тазобедренного и локтевого суставов, эффект наблюдается примерно в 80% случаев.
- устраняет признаки повышенной чувствительности тканей суставов;
- способствует устранению старых клеток и стимулирует появление новых;
- способствует подавлению воспалительных процессов;
- снимает болевые ощущения.
Виды и методы лучевой терапии в онкологии
Для облучения в лечебных целях используется рентгеновское излучение с энергией 60–250 кв. В зависимости от мощности проникающая способность волн варьируется от 2–3 мм до 8–10 см. Таким образом можно подвергнуть облучению как органы поверхностные – кожа, например, так и глубоко расположенные.
Рентгенотерапия используется при решении следующих задач:
- радикальная терапия – используются максимально высокие дозы с тем, чтобы добиться уничтожения очага болезни;
- паллиативная – облучение меньшими дозами ведется для подавления развития опухолей и метастазов. При необходимости паллиативное лечение может перейти в радикальное;
- симптоматическая терапия – проводится для снятия симптомов: болевых ощущений, сдавливания сосудов и так далее. Согласно медицинской статистике рентгеновское излучение снимает боль в 50–90% случаев.
Рентгенотерапия эффектна и при менее тяжелых заболеваниях. Так, с помощью дозированного облучения лечат суставы, артрозы, доброкачественные опухоли и некоторые кожные заболевания. Интенсивность облучения и длительность целиком зависит от назначения процедуры и состояния больного. Курс подбирается индивидуально для каждого пациента и постоянно корректируется.
Лечебный эффект метода определяется той дозой облучения, которую способна поглотить ткань в очаге поражения. Различные гистологические структуры обладают разной чувствительностью к облучению, поэтому рентгенотерапия весьма далека от универсальности.
В зависимости от вида воздействующего излучения выделяют:
- протонно-лучевую терапию;
- ионно-лучевую терапию;
- электронно-лучевую терапию;
- гамма-терапию;
- рентгенотерапию.
Суть данной методики заключается в воздействии протонами (
) на опухолевую ткань. Протоны проникают в ядро опухолевых клеток и разрушают их ДНК (
), вследствие чего клетка теряет возможность делиться (
). К преимуществам методики можно отнести то, что протоны относительно слабо рассеиваются в окружающей среде. Это позволяет сфокусировать воздействие излучения точно на опухолевой ткани, даже если она расположена в глубине какого-либо органа (
). Окружающие ткани, а также здоровые ткани, через которые протоны проходят по пути к опухоли, получают ничтожно малую дозу облучения, в связи с чем практически не поражаются.
Суть методики схожа с протонной терапией, однако в данном случае вместо протонов используются другие частицы – тяжелые ионы. С помощью специальных технологий данные ионы разгоняют до скоростей, приближенных к скорости света. При этом они накапливают в себе огромное количество энергии. Затем аппаратура настраивается таким образом, чтобы ионы прошли через здоровые ткани и попали прямо на опухолевые клетки (
). Проходя через здоровые клетки на огромной скорости, тяжелые ионы практически не повреждают их. В то же время, при торможении (
) они высвобождают накопленную в них энергию, что обуславливает разрушение ДНК (
) в опухолевых клетках и их гибель.
К недостаткам методики можно отнести необходимость использования массивного оборудования (размерами с трехэтажный дом), а также огромные затраты электрической энергии, используемой во время процедуры.
При данном виде терапии ткани организма подвергаются воздействию электронных пучков, заряженных большим количеством энергии. Проходя через ткани, электроны отдают энергию генетическому аппарату клетки и другим внутриклеточным структурам, что и приводи к их разрушению. Отличительной особенностью данного вида облучения является то, что электроны могут проникнуть в ткани лишь на небольшую глубину (

). В связи с этим электронная терапия используется преимущественно для лечения поверхностно расположенных опухолей –
кожи, слизистых оболочек и так далее.
Данная методика характеризуется облучением организма гамма-лучами. Особенность данных лучей заключается в том, что они обладают высокой проникающей способностью, то есть в обычных условиях могут проникать через все человеческое тело, воздействуя практически на все органы и ткани. При прохождении через клетки гамма-лучи оказывают на них такое же воздействие, как и другие виды излучения (
). Показана такая методика при массивных опухолях, а также при наличии метастазов в различных органах и тканях, когда провести лечение с помощью высокоточных методов (
) невозможно.
Рентгенотерапия
При данном методе лечения на организм пациента воздействуют рентгеновскими лучами, которые также обладают способностью разрушать опухолевые (
) клетки. Радиотерапия может применяться как для лечения поверхностно расположенных опухолей, так и для уничтожения более глубоких злокачественных новообразований. Выраженность облучения соседних здоровых тканей при этом относительно велика, поэтому сегодня данный метод используется все реже.
Стоит отметить, что методика применения гамма-терапии и рентгенотерапии может различаться в зависимости от размеров, локализации и типа опухоли. При этом источник излучения может располагаться как на определенном расстоянии от организма пациента, так и непосредственно контактировать с ним.
В зависимости от расположения источника излучения лучевая терапия может быть:
- дистанционной;
- близкофокусной;
- контактной;
- внутриполостной;
- внутритканевой.
Суть данной методики заключается в том, что источник излучения (
) располагается вдали от человеческого тела (
). Назначается она в тех случаях, когда злокачественная опухоль располагается в глубине какого-либо органа. Во время выполнения процедуры выпускаемые из источника ионизирующие лучи проходят через здоровые ткани организма, после чего фокусируются в области опухоли, оказывая свое лечебное (

) действие. Одним из основных недостатков данного метода является относительно сильное облучение не только самой опухоли, но и здоровых тканей, располагающихся на пути рентгеновского или гамма-излучения.
При данном виде радиотерапии источник облучения находится менее чем в 7,5 см от поверхности ткани, которая поражена опухолевым процессом. Это позволяет сконцентрировать облучение в строго определенной области, в то же время, уменьшая выраженность воздействия радиации на другие, здоровые ткани. Применяется такая методика для лечения поверхностно расположенных опухолей – рака кожи, слизистых оболочек и так далее.
Суть данного метода заключается в том, что источник ионизирующего излучения контактирует с опухолевой тканью или находится в непосредственной близости от нее. Это позволяет использовать максимально интенсивные облучающие дозы, что повышает шансы пациента на выздоровление. В то же время, при этом отмечается минимальное воздействие радиации на соседние, здоровые клетки, что значительно снижает риск возникновения побочных реакций.
Контактная лучевая терапия может быть:
- Внутриполостной – в данном случае источник радиации вводится в полость пораженного органа (матки, прямой кишки и так далее).
- Внутритканевой – в данном случае малые частицы радиоактивного вещества (в виде шариков, игл или проволок) вводятся непосредственно в ткань пораженного органа, максимально близко к опухоли или прямо в нее (например, при раке простаты).
- Внутрипросветной – источник радиации может вводиться в просвет пищевода, трахеи или бронхов, тем самым, оказывая местное лечебное действие.
- Поверхностной – в данном случае радиоактивное вещество прикладывается непосредственно к опухолевой ткани, расположенной на поверхности кожи или слизистой оболочки.
- Внутрисосудистой – когда источник излучения вводится непосредственно в кровеносный сосуд и фиксируется в нем.
Это новейший метод лучевой терапии, позволяющий облучать опухоли любой локализации, в то же время, практически не влияя на здоровые ткани. Суть процедуры заключается в следующем. После полноценного обследования и точного определения локализации опухоль пациент ложится на специальный стол и фиксируется с помощью специальных рамок. Это обеспечит полную неподвижность тела пациента во время выполнения процедуры, что является крайне важным моментом.
После фиксации пациента производится установка аппарата. При этом он настраивается таким образом, что после начала процедуры излучатель ионизирующих лучей начинает вращаться вокруг тела пациента (точнее вокруг опухоли), облучая ее с различных сторон. Во-первых, такое облучение обеспечивает максимально эффективное воздействие радиации на опухолевую ткань, что способствует ее разрушению.
Это также один из новейших методов лучевой терапии, позволяющий максимально точно облучать опухолевую ткань, в то же время, практически не воздействуя на здоровые клетки человеческого организма. Принцип метода заключается в том, что в процессе обследования пациента определяется не только расположение опухоли, но и ее форма.
Плюсы и минусы
Как уже упоминалось, рентгеновское излучение одинаково разрушительно действует как на здоровые, так и на больные клетки. Соответственно, метод имеет смысл использовать только в тех случаях, когда это довольно опасное вмешательство оправдано.
К достоинствам метода относят:
- при лечении злокачественных образований рентгенотерапия может оказаться единственным действенным способом лечения;
- при неопухолевых недугах рентгенотерапия позволяет добиться очень быстрого и стойкого эффекта и полностью восстановить пораженный орган;
- процедура длится недолго – от 1 до 9 минут;
- не всегда требуется госпитализация. Например, при лечении пяточной шпоры или артроза пациент может находиться дома и посещать клинику только для проведения сеансов;
- процедура совершенно безболезненна;
- облучение коротковолновым излучением снимает болевой синдром – на 50–90%.
Недостатки у метода весьма существенные:
- использовать рентгенотерапию можно лишь при лечении относительно неглубоко расположенных очагов;
- проведение процедуры требует очень тщательной локализации, так как вред от облучения здоровой ткани велик;
- по сравнению с источниками более высоких энергий реакция организма при рентгеновском облучении выражена ярче, так что побочные эффекты могут быть настолько сильны, что от сеансов придется отказаться;
- облучение само по себе может служить причиной появления болезней. Наибольшую опасность представляет собой возможность развития лейкемии.
Противопоказания
Для проведения курса рентгенотерапии имеются абсолютные и условные противопоказания. К абсолютным относится:
- тяжелое состояние пациента, сильно ослабленный иммунитет;
- истощение – соответствие веса росту и возрасту пациента рассчитывается по формулам. Уничтожение атипичных клеток и последующее восстановление нездоровой ткани требуют определенного энергетического пищевого ресурса. При их отсутствии процедуру провести невозможно;
- опасные сопутствующие патологии – поражения сердечно-сосудистой системы, почек, печени в стадии декомпенсации;
- лейкопения – менее 3500 в 1 куб. мм, тромбоцитопения – менее 15 тыс, анемия. Лечение можно проводит, если удастся устранить эти факторы и восстановить состав крови;
- имеющаяся лучевая болезнь либо лучевые повреждения, полученные ранее.
К относительным противопоказаниям относят:
- беременность и детский возраст. В первом случае прибегают к хирургическим методам. Если это невозможно – делают аборт или провоцируют ранние роды, поскольку облучение крайне отрицательно действует на плод. В детском возрасте рентгенотерапию применяют по жизненным показателям;
- острые инфекционные и септические болезни, наблюдающиеся в области очага основного недуга.
Рентгеноскопия не проводится у больных, страдающих следующими патологиями:
- неудовлетворительное общее состояние больного, при котором наблюдается резкое ослабление иммунной системы;
- заболевания печени и почек;
- болезни сердечно-сосудистой и дыхательной систем;
- анемия;
- осложнения после проведения лучевой терапии;
- специфические инфекционно-воспалительные патологии;
- беременность;
- детский или пожилой возраст.
Рентгенотерапия проводится под контролем команды врачей, среди которых терапевт, хирург, невропатолог, дерматолог, вертебролог, ортопед. Мониторинг состояния поможет подобрать максимально эффективную терапевтическую схему, благодаря чему опорно-двигательная система человека станет здоровой. Кроме этого, удастся предотвратить рецидивы, что считается большим плюсом рентгенотерапии.
Без предварительного согласования копирование материалов сайта возможно в случае установки активной индексируемой ссылки на сайт.
Информация на сайте представлена исключительно для ознакомления. Рекомендуем обратиться к специалисту за дальнейшей консультацией и лечением.
Несмотря на относительную безвредность процедуры, существует ряд ограничений, о которых необходимо знать.
Рентгенотерапия не проводится при следующих патологических состояниях организма:
- заболевания крови;
- лучевое поражение;
- наличие выраженных инфекционных и воспалительных процессов;
- пневмония;
- сепсис;
- язвенная болезнь во время обострения;
- поражения печени, почек, миокарда в стадии декомпенсации.
Побочные эффекты от лечения чаще всего минимальны. Если пациент жалуется на тошноту, общую слабость, вялость, сонливость, появление подкожных кровоизлияний в области подошвы — это говорит о неправильно подобранной методике проведения процедуры. Поэтому следует вновь посетить доктора для назначения скорректированной схемы облучения.
Противопоказания
Рентгенотерапия чаще всего применяется как средство против рака. Так что при соответствующих показаниях метод используется, невзирая на возраст или пол. Противопоказания связаны с определенным состоянием организма, но не с этими параметрами.
Исключение составляют груднички: рентгенотерапия здесь заменяется химиотерапией. При лечении детей чуть более старшего возраста рентгеновское облучение применяют для подавления развития не только онкозаболеваний, но и эмбриональных опухолей. Последние часто встречаются именно в раннем возрасте и обладает высокой радиочувствительностью, так что лечение оказывается весьма эффективным.
В общем, дети более чувствительны к воздействию ионизирующего облучения, поэтому дозы здесь используются куда более низкие, а за состоянием ребенка тщательно следят. Как правило, начальная реакция на рентгенотерапию невыраженная, однако изменение в поведении ребенка указывает на воздействие: потеря аппетита, снижение тургора тканей, вялость. Анализ крови свидетельствует о нарушениях функций кроветворения. В дальнейшем могут наблюдаться дефекты развития костной ткани, снижение зрения.
- При беременности рентгенотерапия исключается. На ранних сроках беременности идет закладка функциональных тканей, так что ионизирующее облучение, скорее всего, приведет к гибели плода и выкидышу. Во втором семестре формируются внутренние органы: облучение вызовет аномалии развития по большей части несовместимые с жизнью вне утробы. Облучение на третьем семестре зачастую приводит к появлению аномалий развития, остающихся на всю жизнь.
- Если у беременной женщины выявлен рак и радиотерапия необходима, делают аборт, провоцируют искусственные роды и так далее. Если есть возможность заменить облучение хирургической операцией, которая при этом не скажется на состоянии плода, то последнее решение предпочтительнее.
- онкологическое заболевание – рак кожи, саркома, лимфосаркома и прочее. Причем допускается лечение только по результатам клинических исследований и только при абсолютной доказанности заболевания;
- пяточная шпора;
- артроз коленного или тазобедренного сустава – рентгенотерапия стимулирует восстановительный процесс и устраняет боль;
- эпикондилит и периартропатия плечевых суставов, артриты, остеомиелиты, остеохондроз и другие дегенеративно-дистрофические заболевания опорно-двигательного аппарата;
- воспалительные гнойные недуги – карбункулы, абсцессы, тромбофлебиты, панариции;
- осложнения после операции – свищи, паротиты, воспаления в области раны;
- воспалительные и гиперпластические нарушения в работе нервной системы – невриты, ганглиониты, плекситы, радикулиты;
- доброкачественные неопластические изменения – гемангиомы костей, гистиоцитоз;
- дерматологические заболевания – хронические дерматозы в том числе нейродермиты;
- келоидные рубцы, подошвенные бородавки, контрактура Дюпюитрена – не выше 1 стадии;
- болезни глаз – иридоциклиты, кератиты, ретинопатия.
- облигатные и факультативные раки кожи – пигментная керодерма, кератома, кожный рог;
- рак кожи, базилиома;
- меланома – в этом случае рентгенотерапии выступает паллиативным методом, если пациент отказывается от хирургической операции;
- рак нижней губы, слизистой полости рта, полового члена;
- лимфомы кожи;
- доброкачественные и злокачественные сосудистые образования – гемангиомы, саркома Капоши;
- неопухолевые кожные недуги – экземы.
Все дело в том, что одним из самых опасных побочных эффектов такого лечения является развитие лейкемии. Большинство врачей стараются назначать ударно-звуковое воздействие, которое имеет схожий результат, но при этом не имеет противопоказаний и побочных эффектов.
Характерные особенности лечения зависят от места локализации воспалительного процесса, ведь глубина воздействия подбирается индивидуально. Помимо всего прочего, для определения способа воздействия учитываются возраст больного, общее состояние, а также семейный анамнез. Людям, имеющим в семейном анамнезе онкологические заболевания, рентгенотерапия, как правило, не назначается.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Подготовка к процедуре
Главную подготовительную работу перед сеансом рентгенотерапии проводит врач.
- Задача подготовки сводится к точному определению нахождения очага болезни – глубина, локализация, структура. Сделать это можно при помощи компьютерной томографии.
- По снимкам КТ лазерной системой наведения на теле пациента делают разметку. Хирургическим маркером указывают участок облучения и опорные точки – они позволяют уложить пациента в требуемую позу. Разметку ни в коем случае нельзя смывать.
- По данным исследований врач-радиолог и другие специалисты рассчитывают суммарную дозу и режим облучения.
- Наладку рентгеновской аппаратуры проводят непосредственно перед сеансом.
- Никаких специальных мероприятий перед облучением самому пациенту проводить не надо. При необходимости больного может проконсультировать психотерапевт.
Единственным условием является достаточно свободная и удобная одежда. Несмотря на краткосрочность процедуры во время сеанса нужно сохранять полную неподвижность, что в тесной или неудобной одежде непросто. Кроме того, облучению подвергаются лишь определенные участки тела. Остальные же должны быть скрыты одеждой.
Обязательное условие – футболки, платья и свитера с вырезом, область шеи должна оставаться открытой.
Как проводится лечение
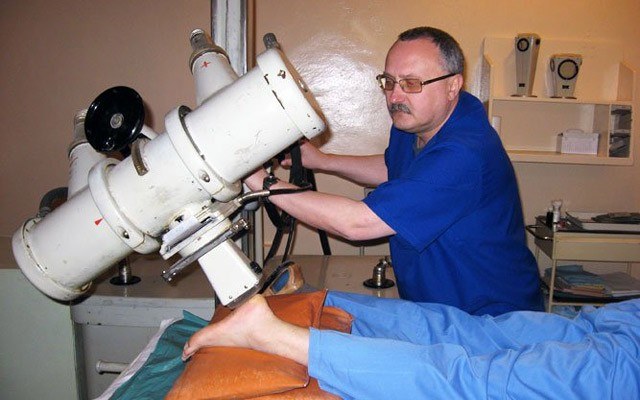
Для проведения рентгенотерапии необходим специальный аппарат. Размеры устройства варьируются в значительных пределах в зависимости от характера заболевания. Так, при облучении коленных или локтевых суставов, нейродермитов используют подвижные рентгеновские аппараты, компактные и легкие. При лечении опухолей применяют стационарные аппараты, как правило, рассчитанные на облучение значительной части тела.
- Установить соответствующее оборудование может позволить себе далеко не каждая клиника. Порой для сеансов радиотерапии пациенту приходится приезжать из других областей.
- Сама процедура занимает минимум времени – до 10 минут, безболезненна и не требует каких-либо специальных действий.
- Больной укладывается на кушетку и принимает определенное положение. Это необходимо для того, чтобы достичь максимально точного облучения очага болезни и не травмировать здоровые ткани. Точность положения влияет на глубину проникновения, поэтому позу следует удерживать во время всего сеанса. Правильное положение помогают принять медсестры.
- В некоторых случаях пациент при облучении должен двигаться определенным образом. Для этого врач предварительно в точности описывает больному его действия.
- При необходимости, если пациент – ребенок, например, используют фиксаторы – маску, подголовник, матрас.
- Во время сеанса пациент находится один: медперсонал покидает помещение, где установлена аппаратура. С пациентом можно говорить по микрофону, что особенно важно, когда лечению подвергаются дети.
После сеанса больной возвращается в свою палату либо домой, если лечение не требует постоянного наблюдения врача.
Последствия и возможные осложнения
Какой бы высокой классификацией ни обладал врач, при хоть сколько-нибудь длительном курсе рентгенотерапии побочных эффектов избежать нельзя. Какой бы точной ни была настройка, увы, врач вынужден облучать часть окружающих здоровых клеток, чтобы удалить все раковые. При лечении артритов, артрозов и нейродермитов этого удается избежать, да и доза при облучении заметно меньше.
К наиболее известным побочным эффектам относят:
- усталость – связана не столько с самой процедурой, сколько со стремлением организма к восстановлению. Чтобы синтезировать достаточное количество веществ, при построении клеток тратятся большие энергетические и материальные ресурсы. Неудивительно, что после длительного курса пациент чувствует очень слабым, вялым, апатичным;
- потеря волос – сосредоточившись на восстановлении внутренних органов и тканей, организм «экономит» на всем остальном. При облучении состояние ногтей, кожи и волос заметно ухудшается вплоть до полной их потери;
- высокая температура – объясняется собственно влиянием облучения на организм, появлением вторичных инфекций, но в целом считается признаком эффективности, если не превышает 37,5–38 С;
- при облучении, если кожа отличается чувствительностью, могут возникнуть потемнения, раздражения, покраснения кожи вплоть до появления волдырей. Симптомы исчезают спустя 1–2 недели после окончания курса;
- при лучевой терапии возможны сбои в менструальном цикле. Также часто наблюдаются признаки менопаузы – потливость, приливы, сухость влагалища;
- у мужчин возможно раздражение мочеиспускательного канала, что приводит к болезненности эякуляции. Симптомы обычно проходят через 2–3 недели;
- очень часто облучение вызывает тошноту до рвоты, диарею, темезмы, запоры. В этом случае назначают соответствующие препараты;
- отеки – облучение может вызвать повреждения лимфососудов. В этом случаев появляются отеки, в основном на ногах.
Кроме того, рентгенотерапия чревата осложнениями, которые после окончания курса не исчезают и требуют дополнительного лечения:
- свищи – патологические каналы, открывающиеся из полого органа наружу или в другой полый орган. При отсутствии лечения превращаются в язвы и постепенно разрушают стенки органов. При рентгенотерапии часто появляются свищи между мочевым пузырем и кожей, например, между прямой кишкой и мочевым пузырем;
- длительное облучение может вызвать пневмонию. Если ее не лечить, со временем это приводит к замещению легочной ткани фиброзной и дисфункции органов дыхания;
- потемнение и разрушение зубов часто возникает при лечении опухолей ротовой области;
- нарушение кроветворения – уменьшение лейкоцитов и гемоглобина в крови является неизбежным последствием рентгенотерапии. Нормализация показателей осуществляется в течение нескольких месяцев и во многих случаях требует медикаментозной терапии;
- на репродуктивные функции мужчины облучение практически не влияет. У женщин проблемы с беременностью возникают при облучении матки, яичников, органов малого таза, мозга.
Восстановление и уход
Рентгенотерапия – нешуточное испытание для организма. Уничтожение клеток требует не только быстрейшего восстановления поврежденной ткани, но и не менее быстрого вывода продуктов распада клеток. Все это заставляет человеческое тело работать буквально «на износ».
Реабилитация после рентгенотерапии за исключением самых простых случаев – лечение нейродермита, экземы, где используются минимальные дозы, включает ряд обязательных к исполнению мер:
- высококалорийное питание – организму требуется намного больше энергии, белков и жиров, чем при обычной жизни. Но практически постоянным побочным эффектом при облучении выступает тошнота и рвота. В результате пациенту предлагается питаться дробно, но высококалорийными продуктами;
- продукты – обработанные и легкоусваиавемые. Часто, особенно при облучении полости рта, пищевода, желудка воспаляется и истончается слизистая, становится крайне чувствительной. Пищу рекомендуют употреблять в виде каш и пюре, так как жесткие и грубые волокна поврежденный пищевод и желудок попросту не смогут переработать;
- достаточное количество воды – не менее 2,5–3 л воды, что является нормой для здорового человека. Вода – не соки и чай, позволяет как можно быстрее избавиться от токсичных продуктов распада. Не выполняется это правило в тех случаях, когда есть серьезные противопоказания: нарушения в работе сердца, появление сильных отеков;
- из питания исключаются канцерогены – полностью предупредить их попадание в организм практически невозможно: большинство веществ являются обычной составляющей обычных же загрязнений или образуется при удобрении почвы или обработке растений и продуктов инсектицидами, фунгицидами и так далее. Однако снизить их поступление можно, отказавшись от копченых, консервированных, жареных продуктов – особенно во фритюре;
- при лучевой терапии назначаются витаминные комплексы – A, C, E, позволяющие снизить активность свободных радикалов. Последние синтезируются во время облучения и весьма агрессивны.
После завершения курса больной продолжает находиться под наблюдением. Для фиксации результатов рентгенотерапии назначают КТ или МРТ. При удовлетворительных результатах лечения неопасных заболеваний – пяточной шпоры, например, больной наблюдается раз в полгода, если не возникает жалоб. Онкобольные проходят обследование на МРТ постоянно, график обследования разрабатывается согласно состоянию пациента.
Во время рентгенотерапии и после назначают антибиотикотерапию, чтобы предупредить развитие бактериальных инфекций: ведь во время облучения защитные силы организма сильно уменьшаются. После окончания курса антибиотиков рекомендуется принимать лекарства, позволяющие восстановить микрофлору кишечника.
Отзывы
Рентгенотерапия активно используется при лечении доброкачественных и злокачественных опухолей, так как в отличие от многих других методов нарушения в динамике кровообращения мозга или сердечно-сосудистые заболевания средней тяжести не являются для нее противопоказанием. Более важным фактором выступает состав крови: количество лейкоцитов, тромбоцитов и гемоглобина.
Однако глубина проникновения рентгеновских лучей не так велика, как хотелось бы. Поэтому при лечении глубоко лежащих органов сегодня чаще используют дистанционную гамма-терапию, тормозное или электронное излучение больших энергий.
Рекомендации
Как полагают радиологи, в России лечению неопухолевых заболеваний при помощи рентгенотерапии уделяется крайне мало внимания и, более того, имеется тенденция к сокращению и даже полному отказу от подобной методики. При этом, эффективность технологии в этой области составляет 70–98%, а в дерматологии – 80–100%. Связи между развитием онкозаболеваний и применением рентгенотерапии не выявлено, что подтверждает более 30 лет исследований.
Такое положение вещей практически не дает возможности врачам рекомендовать метод для лечения неопухолевых недугов.



