Операция на плоскостопие у взрослых и у детей 5 лет

Разновидности операции по плоскостопию
Консервативное лечение плоскостопия, т.е. при помощи подбора обуви и массажа, эффективно только в детстве, а для взрослых неизбежной становится операция, плоскостопие после которой полностью исчезает. Как правило, после реабилитации возвращается комфортная ходьба, т.к. имеющаяся отечность и сильная боль не позволяют полноценно ходить больному.
Часто можно прочитать, что «плоскостопие – это деформация сводов стопы», однако мало где объясняется, что именно это подразумевает. Поперечный свод стопы – это правильное расположение костей между пальцами ног. Продольный свод стопы – это расположение костей по внутреннему краю.
Продольного. Поперечного. Обоих сводов.
Необходимо отметить, что патология может быть врождённой и приобретённой. При этом необходимо сказать, что возраст проявления патологии не важен. Она может проявится как у детей, так и у взрослых.

К сожалению, ситуация такова, что редко кто из взрослых серьезно относиться к наличию заболевания, выполняет своевременно лечение на 1 или 2 стадии. Чаще можно наблюдать картину, когда пациента привозят в больницу, что бы провести лечение плоскостопия хирургическим методом.Специалисты разделяют 3 степени развития заболевания, главным отличием между которыми является степень уплощения, жалобы и боли у самого человека.
С резким набором (наличием) лишнего веса. Слабыми мышцами и связками ног. Перенесёнными тяжёлыми заболеваниями (рахитом, полиомиелитом). Профессией.
Лечение заболевания
Для того что бы лечение плоскостопия было максимально эффективным у взрослых пациентов, врач ортопед должен провести ряд обследований, установить вид, степень развития патологии. Когда лечение патологию эффективно?
Мнения специалистов на этом вопросе разделяются. Одни врачи полагают, что нет необходимости проводить лечение и профилактику болезни при отсутствии «явных» болевых ощущений. Другие утверждают, что нужно проводить профилактику для предупреждения развития плоскостопия на более тяжёлые формы протекания.
Консервативное. Такой вид лечения содержит широкий комплекс различных мероприятий, действие которых направлено на лечение (профилактику) плоскостопия на 1, 2 стадии развития. Оперативное. Такой вид лечения используется в самых сложных ситуациях, когда пациент ощущает боли, не может передвигаться самостоятельно.
В каких случаях не обойтись без операции?

Операция при плоскостопии зачастую проводится на 3 и 4 стадии недуга, когда иными способами пациенту уже не помочь. Но в последние годы большинство врачей старается прибегать к малоинвазивным методикам, которые предполагают минимальный травматизм для человека и существенно сокращают сроки реабилитации.
Стопу можно назвать самой загруженной частью скелета. Вот почему её ортопедические заболевания (все виды плоскостопия, артрозы суставов и прочее) сопряжены для человека с дискомфортом. Эти недуги прогрессируют с возрастом и зачастую требуют от человека ношения неэстетичной коррекционной обуви. Наряду с этим оперативное лечение плоскостопия можно по праву назвать самым популярным видом ортопедической коррекции стоп.
Во время болезни складываются ситуации, когда без операции на плоскостопии не обойтись.
При данной форме оперативное лечение плоскостопия применяется, если нужно корректировать свод стопы. В данном случае делают его пластику или вставляют титановый имплант. При сильно выраженной форме проводят пластику сухожилий.
Хирургического вмешательства можно избежать, если диагностируется I или II степень недуга. При III и IV стадиях пациентам проводится оперативная коррекция костей.
Специфика и виды недуга
продольное; поперечное; комбинированное.
Недуг может быть врождённым либо приобретённым, а диагностируется он не только у взрослых, но и у детей. Прискорбен тот факт, что когда такому заболеванию подвержен ребенок, то это вызывает у родителей намного больше тревог, нежели наличие патологии у них самих. Мало кто из них считает такую деформацию серьёзной патологией, однако именно она провоцирует множество осложнений, связанных с опорно-двигательным аппаратом.
Выделяют 4 степени плоскостопия, разнящихся между собою такими моментами, как степень уплощения, которой подвержена нога, а также присутствие жалоб со стороны человека.
наличие лишнего веса; ослабленность связок и мышц стопы; перенесённый в детском возрасте рахит; деятельность, связанная с нагрузкой на стопы.
- продольное;
- поперечное;
- комбинированное.
- наличие лишнего веса;
- ослабленность связок и мышц стопы;
- перенесённый в детском возрасте рахит;
- деятельность, связанная с нагрузкой на стопы.

В норме стопа имеет два свода: продольный и поперечный. Их главная функция – поддержание равновесия и защита организма от ударов и потрясений при ходьбе.
Причиной всему этому является слабость мышц и связок, которые больше не могут справляться с поддерживающей функцией.
Cимптомы:
- 1) начинают болеть ноги (даже при небольших нагрузках);
- 2) обувь стаптывается с внутренней стороны, изменяется походка (человек становится косолапым);
- 3) появляются отеки в лодыжках;
- 4) меняются размеры конечности;
- 5) беспокоит позвоночник;
- 6) образуются мозоли;
- 7) изменяется форма пальцев на ногах.
Заболевание в своем развитии проходит четыре стадии. Первые три характеризуются болевыми ощущениями, легкими видоизменениями, при четвертой происходит глубокая деформация стопы.
Сопутствующие болезни, которые могут развиться:
- пяточная шпора (костное разрастание, которое сдавливает мягкие ткани);
- неврома Мортона (опухоль в области 3-4 пальцев);
- вросший ноготь;
- сесамоидит (воспалительный процесс в сесамовидных костях, расположенных в сухожилиях);
- болезнь Дойчлендера (функциональная перестройка плюсны, в результате которой происходит перелом стопы);
- заболевание суставов (артроз);
- сколиоз (нарушение осанки);
- варикозное расширение вен.
Выделяют следующие виды заболевания:
- врожденное (встречается редко и бывает связано с внутриутробным недоразвитием);
- травматическое (возникает при переломах костей, повреждении тканей, окружающих стопу);
- паралитическое (развивается из-за перенесенного детского спинномозгового паралича (полиомиелита));
- рахитическое (страдают все кости и мышцы конечности);
- статическое (происходит из-за малой подвижности, сильной и продолжительной нагрузки на стопу, наследственности, ожирения, неправильно подобранной обуви);
- поперечное (кости плюсны расходятся в стороны, длина стопы уменьшается);
- продольное (подошва удлиняется, полностью становится на пол);
- комбинированное (преобразования затрагивают и поперечный, и продольный своды).
Консервативный способ
Консервативное лечение у взрослых подразумевает работу по укреплению мышечного аппарата и связок в стопе, голени, спине, позвоночнике. Такие меры наиболее актуальны на первой, второй стадиях патологии.
При такой патологии наблюдается изменение положения костей подошвы (они расходятся), что сопровождается смещение внутренней части возле первого пальца, нарастанием «шишки». Если заболевание такого вида не лечить, то в последующем развитие болезни у взрослых окажется малоэффективным и будет требовать только оперативное лечение.
Отказ от «некачественной» обувки, моделей с каблуками выше 5 сантиметров, тесной формы. Ограничение нагрузок, активности, организация полноценного отдыха, использование прохладного компресса. Отдых и прохладные компрессы в комплексе хорошо убирают отёчность и болевые симптомы. Использование ортопедических принадлежностей для моделирования правильной формы стопы.
Для каждого вида деформации стопы существуют свои методы лечения, посредством использования ортопедических принадлежностей: стелек, вкладышей, задников, силиконовых прокладок, супинаторов. Медикаментозное лечение, использование противовоспалительных препаратов, кортикостероидов для уменьшения болевых ощущений, снятия отёчности. Лечебный массаж, гимнастика, водные процедуры.
Виды хирургических вмешательств при уплощении свода стопы
Следует отметить, что не на всех стадиях уплощения ступни необходимо хирургическое лечение. К примеру, при 1 стадии недуга вполне вероятна его эффективная коррекция с помощью консервативной терапии (ношение ортопедических стелек, массажи, ЛГК, физиопроцедуры). Однако многих интересует вопрос, можно ли вылечить плоскостопие 2 степени без операции.
То есть, другими словами, к хирургии прибегают только тогда, когда исправление плоскостопия иными методами уже невозможно.
Как правило, хирургическое вмешательство становится неизбежным, когда у человека плоскостопие 3 степени (либо 4 степени). В таких случаях деформация ступней не просто заметна визуально, она уже бросается в глаза. Вдобавок третий и четвертый этапы заболевания сопровождаются болью, и дальнейшее прогрессирование недуга может привести человека к инвалидности. Следует отметить, что для того чтобы исправить своды ступней при продольном и поперечном плоскостопии применяются разные методы коррекции.
При продольном и поперечном плоскостопии предусмотрены разные оперативные вмешательства. Операция обычно выполняется при высоких степенях плоскостопия любого типа, когда консервативные методы не приносят облегчения.
Операция выполняется лицам в возрасте от десяти до тридцати лет, страдающим продольным плоскостопием. Суть оперативного вмешательства – в коррекции свода стопы с помощью титанового импланта, который устанавливается между таранной и пяточной костью. Имплант фиксирует таранную кость, лишая её излишней подвижности, что обеспечивает поддержку продольного свода стопы.
Операция длится около получаса и требует пребывания в стационаре в течение суток. Швы снимаются через две недели.

Такое вмешательство можно проводить на обеих стопах одновременно, поскольку после операции ходить можно сразу без костылей, наложение гипсовой повязки не требуется. Спортивными упражнениями можно заниматься спустя три месяца после вмешательства.
Такой вариант операции оптимален в возрасте от десяти до двадцати лет с умеренно выраженным плоскостопием.
Через некоторое время имплант необходимо удалить. Взрослым такая операция требуется в среднем через полтора года после установки. У детей имплант удаляется по достижению семнадцати-восемнадцати лет.
После удаления импланта стопа сохраняет скорректированную форму.
Пациентам старше тридцати лет выполняется артродез – фиксация суставов методом их «сращения». Такие операции травматичны и не устраняют деформацию полностью.
Сглаживание поперечного свода стопы приводит к расплющиванию её передней части, искривлению большого пальца и выпиранию его сустава наружу – образованию так называемой «косточки», причиняющей немало страданий её обладательницам (такая деформация чаще всего наблюдается у женщин).
Если раньше лечение такого состояния заключалось в частичном или полном удалении этой «косточки» с сохранением деформации стопы, то теперь выполняются малотравматичные операции на связках и мышцах, позволяющие скорректировать поперечный свод и «поставить на место» плюсневую кость.
Такие операции чаще всего проводятся под местным наркозом и длятся около часа. В стационаре пациент находится от нескольких часов до суток. На ногу можно опираться в первый день после операции при условии снижения нагрузок. Эти ограничения снимаются уже спустя неделю, а ещё через неделю удаляются швы.
Любое лечение должно проводиться по рекомендации врача. Самолечение может усугубить деформацию стопы. Не стоит злоупотреблять и болеутоляющими средствами, они способны вызвать тяжёлые осложнения со стороны почек, желудочно-кишечного тракта.
Удаление экзостоза («шишки») на 1-м пальце
- Операция при вальгусной деформации 1-го пальца (экзостозэктомия).
Предполагает удаление верхней части плюснефалангового сустава большого пальца у взрослых, а также нормализацию функциональности мягких тканей с помощью фиксации растянутых связок проволокой, закрепления костей винтами и пластинами. При этих процедурах нельзя гарантировать полное излечение патологии или повтор рецидивов заболевания, но они снимают ограничение подвижности, которое часто сопровождает выраженые степени плоскостопия. Проводится вмешательство под местным наркозом и в среднем длится в течение 1 часа.
- Артропластика костей при плоской стопе.
Может выполняться с удалением концевой части кости (резекция), позволяет уменьшить размер разросшейся части фаланги пальца или пяточной кости. Если необходимо лишь частичное удаление нароста, проводится остеотомия. Манипуляция возвращает суставу возможность подвижности. Когда при движении в суставах из-за травматизации возникает постоянная боль, возможно оперативное лечение ограничения подвижности путем фиксации костей проволокой или винтами (артродез) или установка искусственных имплантатов вместо поврежденных костей (протезирование).
- Корригирующий артродез плюснеклиновидного сочленения.

Позволяет устранить угол расхождения между большим пальцем и клиновидной костью плюсны. Такое состояние часто формирует поперечное плоскостопие у взрослых. Операция предполагает рассечение костей и сопоставление их в нужной плоскости с фиксацией винтом. Наиболее благоприятное время для корригирующего артродеза – молодой возраст.
Резекция части фаланги с замещением длины костным фрагментом
- Резекция головок 2-5-й костей плюсны.
Призвана устранить их молоточкообразную форму и опущение книзу. В ходе резекции возможно укорочение средних плюсневых костей, когда это необходимо. Молоточкообразная деформация и опущение плюсневых костей книзу часто сопровождает поперечное плоскостопие 2-3-й степени у взрослых.
- Шевронная остеотомия головки плюсневой кости 1-го пальца стопы.
Проводится при 1-й степени плоскостопия, когда угол между большим пальцем и межплюсневым промежутком превышает 9 градусов.
Проводится у детей, когда иссекается головка фаланги большого пальца, а ее укорочение устраняется с помощью оригинального аутотрансплантата.
- Релизинг 1-го плюснефалангового сочленения.
Позволяет уменьшить поперечный угол расхождения. У взрослых вмешательство включает иссечение поперечной мышечной головки и капсулы над сесамовидной костью с фиксацией лоскута суставной капсулы.
Доступ при корригирующей остеотомии Митчелла
- Реконструктивные операции при поперечной стопе 2-й степени.
Выполняются в случае вальгусной деформации у детей от 16 до 25 лет. К таким хирургическим вмешательствам относятся «Остеотомия Митчелла» и «Шевронная остеотомия». Операции проводятся тогда, когда головка 1-й плюсневой кости не имеет рентгенологических признаков выраженного разрежения (уменьшения содержания кальция). У взрослых встречается также преобразование структуры кости в виде кист, при котором операция противопоказана.
Шевронная остеотомия предполагает удаление дистальной части 1-й кости плюсны с конечным размещением свободного фрагмента кости для устранения укорочения. Остеотомия по Митчеллу схожа с предыдущим аналогом. В ее основе лежит П-образное иссечение дистальной части 1-й фаланговой кости и удлинение ее костным фрагментом.
Схема разрезов при операции по Шеде-Бому
- Трапециевидно-клиновидная остеотомия Шеде-Бома.
Проводится у взрослых при 2-й степени поперечного уплощения свода. У детей манипуляция не выполняется из-за невозможности ликвидации при ней смещения большого пальца. Суть операции заключается в остеотомии 1-й кости плюсны и иссечении клиновидной и трапециевидной костей. Манипуляцию лучше сочетать с медиальной или латеральной капсулотомией плюснефалангового сочленения. За счет вмешательства удается ликвидировать избыточный межплюсневый угол.
Является модификацией остеотомии Шаде-Бома. При ней вначале выполняется клиновидно-трапециевидная резекция, а затем обнажается метаэпифиз 1-й кости плюсны. В этом участке проводится поперечное иссечение без затрагивания латерального кортикального слоя. Изгиб большого пальца устраняется сдавлением поперечного свода.
- Хирургическое вмешательство по Брандесу.
Проводится при деформирующем артрозе 1-го плюснефалангового сочленения, который может быть как при продольном, так и при поперечном плоскостопии. Данное лечение позволяет предотвратить артроз с контрактурой большого пальца у взрослых. Общий срок в больнице после данного вмешательства не превышает 15 суток. В этот промежуток выполняется иммобилизация с контрольной рентгенографией области стопы в прямой и боковой проекциях.
- Хирургическое лечение по Чаклину и Бому.
Оперативное лечение
Оперативное лечение
Остеотомия. Лечение патологии подразумевает рассечение деформированных связок. Иссечение нарушенной кости или пяточной шпоры. Синовэктомия подразумевает ликвидацию суставной оболочки, которая является помехой для нормального движения. Артродез. Подразумевает оперативное вмешательство для правильного фиксирования костей.
Следует отметить, что вид хирургического вмешательства определяется только врачом, при наличии результатов медицинского обследования, симптоматики проявления патологии, индивидуальности организма пациента.

В зависимости от выбранного метода оперативного вмешательства зависит и сама реабилитация, её длительность и необходимость использования дополнительных средств. В среднем, реабилитация после оперативного вмешательства может быть 2-4 недели. Продолжительность её зависит как от самого пациента (выполнения рекомендаций, наличия вредных привычек, индивидуальных особенностей организма), так и от вида и качества проведения операции.
Заключение необходимо отметить, что плоскостопие – это серьезное заболевание, которое может прогрессировать в любом возрасте, иметь различные последствия, степени тяжести. Именно поэтому необходимо запомнить, что профилактика – это лучшая забота о собственном организме, залог хорошего самочувствия, безопасного лечения.
Особенности процедуры
Устранение плоскостопия — это несложная операция, но требующая длительного периода реабилитации.
Операции при плоскостопии направлены на устранение таких проблем, как:
- неправильный угол наклона первого пальца;
- воспаление сухожилий стопы (бурсит);
- деформация и изменение костей;
- новообразования на костях в виде шишек на большом пальце, а также когтеобразных, молоточкообразных плюсен (вальгусная деформация);
- низкий свод стопы.
Операции на плоскостопие бывают следующих видов.
Экзостозэктомия применяется при наличии вальгусной деформации первого пальца, нароста на большом пальце в виде «шишки». В рамках данной операции происходит иссечение на верхней части плюснефалангового сустава и фиксирование проволокой слабых растянутых связок. Оперируемая костная ткань скрепляется винтами и пластинами.
Артропластика костей может проводиться в двух вариантах:
- Удаление концевой части кости. Такая операция обеспечивает значительное уменьшение размера разросшегося участка фаланг пальцев или кости на пятке.
- Остеотомия — удаление части новообразований на костях стопы, в результате которого возвращается подвижность сустава.
Корригирующий артродез плюснеклиновидного сочленения ликвидирует неправильный угол, под которым расположен большой палец по отношению к клиновидной кости плюсны. Кости рассекаются, а затем формируется нужный угол, необходимый для беспрепятственной ходьбы пациента. По завершении манипуляций происходит фиксация винтом.
Удаление со второй по пятую головок костей плюсны. Такая операция на плоскостопие позволяет убрать молоточкообразную форму костей и их опущение к низу. В рамках таких манипуляций также подлежат исправлению средние плюсневые кости, если это необходимо. Может проводиться совместно с корригирующим артродезом плюснеклиновидного сочленения, т.к. чаще всего молоточкообразная форма костей сопровождается поперечным плоскостопием, причем второй и третьей степени.
Шевронная остеотомия головки плюсневой кости первого пальца стопы показана для исправления искривления большого пальца стопы за счет коррекции угла между первой и второй плюсневыми костями.
Остеотомия с варизацией показана для детей. Происходит иссечение головки фаланги большого пальца и устранение укорачивания при помощи специального аутотрансплантата.
Релизинг первого плюснефалангового сочленения — один из видов устранения поперечного плоскостопия, в результате которого уменьшается поперечный угол расхождения.
Реконструктивные операции при поперечном плоскостопии второй степени назначаются при наличии «шишки» на большом пальце у юных людей, 16-25 лет.
Существует несколько разновидностей таких хирургических вмешательств:
- остеотомия Митчелла;
- шевронная остеотомия.

Показанием к их проведению является отсутствие на снимке рентгена явного уменьшения концентрации кальция в головке первой плюсневой кости, но при наличии внешнего проявления.
Трапециевидно-клиновидная остеотомия Шеде-Бома. Показания к данной операции — это вторая степень поперечного уплощения свода. Проводится только взрослым, т.к. у детей невозможно устранить возникающее после нее смещение большого пальца. В результате операции устраняется избыточный межплюсневый угол.
Хирургическое вмешательство по Брандесу. Проводится при всех видах плоскостопия. Показания к назначению — артроз первого плюснефалангового сочленения. Время нахождения пациента в больнице составляет не более двух недель.
Хирургическое лечение по Чаклину и Бому. В результате манипуляции удаляется нарост на кости и поворот уцелевшей части в сторону. Такое вмешательство способно купировать боль, но при этом возможность полностью наступать на стопу у человека не появляется.
Операция по исправлению плоскостопия проходит в нескольких вариантах.
- Пластика сухожилий (при коррекции продольного свода).
- Коррекция сухожилий задних большеберцовых мышц, краевая подкожная тенотомия ахиллова сухожилия (проводится на одной ноге, на второй – только через год).
- При поперечном плоскостопии проводится операция на связках и сухожилиях.
- Изменение переднего и среднего отдела стопы.
Хирургия при плоской стопе имеет своей целью возвращение большого пальца в нормальное положение, удаление воспаления в области сухожилий, устранение патологии кости, наростов, нормализация сводов (путем удлинения или укорочения мышц и связок). Операция проводится при наличии шишек, неправильной форме плюсневых костей (когтеобразных или в виде молоточков), значительных воспалениях сухожилий (бурситах), при тяжелой форме заболевания.
Для удаления наростов на костях применяется специальный метод — остеотомия. Его используют для лечения плоскостопия как у взрослых, так и у детей.
Во время хирургических манипуляций практикуют микровинты (чтобы зафиксировать кости, которые хорошо подходят для закрепления), а также артроэрез (процедура, при которой через маленький разрез вводится имплант, помогающий стопе обрести правильное положение).
Деформированные пальцы исправляют при помощи небольших проколов медицинскими борами. В данном случае не нужны перевязки и бинтование.
Реконструктивные операции при поперечном плоскостопии второй степени назначаются при наличии «шишки» на большом пальце у юных людей,лет.
Операции при плоской стопе призваны ликвидировать отклонение первого пальца, устранить скопление воспалительного инфильтрата в области сухожильных сумок, исправить деформацию костной структуры, иссечь наросты на костях, укоротить или увеличить связочно-мышечные структуры для нормализации высоты свода.
- «шишки в области большого пальца», мешающие ходьбе (вальгусная деформация, hallux valgus);
- смещение 1-го пальца внутрь (варусная деформация, hallux varus);
- когтеобразные или молоточкообразные кости плюсны;
- образование костных наростов;
- сильный бурсит (воспаление сухожильных сумок);
- деформация расположения костей плюсны;
- тяжелая степень продольного и поперечного плоскостопия.
Виды операций по исправлению плоскостопия
Как избавиться от плоскостопия, какая методика будет выбрана, решает лечащий врач. Как уже упоминалось, самое важное – установить вид плоскостопия, от него в большей мере будет зависеть выбор методики, по которой пройдет операция.
Операции при продольном плоскостопии:
- Пластика длинной подошвенной связки. Ее делают для того, чтобы укоротить и укрепить специфическую связку, которая должна поддерживать продольный свод стопы. Такое вмешательство показано пациентам, у которых наблюдается ослабление мышечно-связочного аппарата стопы.
- Подтаранный артродез эффективен для исправления неправильного расположения костей стопы. Данная операция подразумевает установку импланта из титана через разрез 1,5-2 см по наружной поверхности стопы. После того, как будет заметно восстановление всех функций стопы в полном объеме, проводится повторная операция по извлечению этого импланта. Но это будет не ранее, чем через несколько лет. Операция чаще назначается в 10-20 лет при росте стопы и позволяет скорректировать плоскостопие 1-2 степени. Пациентам старше 30 лет такое вмешательство не назначают, так как при этом развивается сильный и устойчивый болевой синдром. Минусом артродеза считается необходимость в повторной операции.
- Артродезирование – это обездвиживание отдельно взятых костей предплюсны. Для этого в ходе операции соединяются специальными винтами некоторые кости. В результате этих манипуляций фиксируется свод стопы и устраняется костный компонент плоскостопия. Такая методика позволяет устранить продольное плоскостопие на любой стадии, даже в самых тяжелых случаях.
- Остеотомия пяточной кости делается путем распиливания пяточной кости. После этого все фрагменты скрепляются в нужном положении с помощью титановых винтов. Благодаря этому формируется нормальный свод стопы и расположение суставов. Такая операция будет оптимальной для пациентов старшего возраста, когда кости стопы уже хорошо сформированы. По этой же причине она почти не делается детям и подросткам. Данная операция признана лучшим методом. Это связано с тем, что она дает наиболее заметные результаты и минимум осложнений.
- Комбинированные операции – это те случаи, когда в ходе одного вмешательства используется сразу несколько методик. Они необходимы в особенно тяжелых случаях, когда коррекция требуется сразу по нескольким направлениям. Наибольший эффект такие операции имеют при плоскостопии с осложнениями.
Поперечное плоскостопие потребует следующих операций:
- Остеотомия плюсневой кости проводится на передней части стопы. Она исправляет как поперечную, так и вальгусную деформацию. При необходимости эта методика совмещается с другими.
- Метод Шеде – это одна из методик устранения искривления большого пальца стопы. Операция проводится при вальгусной деформации пациентам 20-40 лет на 2-й стадии заболевания, когда оно сопровождается болью, воспалением и поражением тканей. Все проводится под новокаиновой анестезией в пяточную кость. После операции нога должна быть максимально обездвижена, потребуются только специальные упражнения для разработки стопы, начиная со следующих за операцией суток. Ходить можно понемногу, только на третьи сутки, со специальными приспособлениями – ортезами, костылями или ходунками.

Лечение плоскостопия хирургическим путем, несомненно, эффективно, но иногда возникают непредвиденные моменты в виде осложнений. Наиболее часто это бывает:
- Присоединение инфекции. Риск составляет примерно 1%, но все негативные послеоперационные последствия такого рода прекрасно устраняются с помощью адекватной антибактериальной терапии.
- Повреждение близко расположенного нерва. Вероятность такого осложнения — 5%. Если нерв затронут, это будет заметно по онемению в одном или нескольких пальцах ног после операции.
- Возвращение плоскостопия. После хирургических вмешательств это очень редкое явление, требующее повторного вмешательства и специальных ортопедических приспособлений в виде стелек.
- Тромбоз глубоких вен. Чтобы предотвратить развитие такого опасного осложнения, пациентам назначается курс разжижающих кровь препаратов после операции. Риск этого составляет примерно 3%.
В послеоперационный период нога некоторое время будет загипсована, пациент может чувствовать боль и онемение. В это время назначаются обезболивающие средства. Человек находится лежа в кровати, с немного приподнятой ногой во избежание отечности. Если передвижения все же разрешены, нельзя сильно нагружать прооперированную ногу.
Такой период продолжается примерно две недели. Затем врач назначает рентген, меняет гипс. Пациенту разрешается передвижение на костылях. Через 6 недель, после повторного рентгена, снимают гипс. Пациент получает специфическую стельку для того, чтобы носить ее в обуви. Это должна быть удобная, правильно подобранная обувь без каблука.
Как правило, люди с сидячей работой уже спустя 3 недели могут к ней вернуться. Если работа требует физической активности, то не ранее, чем через 12 недель.
Если в ходе реабилитационного периода замечено покраснение ступни, ее опухание и болезненность, следует сразу же посетить лечащего врача.

После операций артропластики и экзостозэктомии необходимо проведение реабилитационных процедур. Т.к. после таких хирургических вмешательств происходит смещение точек опоры стопы на подошву, человеку необходимо время, чтобы привыкнуть к таким изменениям. В течение пары месяцев рекомендуется минимизировать нагрузки на стопу.
Пациенты, у которых производилась какая-либо из операций по исправлению плоскостопия, должны быть готовы к рецидивам, т.к. причины дефекта стопы в результате не исчезают.
После операции корректирующие спицы вынимаются из стопы через месяц. Снятие швов производится через три недели. Полностью наступать на ногу, не испытывая дискомфорта, пациент сможет через девять недель. Для того чтобы человек мог передвигаться в реабилитационный период, лечащий врач выписывает ему ортопедические стельки по контуру послеоперационной стопы.
Для фиксации стопы правильной формы врачи рекомендуют накладывать гипс, который фиксирует стопу в течение пяти недель, а потом его снимают. В период восстановления проводятся специальные процедуры для укрепления мышц и связок стопы, а также для восстановления гибкости всех пальцев. Для исключения смещения стопы первое время носят резиновую манжетку и ортопедическую стельку.
Как и любая другая операция, устранение плоскостопия имеет свои осложнения, к которым относятся следующие:
- медленный процесс заживления кости;
- воспалительные процессы гнойного характера в костной ткани;
- ухудшение чувствительности в месте операционного разреза;
- появление мозолей на стопе;
- периодические кровотечения;
- непривлекательный внешний вид послеоперационной ноги.
Непривлекательный внешний вид устраняется посредством пластической хирургии, но стоит заметить, что эта процедура не входит в бесплатное обслуживание по полису.
Плоскостопие — это термин, используемый для описания очень небольшой или отсутствующей арки стопы. При этом стопа перестает амортизировать нагрузку и эту роль берут на себя голеностопный, коленный и тазобедренный суставы, а также дополнительная нагрузка ложится на позвоночник. Из-за этого суставы быстрее изнашиваются.
Существуют разные стадии плоскостопия. Бывает, что человек годами живет с этим заболеванием, и оно не причиняет никакого дискомфорта. Однако, когда плоскостопие вызывает боль в ногах, это может привести к значительному ежедневному дискомфорту и ограничению активности.
Существует гибкий (эластичный) и жесткий виды плоскостопия. При гибком плоскостопии арка появляется, когда на ногу не переносится вес тела. Напротив, жесткая плоская нога «застревает» в плоском положении независимо от того, есть ли давление на ногу или нет.
Степень плоскостопия не всегда коррелирует со степенью симптомов. Пациенты могут жаловаться на боль в области ступни и на боли в пятке. Могут возникнуть судороги мышц в голени. Многие пациенты чувствуют болевые ощущения при физической активности, например, ходьбе или беге. Раздражение от обуви может вызвать покраснение и отек стопы.
Операция на плоскостопие (реконструкция стопы) проводятся для облегчения боли и восстановления функции стопы у взрослых и детей, у которых арка ноги практически отсутствует, а консервативные методы лечения не дали результата. Проблемы с аркой ноги могут быть вызваны деформацией, повреждением сухожилия, которое поддерживает арку или артритом в суставах вокруг пятки.
Оперативное лечение плоскостопия применяется лишь тогда, когда консервативные методы не могут обеспечить человеку комфортную ходьбу. Выраженная отечность и сильный болевой синдром в такой ситуации не позволяет ходить, а также носить обувь. Наибольшее число проблем доставляет отклонение 1-го пальца наружу при поперечном уплощении стопы.
Открытый доступ к плюснефаланговому сочленению сбоку

Послеоперационный период после артропластики и экзостозэктомии требует реабилитационных процедур. Поскольку смещаются анатомические точки фиксации на подошву, пациенту необходимо некоторое время для формирования привычки к ходьбе. На несколько месяцев специалисты будут рекомендовать ограничить нагрузку на ступню.
В течение нескольких лет после вмешательств в 30% случаев возникают рецидивы, так как операция на плоскостопие не устраняет основных причин заболевания.
В послеоперационное время, когда устраняется поперечное уплощение, спицы удаляются через 4 недели, швы снимаются через 3 недели, а к полноценной физической активности человек возвращается через 9 недель. На период восстановления врачом подбираются ортопедические стельки по отпечатку стопы, который получается после проведения операции.
Осложнения после хирургического вмешательства на стопе:
- замедленное заживление костной ткани;
- гнойное воспаление костей (остеомиелит);
- нарушения чувствительности в месте разреза;
- образование мозолей на подошве;
- кровотечения.
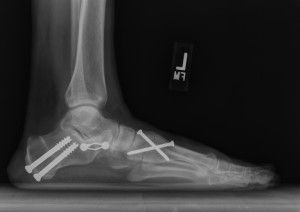
Снимок после операции
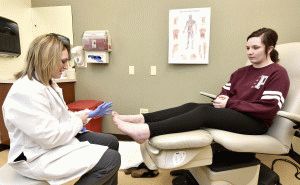
Обследование после оперирования
- обследование;
- подготовка к операции;
- оперирование;
- выписка.
Результаты лечения в зависимости от возраста
У детей до семилетнего возраста врождённое или рахитическое плоскостопие можно полностью вылечить комплексом консервативных методов, особенно если лечение начато рано – с двух-четырёх лет.
В подростковом возрасте консервативные методы не позволяют полностью вылечить плоскостопие, однако постоянное ношение супинаторов, регулярные лечебные упражнения позволяют значительно замедлить или даже остановить процесс деформации стопы. Для достижения лучших результатов врач может рекомендовать хирургическое лечение. Операции в этом возрасте эффективны и малотравматичны, после них практически сразу можно ходить без костылей.
Эффективность лечения приобретённых форм плоскостопия напрямую зависит от эффективности лечения основного заболевания. Так, при диабетической полинейтропатии плоскостопие с большой вероятностью не будет прогрессировать при достижении стабильно низкого уровня сахара крови.
Медикаментозное лечение
Лекарственными препаратами невозможно не только вылечить плоскостопие, но даже минимально повлиять на прогрессирование процесса. Поэтому таблетки назначаются только в случае выраженных болей. Для снятия боли обычно назначаются нестероидные противовоспалительные препараты.
Хорошие результаты в лечении плоскостопия у лиц любого возраста дают ортопедические стельки-супинаторы, индивидуально изготовленные для каждой стопы с учётом всех анатомических особенностей.
Такие стельки обычно изготовляются из пластика, который пластичен при нагревании, а при понижении температуры приобретает жёсткость. Для изготовления стельки по стопе материал нагревается феном, после чего подводится под стопу для получения своеобразного слепка. Перед изготовлением супинатора свод стопы приподнимается с помощью ленты, а для формирования поперечного свода под заготовку стельки подкладывается специальная подушечка.
Такие супинаторы могут быть изготовлены для обуви без каблука или с каблуком.

Ношение ортопедических стелек может полностью вылечить плоскостопие у детей до семи лет, если начать лечение с двух-трёхлетнего возраста. Детям необходимо достаточно часто менять супинаторы в соответствии с ростом стопы.
У подростков и взрослых ношение стелек делает ходьбу комфортной, замедляет или останавливает прогрессирование болезни. Сначала супинаторы могут показаться неудобными в носке, однако по мере привыкания наступает чувство комфорта.
Физиотерапия
Физиотерапия, особенно в комплексе с применением стелек-супинаторов даёт хороший лечебный эффект.
аппаратное лечение; массаж; санаторно-курортное лечение; лечебная гимнастика.
Физиолечение направлено на укрепление мышечно-связочного аппарата свода стопы и облегчение боли.
Массаж – ручное разминание стоп и голеней – проводится специалистом.
Санаторно-курортное лечение включает грязевые аппликации в виде «носков» или «гольфов». Грязь можно заменить парафином или озокеритом. Для снятия боли показаны вихревые ножные ванны.
Регулярное выполнение лечебных упражнений – это, пожалуй, наиболее действенное лечение плоскостопия.
Гимнастические упражнения включают скользящие и перекатывающиеся движения стопы, поджимание пальцев. Маленьких детей можно заинтересовать гимнастикой, предложив им необычные варианты: собрать пальцами ног с пола игрушки и мелкие предметы или постоять некоторое время на мяче средних размеров, удерживая равновесие (с подстраховкой взрослых).
Ниже приведены примеры упражнений, которые следует выполнять ежедневно.
Сжимая пальцы обеих ног и цепляясь ими за пол, нужно двигать стопу вперёд, при этом пятка должна всё время находиться на полу. Выполнив несколько таких движений вперёд, повторить упражнение в обратном направлении – двигать пятку назад, отталкиваясь пальцами. Повторять упражнение до пяти раз. Это упражнение выполняется в положении сидя.
Носок и пятка всё время находятся на полу, стопа при этом перекатывается по полу с одного бока на другой, колени смещаются за стопой. Повторять упражнение десять раз. Это упражнение выполняется сидя или лёжа с согнутыми под углом 90° коленями. Носок приподнять над полом и вращать стопой в разные стороны относительно пятки, которая находится на полу.
Народные методы
Для того чтобы лечение прошло наиболее результативно, ортопед проводит серию обследований для установления вида плоскостопия и степени развития болезни. До сих пор врачи не пришли к единому мнению по поводу целесообразности лечения.
Некоторые из них считают, что профилактика и лечение не нужны, если пациент не предъявляет жалоб. Здесь всегда выбор остается за самим пациентом. Необходимо лишь понимать, какую роль играет правильное строение стопы.
В организме человека все взаимосвязано между собой. Когда свод стопы развит неправильно, это, в первую очередь, усиливает нагрузку на все мышцы и связки. Помимо этого, нарушаются все биомеханические движения опорно-двигательного аппарата.
Подобные изменения становятся благоприятной почвой для возникновения таких заболеваний, какостеохондроз, артроз, сколиоз, вальгусная деформация и многих других. Кроме того, это колоссальная нагрузка на суставы.
Если заболевание обнаружено на начальной стадии, конечно, будет сначала предложено консервативное лечение. Оно подразумевает ношение правильной обуви, применение ортопедических элементов (стелек, супинаторов и прочего), снижение нагрузок на стопы, наложение прохладных компрессов, прием противовоспалительных и обезболивающих лекарственных препаратов, лечебную гимнастику и массаж.
Когда становится понятно, что такое лечение не принесло ожидаемого результата или болезнь была диагностирована на более поздней стадии, возникает необходимость в операции. Она показана в тех случаях, когда у человека присутствует сильный болевой синдром, ограничены двигательные функции.
Однако даже операции, проведенные в более старшем возрасте, обладают несомненной эффективностью. Благодаря таким вмешательствам стопа принимает правильное положение, уходят постоянная болезненность и ограниченность движений.
Из народных методов особенно эффективна ходьба по различным поверхностям на природе. Единственный минус в том, что такое лечение можно проводить только в тёплое время года.
Лучше всего ходить босиком по тёплому песку или хвое.
https://www.youtube.com/watch?v=LvDVkoGNA28
Также в лечебных целях можно использовать бревно – надо встать на него, чтобы пятка находилась на одной стороне, а носок на другой, и передвигаться боком из конца в конец.






