Миелопатия – описание, причины, лечение.

Симптомы
Заболевание обычно развивается постепенно. У многих больных отмечаются боли и ограничение движений в шейном отделе позвоночника. Типичны спастический парез и нарушение глубокой чувствительности в ногах в сочетании с периферическим парезом в руках. Нередко наблюдается симптом Лермитта: ощущение прохождения электрического тока вдоль позвоночника с иррадиацией в руки и/или ноги при сгибании либо разгибании шеи.
В редких случаях возникают нарушения функции тазовых органов. У многих больных миелопатия сочетается с шейной радикулопатией. При обследовании больного важное значение имеют результаты спондилографии и МРТ, которые позволяют не только выявить спондилез и/или грыжи межпозвонковых дисков на шейном уровне с деформацией спинного мозга, но и исключить другие возможные причины компрессии спинного мозга (опухоль спинного мозга, краниовертебральную аномалию и ).
https://www.youtube.com/watch?v=https:accounts.google.comServiceLogin
В отличие от бокового амиотрофического склероза при спондилогенной миелопатии нет бульбарных расстройств (дисфагии, дисфонии, дизартрии), диффузных фасцикуляций и характерных изменений при игольчатой электромиографии, но часто встречаются чувствительные расстройства, типично медленное прогрессирование заболевания.
Для инфекционной миелопатии независимо от причины ее возникновения характерны общие симптомы: озноб, общая слабость, повышение температуры тела до 39°С, покраснение, припухлость и болезненность места воспаления. Неврологическая симптоматика развивается постепенно и зависит от того, на каком уровне спинного мозга находится очаг воспаления.
Появляются чувствительные расстройства, дисфункция органов малого таза, нарушения в опорно-двигательной системе. Так, если патологические изменения происходят в верхнешейном отделе (С1-С4) спинного мозга, возникает спастический паралич конечностей, нарушение болевой чувствительности книзу, одышка и икота из-за раздражения диафрагмы, нарушение мочеиспускания.
Часто появляются боли в шее и затылке. Поражение поясничного утолщения (L1-S2) характеризуется вялым параличом в ногах, отсутствием болевой чувствительности в нижних конечностях и в области промежности, нарушением мочеиспускания. Движения и сила в руках сохранены. Броун-Секаровский паралич, возникающий при половинном поражении поперечника спинного мозга, характерен для прогрессирующей миелопатии.
На стороне поражения возникает спастический паралич конечностей, на противоположной стороне — чувство жара, отсутствие болевой и температурной чувствительности. Синдром полного поперечного поражения спинного мозга часто имеет вирусное происхождение. У пациента отмечается нижняя параплегия или отсутствие движений и в руках, и в ногах, потеря всех видов чувствительности книзу от уровня поражения, нарушения актов дефекации и мочеиспускания. Часто поперечный миелит приходится дифференцировать с синдромом Гийена-Барре.
Причины
Этиология: шейный остеохондроз, атеросклероз, врожденный стеноз позвоночного канала, лучевая терапия, алкоголизм, интоксикации, паранеопластические нарушения.
Патогенез: хроническая ишемизация, дегенеративные изменения, механическая компрессия; нередко комбинация нескольких факторов.
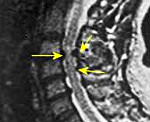
Симптомы, течение. Чаще других поражается шейный отдел спинного мозга. Вследствие повышенной чувствительности к ишемии двигательных структур миелопатия при шейном остеохондрозе и атеросклерозе иногда протекает с картиной, весьма напоминающей боковой амиотрофический склероз. Аналогичная ситуация изредка возникает и при карциноматозной нейромиелопатии.
В целом симптоматика определяется уровнем поражения и вовлеченными в процесс спинальными структурами. Для большинства миелопатий характерно прогредиентное течение. Состав цереброспинальной жидкости обычно нормален. Существенную роль играет спондилография, которая позволяет, в частности, выявить критическое уменьшение сагиттального диаметра позвоночного канала; наиболее информативна компьютерная томография позвоночника и спинного мозга. Во всех сомнительных случаях показана миелография.
Все возможные причины возникновения сосудистой миелопатии могут быть объединены в три группы. К первой относятся факторы внешней компрессии кровоснабжающих спинной мозг сосудов: позвоночно-спинномозговые травмы, переломы позвоночника, опухоли позвоночного столба, межпозвоночные грыжи, смещения позвонков при нестабильности, костные разрастания при остеохондрозе и спондилоартрозе позвоночника, аневризма грудной аорты.
Вторую группу составляют патологические изменения, происходящие в самих сосудах: аневризма и гипоплазия спинномозговых сосудов, атеросклероз, системные васкулиты, тромбоз, эмболия, узелковый периартериит, сифилитический артериит и тд Возникновению сосудистых расстройств способствуют врожденные пороки сердечно-сосудистой системы (например, коарктация аорты) и особенности гемодинамики (артериальная гипотония).
Третья группа факторов — это манипуляции и оперативные вмешательства, осложнением которых может выступать сосудистая миелопатия. В их числе — эпидуральная блокада, спинальная анестезия, вмешательства на аорте (клипирование, резекция аневризмы, пластика), операции в брюшной и грудной полостях. В результате воздействия одного из выше перечисленных факторов на участке спинного мозга возникает ишемия — недостаточное кровоснабжение.
Следствием нарушения спинномозгового кровообращения является кислородное голодание и недостаточность метаболизма нервной ткани. Первоначально это приводит к функциональным расстройствам, имеющим обратимый характер. Затем, если ишемия не устранена, то возникают необратимые некротические изменения — размягчение вещества спинного мозга, что приводит к стойкому выпадению его функции.
При этом важное значение играет состояние гемодинамики и развитие коллатерального кровообращения. Чем дальше от спинного мозга локализовано поражение сосудов и чем более медленный характер имеет развитие патологического процесса, тем больше условий и времени для формирования альтернативного коллатерального кровоснабжения ишемизированного участка.
Аще других поражается шейный отдел спинного мозга вследствие остеохондроза и/или спондилеза (вертеброгенная шейная миелопатия). Миелопатия может развиться при врожденном стенозе позвоночного канала, краниовертебральной аномалии, травме или сдавлении спинного мозга опухолью, а также при циррозе печени, недостаточности витаминов В, Е, болезни Лайма (боррелиозе), ревматоидном артрите, после химиотерапии (адриамицином, метотрексатом, цитозином, винкристином), лучевой терапии, эпидуральной анестезии или как паранеопластический синдром.
Вертеброгенная шейная миелопатия возникает преимущественно у лиц среднего и пожилого возраста. У большинства людей с возрастом развиваются изменения (спондилез и/или остеохондроз) в шейном отделе позвоночника, однако только в единичных случаях возникает миелопатия, в генезе которой предполагается компрессия спинного мозга или его сосудов задними остеофитами, утолщенной желтой связкой, грыжами межпозвонковых дисков.
Содержание
Названия
Название: Инфекционная миелопатия.
Описание
Инфекционная миелопатия. Это неврологическое заболевание, которое выражается нарушениями двигательного, проводникового или чувствительного характера. Клиническая картина данной патологии зависит от уровня поражения спинного мозга. В связи с этим могут появляться потеря чувствительности (болевой, тактильной), параличи, те или иные нарушения работы опорно-двигательного аппарата, патологические процессы органов малого таза (нарушение мочеиспускания и пр. ). Диагноз устанавливается на основе данных клинического анализа крови, посева последней и ликвора на стерильность, рентгено- и электромиографии, КТ и МРТ позвоночника, ангиографического исследования. Лечение включает в себя антибиотико- или противовирусную терапию, обезболивающие и жаропонижающие препараты. Также применяется физиотерапия. Оперативное лечение показано при сдавлении спинного мозга.
Дополнительные факты
Инфекционная миелопатия (инфекционный миелит) — это воспаление спинного мозга инфекционной этиологии. В зависимости от инфекционного заболевания, которое стало причиной развития миелопатии, она получает соответствующее название: например, герпетическая или сифилитическая миелопатия. Так как термин включает в себя группу заболеваний, разных по этиологии, точных данных о распространенности болезни в неврологии нет. Патологический процесс не имеет предпочтений по возрасту, для женщин и мужчин риск развития болезни одинаковый. Заболевание имеет высокую социальную и медицинскую значимость, в связи с возможными рисками развития осложнений, угрожающих жизни и часто заканчивающихся инвалидизацией пациента.
Причиной данной группы миелопатий являются определенные инфекционные заболевания: эпидуральный абсцесс (как следствие остеомиелита позвоночника, кожной инфекции (пиодермии), септицемии, внутривенного введения наркотических средств, травмы головы, операций на позвоночнике или спинномозговой пункции); СПИД; сифилис; опоясывающий герпес; ревматоидный артрит; болезнь Лайма (боррелиоз); рассеянный склероз.
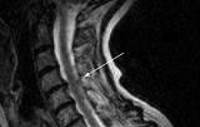
Симптомы
Для инфекционной миелопатии независимо от причины ее возникновения характерны общие симптомы: озноб, общая слабость, повышение температуры тела до 39°С, покраснение, припухлость и болезненность места воспаления.
Неврологическая симптоматика развивается постепенно и зависит от того, на каком уровне спинного мозга находится очаг воспаления. Появляются чувствительные расстройства, дисфункция органов малого таза, нарушения в опорно-двигательной системе.
Так, если патологические изменения происходят в верхнешейном отделе (С1-С4) спинного мозга, возникает спастический паралич конечностей, нарушение болевой чувствительности книзу, одышка и икота из-за раздражения диафрагмы, нарушение мочеиспускания. Часто появляются боли в шее и затылке.
Поражение поясничного утолщения (L1-S2) характеризуется вялым параличом в ногах, отсутствием болевой чувствительности в нижних конечностях и в области промежности, нарушением мочеиспускания. Движения и сила в руках сохранены.
Броун-Секаровский паралич, возникающий при половинном поражении поперечника спинного мозга, характерен для прогрессирующей миелопатии. На стороне поражения возникает спастический паралич конечностей, на противоположной стороне — чувство жара, отсутствие болевой и температурной чувствительности.
Синдром полного поперечного поражения спинного мозга часто имеет вирусное происхождение. У пациента отмечается нижняя параплегия или отсутствие движений и в руках, и в ногах, потеря всех видов чувствительности книзу от уровня поражения, нарушения актов дефекации и мочеиспускания. Часто поперечный миелит приходится дифференцировать с синдромом Гийена-Барре.
Диагностика
Для постановки диагноза врач невролог назначает лабораторные методы исследования: развернутый клинический анализ крови (повышение СОЭ, лейкоцитов говорит о воспалительном характере патологии); посев крови и цереброспинальной жидкости на стерильность.
Из инструментальных методов применяются: рентгенография позвоночника для оценки состояния позвонков и межпозвоночных дисков, электромиография (исследование с магнитной стимуляцией, ЭМГ), с помощью которой оценивается прохождение электрического возбуждения по спинному мозгу; люмбальная пункция для исследования спинномозговой жидкости; МРТ позвоночника для визуализации спинного мозга; КТ позвоночника для визуализации костей позвоночника; КТ-ангиография для изучения кровеносных сосудов спинного мозга (выполняется с введением контраста).
Лечение
Лечение должно остановить процесс прогрессирования болезни. Оно зависит от причины, запустившей инфекционную миелопатию. Терапия направлена на борьбу с возбудителем инфекции и уменьшение зоны очага воспаления. Патогенетическое лечение включает в себя назначение антибактериальной или противовирусной терапии. Антибиотики обычно вводят в больших дозах внутривенно в течение трех-четырех недель. Их выбирают, опираясь на результаты бактериологического исследования крови.
Симптоматическое лечение включает в себя назначение мышечных релаксантов (толперизон, баклофен) для устранения рефлекторного мышечного спазма, возникающего в ответ на боль. Чтобы облегчить состояние пациента, назначаются обезболивающие (кеторолак), антиконвульсанты (карбамазепин), жаропонижающие препараты (ибупрофен). Успешно используется физиотерапевтическое лечение: иглорефлексотерапия, массаж, микрополяризация спинного мозга.
Показанием к обязательному оперативному лечению является компрессионная миелопатия. Реабилитация больных инфекционной миелопатией очень длительная и комплексная, осуществляемая при участии врача невролога, вертебролога и мануального терапевта.
Прогноз
Как только причину инфекционной миелопатии удается устранить, можно судить о том, каких результатов от лечения ждать. Важно определить, насколько болезнь повредила ткани спинного мозга, сохранилось или погибло его вещество. Это помогут сделать МРТ и электронейрография. Полное излечение возможно, если не было повреждения спинного мозга. Если заболевание продолжает развиваться, очаг инфекции не устранен, возможна полная потеря трудоспособности.
Профилактика
Поскольку инфекционная миелопатия является следствием другой патологии, ее профилактика тесно связана с предупреждением инфекционной заболеваемости.
Основные медуслуги по стандартам лечения
| |||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||
| Будь Здоров на Сущевском Валу | 7(495) 782..показатьЗапись: 7(499) 116-82-39 7(495) 782-88-82 7(495) 663-03-03 | Москва (м. Савеловская) | 16025ք(90%*) | ||||||||||||||
| Скандинавский Центр Здоровья на 2-й Кабельной | 7(499) 519..показатьЗапись: 7(499) 116-82-39 7(499) 519-33-87 7(495) 788-18-17 7(495) 645-00-54 | Москва (м. Авиамоторная) | 16130ք(90%*) | ||||||||||||||
| Семейный доктор на Усачева | 7(499) 969..показатьЗапись: 7(499) 116-82-39 7(499) 969-25-74 7(495) 775-75-66 | Москва (м. Спортивная) | 16825ք(90%*) | ||||||||||||||
| Семейный доктор на Бауманской | 7(499) 969..показатьЗапись: 7(499) 116-82-39 7(499) 969-25-74 7(495) 775-75-66 7(926) 800-07-19 | Москва (м. Бауманская) | 16825ք(90%*) | ||||||||||||||
| Семейный доктор на Озерковской наб. | 7(499) 969..показатьЗапись: 7(499) 116-82-39 7(499) 969-25-74 7(495) 775-75-66 | Москва (м. Новокузнецкая) | 16825ք(90%*) | ||||||||||||||
| Семейный доктор на Миусской | 7(499) 969..показатьЗапись: 7(499) 116-82-39 7(499) 969-25-74 7(495) 775-75-66 | Москва (м. Новослободская) | 16825ք(90%*) | ||||||||||||||
| Клиника Семейная на Фестивальной | 7(499) 969..показатьЗапись: 7(499) 116-82-39 7(499) 969-20-02 7(495) 266-89-85 | Москва (м. Речной Вокзал) | 16900ք(90%*) | ||||||||||||||
| Клиника Семейная на Первомайской | 7(499) 969..показатьЗапись: 7(499) 116-82-39 7(499) 969-20-02 7(495) 662-58-85 | Москва (м. Измайловская) | 16900ք(90%*) | ||||||||||||||
| Клиника Семейная на Университетском проспекте | 7(499) 969..показатьЗапись: 7(499) 116-82-39 7(499) 969-20-02 7(495) 266-89-85 | Москва (м. Университет) | 16900ք(90%*) | ||||||||||||||
| * – клиника оказывает не 100% из выбранных услуг. Подробнее при нажатии на цену. | |||||||||||||||||
Названия
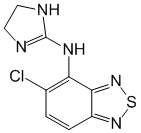
Русское название: Тизанидин.
Английское название: Tizanidine.
Латинское название
Tizanidinum ( Tizanidini).
Химическое название
5-Хлор-N-(4,5-дигидро-1H-имидазол-2-ил)-2,1,3-бензотиадиазол-4-амин (в виде гидрохлорида).
Фарм Группа
• Альфа-адреномиметики.
• Средства, влияющие на нервно-мышечную передачу.
 Нозологии
Нозологии
• G24,8,0* Гипертонус мышечный.
• G35 Рассеянный склероз.
• G54,1 Поражения пояснично-крестцового сплетения.
• G54,2 Поражения шейных корешков, не классифицированные в других рубриках.
• G80 Детский церебральный паралич.
• G81 Гемиплегия.
• G95,0 Сирингомиелия и сирингобульбия.
• G95,9 Болезнь спинного мозга неуточненная.
• G99,2 Миелопатия при болезнях, классифицированных в других рубриках.
• I64 Инсульт, не уточненный как кровоизлияние или инфаркт.
• I67,9 Цереброваскулярная болезнь неуточненная.
• M13,9 Артрит неуточненный.
• M42 Остеохондроз позвоночника.
• M47 Спондилез.
• M51,9 Поражение межпозвоночного диска неуточненное.
• M53,0 Шейно-черепной синдром.
• M53,1 Шейно-плечевой синдром.
• R25,2 Судорога и спазм.
• R52,2 Другая постоянная боль.
• R52,9 Боль неуточненная.
• S06 Внутричерепная травма.
• Z100* КЛАСС XXII Хирургическая практика.
Код CAS
51322-75-9.
Характеристика вещества
Белый или почти белый кристаллический порошок без запаха или со слабым характерным запахом. Слабо растворим в воде и метаноле, растворимость в воде уменьшается с увеличением рН, молекулярная масса — 290,2.
Фармакодинамика
Фармакологическое действие – миорелаксирующее, центральное.
Фармакодинамика.
Тизанидин — миорелаксант центрального действия. Стимулирует пресинаптические альфа2-адренорецепторы спинного мозга, подавляя высвобождение медиаторных аминокислот, которые стимулируют рецепторы к N-метил-D-аспартату (NMDA рецепторы), что приводит к угнетению полисинаптической передачи возбуждения в спинном мозге, осуществляющей регуляцию тонуса скелетной мускулатуры. Поскольку именно этот механизм отвечает за избыточный мышечный тонус, то при его подавлении мышечный тонус снижается.
Снижает ригидность мышц при пассивных движениях, вследствие чего снижается сопротивление пассивным движениям и увеличивается объем активных движений; уменьшает клонические судороги и спазмы, а также увеличивает силу сокращений произвольного характера скелетных мышц.
Фармакокинетика
Всасывание.
При приеме внутрь тизанидин всасывается быстро и почти полностью. Тmax тизанидина в плазме составляет »1 ч после его приема. По причине выраженного метаболизма среднее значение биодоступности составляет около 34%.
Сmax тизанидина составляет 12,3 и 15,6 нг/мл после его однократного и многократного приема в дозе 4 мг соответственно.
Распределение.
Среднее значение Vd — 2,6 л/кг. Связывание с белками плазмы составляет 30%. В диапазоне доз от 4 до 20 мг фармакокинетика имеет линейный характер. Учитывая низкую межиндивидуальную вариабельность фармакокинетических параметров (в частности, Сmax и AUC), при приеме тизанидина внутрь можно надежно прогнозировать значения его концентрации в плазме крови.
Метаболизм.
Тизанидин метаболизируется быстро и в значительной степени в печени (около 95%) с образованием неактивных метаболитов. In vitro было показано, что тизанидин в основном метаболизируется изоферментом CYP1А2.
Выведение.
Среднее значение Т1/2 тизанидина из системы кровотока составляет 2–4 Тизанидин выводится преимущественно почками (приблизительно 70% дозы) в виде метаболитов, на долю неизмененного вещества приходится около 4,5%.
Особые группы паииентов.
Нарушение функции почек. У больных с почечной недостаточностью (Cl креатинина ≤25 мл/мин) средняя Сmax тизанидина в плазме в 2 раза выше, чем у здоровых добровольцев, а его конечный Т1/2 достигает 14 ч, что приводит к увеличенной (примерно в 6 раз) системной биодоступности тизанидина (измеренной по AUC).
Нарушение функции печени. Специфических исследований у данной категории больных проведено не было. Так как тизанидин интенсивно метаболизируется в печени изоферментом CYP1A2, нарушение функции печени может приводить к повышению системного воздействия тизанидина.
Пациенты старше 65 лет. Данные по фармакокинетике тизанидина у данной группы больных ограничены.
Пол и расовая принадлежность. Пол не влияет на фармакокинетические параметры тизанидина.
Влияние этнической и расовой принадлежности на фармакокинетику тизанидина не изучалось.
Влияние приема пищи.
Прием пищи не влияет на фармакокинетику тизанидина (хотя значение Сmax возрастает на 1/3, считается, что это не является клинически значимым; существенного влияния на всасывание (AUC) не отмечается).
Показания к применению
Болезненные спазмы мышц при заболеваниях позвоночника (включая остеохондроз. Спондилез. Сирингомиелию. Гемиплегию. Шейный и поясничный синдромы). После хирургических операций по поводу грыжи межпозвоночного диска или остеоартрита бедра. Спастичность и боли. Обусловленные неврологическими заболеваниями: рассеянный склероз. Хроническая миелопатия. Дегенеративные заболевания спинного мозга. Нарушения мозгового кровообращения. Инсульт. Черепно-мозговые травмы. Церебральный паралич. Судороги центрального происхождения.
Противопоказания
Гиперчувствительность к тизанидину; тяжелые нарушения функции печени; одновременное применение с сильными ингибиторами изофермента CYP1A2 (флувоксамин и ципрофлоксацин). Альфа2-адреномиметиками; беременность; период грудного вскармливания; дети до 18 лет (эффективность и безопасность не установлены).
Ограничения к использованию
Умеренно выраженное нарушение функции печени; артериальная гипотензия; брадикардия; синдром врожденного удлинения интервала QT; возраст старше 65 лет. Необходимо регулярно контролировать лабораторные показатели функционального состояния сердца и осуществлять мониторинг показателей ЭКГ.
Почечная недостаточность и/или пожилой возраст.
Больным с почечной недостаточностью (Cl креатинина ≤25 мл/мин) необходима коррекция режима дозирования. Опыт применения тизанидина у пациентов пожилого возраста ограничен. На основании фармакокинетических данных можно предположить, что в некоторых случаях почечный клиренс у этих больных может быть значительно снижен. Следует соблюдать осторожность при применении тизанидина у больных с почечной недостаточностью и у пожилых пациентов.
Также необходимо соблюдать осторожность при одновременном приеме тизанидина с пероральными контрацептивными ЛС, антиаритмическими ЛС, циметидином, норфлоксацином, рофекоксибом, тиклопидином, дигоксином, бета-адреноблокаторами, седативными ЛС, этанолом, диуретиками и гипотензивными ЛС ( тд; «Взаимодействие»).
Применение при беременности и кормлении грудью
Поскольку контролируемые исследования применения тизанидина у беременных женщин не проводились, его не следует применять в период беременности.
На время лечения тизанидином следует прекратить грудное вскармливание, тд; нет данных о его проникновении в грудное молоко.
Категория действия на плод по FDA. C.
Побочные эффекты
Частота побочных эффектов, приведенных ниже, определялась соответственно классификации ВОЗ: очень часто (≥10%); часто (≥1%,.
Со стороны нервной системы. Очень часто – сонливость, головокружение.
Со стороны психики. Часто – бессонница, галлюцинации, нарушения сна.
Со стороны ССС. Часто – снижение АД (в отдельных случаях выраженное, вплоть до коллапса и потери сознания); нечасто – брадикардия.
Со стороны пищеварительной системы. Очень часто – сухость во рту, желудочно – кишечные расстройства; часто – тошнота.
Лабораторные показатели. Часто – повышение активности микросомальных ферментов печени.
Со стороны костно. Мышечной системы – очень часто – мышечная слабость.
Со стороны кожи и подкожных тканей. Аллергические реакции (например сыпь).
Общие расстройства. Очень часто – повышенная утомляемость, синдром отмены.
При резкой отмене тизанидина после продолжительного лечения и/или приема высоких доз (а также после одновременного применения вместе с гипотензивными ЛС) отмечалось развитие тахикардии и повышение АД. Способного в отдельных случаях привести к острому нарушению мозгового кровообращения. Поэтому дозу тизанидина следует снижать постепенно до полной отмены этого ЛС.
Отдельные сообщения о нежелательных явлениях по данным применения в клинической практике.
На фоне терапии тизанидином в клинической практике отмечались следующие нежелательные явления без указаний на причинно-следственную связь с применением этого ЛС (частота нежелательных явлений не установлена).
Со стороны психики. Частота неизвестна – галлюцинации, тревожные расстройства, спутанность сознания.
Со стороны нервной системы. Частота неизвестна – вертиго.
Со стороны органа зрения. Частота неизвестна – затуманивание зрения.
Со стороны печени и желчевыводящих путей. Частота неизвестна – острый гепатит, печеночная недостаточность.
Общие расстройства. Частота неизвестна – астения, синдром отмены.
Взаимодействие
При одновременном применении тизанидина и ингибиторов изофермента CYP1A2 возможно повышение концентрации тизанидина в плазме крови. В свою очередь, повышение концентрации тизанидина в плазме может приводить к симптомам передозировки этого ЛС, в тч удлинению интервала QTc.
Сочетанное применение индукторов изофермента CYP1A2 может приводить к снижению уровня тизанидина в плазме. Сниженный уровень тизанидина в плазме может приводить к снижению его терапевтического эффекта.
Противопоказанные комбинации тизанидина.
Одновременное применение тизанидина с флувоксамином или ципрофлоксацином, которые являются ингибиторами изофермента CYP1A2, противопоказано.
При применении тизанидина с флувоксамином или ципрофлоксацином отмечается 33-кратное и 10-кратное увеличение AUC тизанидина соответственно. Результатом сочетанного применения может оказаться клинически значимое и продолжительное снижение АД, сопровождающееся сонливостью, головокружением, снижением скорости психомоторных реакций (в отдельных случаях вплоть до коллапса и потери сознания).
Нерекомендуемые комбинации тизанидина.
Не рекомендуется назначать тизанидин совместно с другими ингибиторами изофермента CYP1A2 — антиаритмическими ЛС (амиодарон, мексилетин, пропафенон), циметидином, некоторыми фторхинолонами (эноксацин, пефлоксацин, норфлоксацин), рофекоксибом, пероральными контрацептивами, тиклопидином.
Комбинации, требующие соблюдения осторожности.
Необходимо соблюдать осторожность при совместном применении тизанидина с ЛС, удлиняющими интервал QT (например цизаприд, амитриптилин, азитромицин).
Гипотензивные ЛС.
Одновременное применение тизанидина с гипотензивными ЛС, включая мочегонные, иногда может вызывать выраженное снижение АД (в отдельных случаях вплоть до коллапса и потери сознания) и брадикардию.
При резкой отмене тизанидина после применения вместе с гипотензивными ЛС отмечалось развитие тахикардии и повышение АД, в отдельных случаях способное привести к острому нарушению мозгового кровообращения.
Рифампицин.
Одновременный прием тизанидина и рифампицина приводит к 50% снижению концентрации тизанидина в плазме крови. Вследствие этого терапевтическое действие тизанидина может снижаться, что может иметь клиническую значимость для некоторых больных. Следует избегать длительного совместного применения рифампицина и тизанидина, при невозможности рекомендуется тщательный подбор дозы тизанидина (увеличение).
Курение.
Системная биодоступность тизанидина у курящих мужчин (более 10 сигарет в день) снижена примерно на 30%. Длительная терапия тизанидином у курящих мужчин может требовать более высоких доз, чем средние терапевтические.
Этанол.
Во время терапии тизанидином следует избегать приема этанола, тд; он может повысить вероятность развития нежелательных явлений (например снижение АД и заторможенность). Тизанидин может усиливать подавляющее действие этанола на ЦНС.
Другие ЛС.
Седативные, снотворные ЛС (бензодиазепины, баклофен) и другие ЛС, такие как антигистаминные, могут также усиливать седативный эффект тизанидина.
Следует избегать приема тизанидина с другими альфа2-адреномиметиками (например клонидином) вследствие потенциального усиления гипотензивного эффекта.
Пища ( тд; «Фармакокинетика»).
Передозировка
К настоящему времени известны случаи передозировки тизанидина, включая случай, когда принятая доза составила 400 мг. Во всех случаях восстановление проходило без особенностей.
Симптомы. Тошнота, рвота, выраженное снижение АД, удлинение интервала QTc, головокружение, сонливость, миоз, тревожность, нарушение дыхания, кома.
Лечение. Для выведения тизанидина из организма рекомендуется промывание желудка, многократное назначение активированного угля, прием большого количества жидкости. Проведение форсированного диуреза, возможно, также ускорит выведение тизанидина. В дальнейшем проводят симптоматическое лечение.
Способ применения и дозы
Внутрь.
Меры предосторожности применения
Гипотензия может возникать на фоне применения тизанидина, а также как результат взаимодействия с ингибиторами изофермента CYP1A2 и/или антигипертензивными ЛС. Выраженное снижение АД может приводить к потере сознания и коллапсу.
Сообщалось о случаях нарушений функции печени, связанных с тизанидином, однако при применении суточной дозы до 12 мг эти случаи отмечались редко. В связи с этим, рекомендуется контролировать функциональные печеночные пробы 1 раз в месяц в первые 4 месяца лечения у тех пациентов, которым назначается тизанидин в суточной дозе 12 мг и выше, а также в тех случаях, когда наблюдаются клинические признаки, позволяющие предположить нарушение функции печени, — такие как необъяснимая тошнота, анорексия, усталость. В случае, когда уровни AЛT и ACT в сыворотке устойчиво превышают ВГН в 3 раза и более, применение тизанидина следует прекратить.
Во время лечения следует воздерживаться от употребления этанола.
Пациенты старше 65 лет. Опыт применения тизанидина у пациентов в возрасте 65 лет и старше ограничен. Рекомендуется начинать терапию с минимальной дозы с постепенным повышением до достижения оптимального соотношения переносимости и эффективности.
Почечная недостаточность. Больным с почечной недостаточностью (Cl креатинина ≤25 мл/мин) рекомендуемая начальная доза — 2 мг 1 раз в сутки. Повышение дозы проводят постепенно, медленно, с учетом переносимости и эффективности. Если необходимо получить более выраженный эффект, рекомендуется сначала увеличить дозу, назначаемую 1 раз в сутки, затем увеличивают кратность назначения.
Нарушение функции печени. Применение тизанидина у пациентов с тяжелыми нарушениями функции печени противопоказано.
Прерывание лечения.
При прекращении терапии тизанидином, с целью уменьшения риска развития рикошетного повышения АД и тахикардии, следует медленно снижать дозу до полной отмены ЛС, в особенности у пациентов, получающих высокие дозы тизанидина в течение длительного времени.
Влияние на способность управлять транспортными средствами и механизмами. В связи с профилем побочных реакций, рекомендуется воздержаться от видов деятельности, требующих высокой концентрации внимания и быстрой реакции, например вождения транспортных средств или работы с машинами и механизмами.
Названия
Название: Сосудистая миелопатия.
Описание
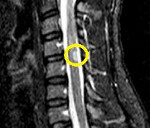
Сосудистая миелопатия. Хроническое или остро развивающееся размягчение тканей спинного мозга, возникающее в результате нарушения его кровообращения. Проявляется соответствующими уровню спинального поражения двигательными и сенсорными расстройствами, характер которых обуславливает топография зоны размягчения. Сосудистая миелопатия устанавливается по данным анамнеза, неврологического статуса, МРТ позвоночника, спинальной ангиографии и ЭФИ нервно-мышечной системы. Лечение включает сосудистую, противоотечную, антиоксидантную и нейропротекторную терапию. По показаниям возможно проведение оперативных вмешательств на сосудах или структурах позвоночного столба.
Дополнительные факты
Сосудистая миелопатия — резко возникающее или постепенно развивающееся поражение спинного мозга, обусловленное расстройством его кровоснабжения. Следует отметить, что подобная патология может являться следствием не только местного патологического изменения спинальных сосудов, но и быть результатом гемодинамических сдвигов, обусловленных поражением сосудов отдаленной локализации. Публикация исследований сосудистых спинальных заболеваний началась в конце XIX века. На сегодняшний день согласно МКБ-10 в понятие сосудистая миелопатия включены: инфаркт спинного мозга, гематомиелия, тромбоз спинальных артерий, спинальный флебит и тромбофлебит, подострая некротическая миелопатия, отек спинного мозга. Миелопатия сосудистого генеза возможна в любом возрасте, но чаще встречается у лиц средней возрастной категории и у пожилых. Вопросы диагностики и лечения спинальной сосудистой патологии являются актуальной проблемой современной неврологии, нейрохирургии и сосудистой хирургии.
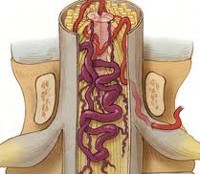
Причины
Все возможные причины возникновения сосудистой миелопатии могут быть объединены в три группы. К первой относятся факторы внешней компрессии кровоснабжающих спинной мозг сосудов: позвоночно-спинномозговые травмы, переломы позвоночника, опухоли позвоночного столба, межпозвоночные грыжи, смещения позвонков при нестабильности, костные разрастания при остеохондрозе и спондилоартрозе позвоночника, аневризма грудной аорты.
Вторую группу составляют патологические изменения, происходящие в самих сосудах: аневризма и гипоплазия спинномозговых сосудов, атеросклероз, системные васкулиты, тромбоз, эмболия, узелковый периартериит, сифилитический артериит и тд Возникновению сосудистых расстройств способствуют врожденные пороки сердечно-сосудистой системы (например, коарктация аорты) и особенности гемодинамики (артериальная гипотония).
Третья группа факторов — это манипуляции и оперативные вмешательства, осложнением которых может выступать сосудистая миелопатия. В их числе — эпидуральная блокада, спинальная анестезия, вмешательства на аорте (клипирование, резекция аневризмы, пластика), операции в брюшной и грудной полостях.
В результате воздействия одного из выше перечисленных факторов на участке спинного мозга возникает ишемия — недостаточное кровоснабжение. Следствием нарушения спинномозгового кровообращения является кислородное голодание и недостаточность метаболизма нервной ткани. Первоначально это приводит к функциональным расстройствам, имеющим обратимый характер. Затем, если ишемия не устранена, то возникают необратимые некротические изменения — размягчение вещества спинного мозга, что приводит к стойкому выпадению его функции. При этом важное значение играет состояние гемодинамики и развитие коллатерального кровообращения. Чем дальше от спинного мозга локализовано поражение сосудов и чем более медленный характер имеет развитие патологического процесса, тем больше условий и времени для формирования альтернативного коллатерального кровоснабжения ишемизированного участка.
Диагностика
Сосудистая миелопатия диагностируется неврологом на основании анамнеза, выявленных нарушений неврологического статуса и данных инструментальных обследований. Лучшая визуализация спинного мозга достигается на МРТ позвоночника, при ее отсутствии проводится КТ позвоночника или контрастная миелография. Для выявления сосудистых нарушений (окклюзии, компрессии, аневризмы, аномалий строения) назначается спинальная ангиография, по показаниям — аортография. Люмбальная пункция с исследованием цереброспинальной жидкости может выявить признаки гематомиелии и позволяет исключить инфекционно-воспалительный характер миелопатии.
ЭФИ нервно-мышечной системы (электромиография, вызванные потенциалы, электронейрография) помогает установить степень и топику поражения нервных путей. Сосудистая миелопатия требует дифференцировки от опухолей спинного мозга, миелита, компрессионной миелопатии, БАС, рассеянного склероза, сирингомиелии, воспалительной и инфекционной миелопатии.
Лечение
Как правило, сосудистая миелопатия лечится в стационарных условиях. Острая сосудистая миелопатия нуждается в ургентном лечении; при этом, чем ранее удается восстановить адекватное спинальное кровообращение и остановить некротические изменения спинальных тканей, тем менее выражены в будущем остаточные явления сосудистой катастрофы. Первоочередной задачей лечения сосудистой миелопатии компрессионного генеза является устранение источника компрессии. С этой целью возможно удаление опухолей спинного мозга, пластика аорты при ее аневризме, устранение подвывиха позвонков с последующей фиксацией позвоночника, удаление грыжи диска (дискэктомия) Оперативные вмешательства в зависимости от их вида проводят нейрохирурги, онкологи, ортопеды или сосудистые хирурги.
Медикаментозная терапия сводится к комплексному назначению вазоактивных препаратов. С целью улучшения коллатерального кровотока назначают эуфиллин, бендазол, никотиновую кислоту, папаверин; для поддержания спинального кровообращения — винпоцетин; для стимуляции венозного оттока — экстракт каштана конского, троксерутин; для улучшения микроциркуляции — пентоксифиллин, дипиридамол; с противоотечной целью — фуросемид; для уменьшения гипоксии нейроцитов — мельдоний, гопантеновая кислота. Гематомиелия является показанием к назначению антикоагулянтов (надропарина кальция, фениндиона, гепарина).
При острой миелопатии спустя несколько дней интенсивность сосудистой терапии снижают, в комплексное лечение добавляют ноотропы и нейропротекторы: гемодиализат из крови телят, витамины гр. В, галантамин, ипидакрин и тд Хроническая сосудистая миелопатия является показанием для назначения нейропротекторов с первого дня терапии. В качестве реабилитационного лечения эффективны ЛФК, массаж и физиотерапия (электромиостимуляция, магнитотерапия, электрофорез, грязелечение).
Краткое описание
Сосудистая миелопатия. Хроническое или остро развивающееся размягчение тканей спинного мозга, возникающее в результате нарушения его кровообращения. Проявляется соответствующими уровню спинального поражения двигательными и сенсорными расстройствами, характер которых обуславливает топография зоны размягчения.
https://www.youtube.com/watch?v=user1MGMUplaylists
Сосудистая миелопатия устанавливается по данным анамнеза, неврологического статуса, МРТ позвоночника, спинальной ангиографии и ЭФИ нервно-мышечной системы. Лечение включает сосудистую, противоотечную, антиоксидантную и нейропротекторную терапию. По показаниям возможно проведение оперативных вмешательств на сосудах или структурах позвоночного столба.

Миелопатия — сборное понятие для обозначения различных хронических поражений спинного мозга вследствие патологических процессов, локализованных преимущественно вне его.
Инфекционная миелопатия. Это неврологическое заболевание, которое выражается нарушениями двигательного, проводникового или чувствительного характера. Клиническая картина данной патологии зависит от уровня поражения спинного мозга. В связи с этим могут появляться потеря чувствительности (болевой, тактильной), параличи, те или иные нарушения работы опорно-двигательного аппарата, патологические процессы органов малого таза (нарушение мочеиспускания и пр. ).
Диагноз устанавливается на основе данных клинического анализа крови, посева последней и ликвора на стерильность, рентгено- и электромиографии, КТ и МРТ позвоночника, ангиографического исследования. Лечение включает в себя антибиотико- или противовирусную терапию, обезболивающие и жаропонижающие препараты. Также применяется физиотерапия. Оперативное лечение показано при сдавлении спинного мозга.
Дополнительные факты
Сосудистая миелопатия — резко возникающее или постепенно развивающееся поражение спинного мозга, обусловленное расстройством его кровоснабжения. Следует отметить, что подобная патология может являться следствием не только местного патологического изменения спинальных сосудов, но и быть результатом гемодинамических сдвигов, обусловленных поражением сосудов отдаленной локализации.
Публикация исследований сосудистых спинальных заболеваний началась в конце XIX века. На сегодняшний день согласно МКБ-10 в понятие сосудистая миелопатия включены: инфаркт спинного мозга, гематомиелия, тромбоз спинальных артерий, спинальный флебит и тромбофлебит, подострая некротическая миелопатия, отек спинного мозга.
Инфекционная миелопатия (инфекционный миелит) — это воспаление спинного мозга инфекционной этиологии. В зависимости от инфекционного заболевания, которое стало причиной развития миелопатии, она получает соответствующее название: например, герпетическая или сифилитическая миелопатия. Так как термин включает в себя группу заболеваний, разных по этиологии, точных данных о распространенности болезни в неврологии нет.
эпидуральный абсцесс (как следствие остеомиелита позвоночника, кожной инфекции (пиодермии), септицемии, внутривенного введения наркотических средств, травмы головы, операций на позвоночнике или спинномозговой пункции); СПИД; сифилис; опоясывающий герпес; ревматоидный артрит; болезнь Лайма (боррелиоз); рассеянный склероз.
Фармакодинамика
• Альфа-адреномиметики. • Средства, влияющие на нервно-мышечную передачу.
Фармакологическое действие – миорелаксирующее, центральное. Фармакодинамика. Тизанидин — миорелаксант центрального действия. Стимулирует пресинаптические альфа2-адренорецепторы спинного мозга, подавляя высвобождение медиаторных аминокислот, которые стимулируют рецепторы к N-метил-D-аспартату (NMDA рецепторы), что приводит к угнетению полисинаптической передачи возбуждения в спинном мозге, осуществляющей регуляцию тонуса скелетной мускулатуры.
Поскольку именно этот механизм отвечает за избыточный мышечный тонус, то при его подавлении мышечный тонус снижается. Снижает ригидность мышц при пассивных движениях, вследствие чего снижается сопротивление пассивным движениям и увеличивается объем активных движений; уменьшает клонические судороги и спазмы, а также увеличивает силу сокращений произвольного характера скелетных мышц.
Всасывание. При приеме внутрь тизанидин всасывается быстро и почти полностью. Тmax тизанидина в плазме составляет »1 ч после его приема. По причине выраженного метаболизма среднее значение биодоступности составляет около 34%. Сmax тизанидина составляет 12,3 и 15,6 нг/мл после его однократного и многократного приема в дозе 4 мг соответственно.
Распределение. Среднее значение Vd — 2,6 л/кг. Связывание с белками плазмы составляет 30%. В диапазоне доз от 4 до 20 мг фармакокинетика имеет линейный характер. Учитывая низкую межиндивидуальную вариабельность фармакокинетических параметров (в частности, Сmax и AUC), при приеме тизанидина внутрь можно надежно прогнозировать значения его концентрации в плазме крови. Метаболизм.
Тизанидин метаболизируется быстро и в значительной степени в печени (около 95%) с образованием неактивных метаболитов. In vitro было показано, что тизанидин в основном метаболизируется изоферментом CYP1А2. Выведение. Среднее значение Т1/2 тизанидина из системы кровотока составляет 2–4 Тизанидин выводится преимущественно почками (приблизительно 70% дозы) в виде метаболитов, на долю неизмененного вещества приходится около 4,5%.
Особые группы паииентов. Нарушение функции почек. У больных с почечной недостаточностью (Cl креатинина ≤25 мл/мин) средняя Сmax тизанидина в плазме в 2 раза выше, чем у здоровых добровольцев, а его конечный Т1/2 достигает 14 ч, что приводит к увеличенной (примерно в 6 раз) системной биодоступности тизанидина (измеренной по AUC).
Нарушение функции печени. Специфических исследований у данной категории больных проведено не было. Так как тизанидин интенсивно метаболизируется в печени изоферментом CYP1A2, нарушение функции печени может приводить к повышению системного воздействия тизанидина. Пациенты старше 65 лет. Данные по фармакокинетике тизанидина у данной группы больных ограничены.
Пол и расовая принадлежность. Пол не влияет на фармакокинетические параметры тизанидина. Влияние этнической и расовой принадлежности на фармакокинетику тизанидина не изучалось. Влияние приема пищи. Прием пищи не влияет на фармакокинетику тизанидина (хотя значение Сmax возрастает на 1/3, считается, что это не является клинически значимым; существенного влияния на всасывание (AUC) не отмечается).
Диагностика
Для постановки диагноза врач невролог назначает лабораторные методы исследования: развернутый клинический анализ крови (повышение СОЭ, лейкоцитов говорит о воспалительном характере патологии); посев крови и цереброспинальной жидкости на стерильность. Из инструментальных методов применяются: рентгенография позвоночника для оценки состояния позвонков и межпозвоночных дисков, электромиография (исследование с магнитной стимуляцией, ЭМГ), с помощью которой оценивается прохождение электрического возбуждения по спинному мозгу;
Сосудистая миелопатия диагностируется неврологом на основании анамнеза, выявленных нарушений неврологического статуса и данных инструментальных обследований. Лучшая визуализация спинного мозга достигается на МРТ позвоночника, при ее отсутствии проводится КТ позвоночника или контрастная миелография. Для выявления сосудистых нарушений (окклюзии, компрессии, аневризмы, аномалий строения) назначается спинальная ангиография, по показаниям — аортография.
Люмбальная пункция с исследованием цереброспинальной жидкости может выявить признаки гематомиелии и позволяет исключить инфекционно-воспалительный характер миелопатии. ЭФИ нервно-мышечной системы (электромиография, вызванные потенциалы, электронейрография) помогает установить степень и топику поражения нервных путей.
Нозологии
• G24,8,0* Гипертонус мышечный. • G35 Рассеянный склероз. • G54,1 Поражения пояснично-крестцового сплетения. • G54,2 Поражения шейных корешков, не классифицированные в других рубриках. • G80 Детский церебральный паралич. • G81 Гемиплегия. • G95,0 Сирингомиелия и сирингобульбия. • G95,9 Болезнь спинного мозга неуточненная.
• G99,2 Миелопатия при болезнях, классифицированных в других рубриках. • I64 Инсульт, не уточненный как кровоизлияние или инфаркт. • I67,9 Цереброваскулярная болезнь неуточненная. • M13,9 Артрит неуточненный. • M42 Остеохондроз позвоночника. • M47 Спондилез. • M51,9 Поражение межпозвоночного диска неуточненное.
Прогноз
Как только причину инфекционной миелопатии удается устранить, можно судить о том, каких результатов от лечения ждать. Важно определить, насколько болезнь повредила ткани спинного мозга, сохранилось или погибло его вещество. Это помогут сделать МРТ и электронейрография. Полное излечение возможно, если не было повреждения спинного мозга. Если заболевание продолжает развиваться, очаг инфекции не устранен, возможна полная потеря трудоспособности.
Основные медуслуги по стандартам лечения Подобрать лечение искусственным интеллектом
Консультации врачей | ||
Консультация реабилитолога
| ||
Консультация психотерапевта
| ||
Консультация нейрофизиолога
| ||
Консультация невролога
| ||
Консультация анестезиолога-реаниматолога
| ||
Клиники для лечения с лучшими ценами
|
| Подобранные клиники | Телефоны | Город (метро) | Рейтинг | Цена услуг |
| ПрофМедЛаб на Пресненском Валу | 7(499) 969..показатьЗапись: 7(499) 116-82-39 7(499) 969-21-10 7(495) 125-30-32 | Москва (м. Улица 1905 года) | 12530ք(90%*) |
|
| Подобранные клиники | Телефоны | Город (метро) | Рейтинг | Цена услуг |
| Андреевские больницы в Королёве | 7(499) 519..показатьЗапись: 7(499) 116-82-39 7(499) 519-35-88 7(495) 518-92-70 7(495) 518-92-72 7(495) 518-92-80 7(495) 518-92-81 | Королёв | 12550ք(90%*) |
Меры предосторожности применения
Гиперчувствительность к тизанидину; тяжелые нарушения функции печени; одновременное применение с сильными ингибиторами изофермента CYP1A2 (флувоксамин и ципрофлоксацин). Альфа2-адреномиметиками; беременность; период грудного вскармливания; дети до 18 лет (эффективность и безопасность не установлены).
Поскольку контролируемые исследования применения тизанидина у беременных женщин не проводились, его не следует применять в период беременности. На время лечения тизанидином следует прекратить грудное вскармливание, тд; нет данных о его проникновении в грудное молоко. Категория действия на плод по FDA. C.
https://www.youtube.com/watch?v=https:tv.youtube.com
Внутрь.
Гипотензия может возникать на фоне применения тизанидина, а также как результат взаимодействия с ингибиторами изофермента CYP1A2 и/или антигипертензивными ЛС. Выраженное снижение АД может приводить к потере сознания и коллапсу. Сообщалось о случаях нарушений функции печени, связанных с тизанидином, однако при применении суточной дозы до 12 мг эти случаи отмечались редко.
В связи с этим, рекомендуется контролировать функциональные печеночные пробы 1 раз в месяц в первые 4 месяца лечения у тех пациентов, которым назначается тизанидин в суточной дозе 12 мг и выше, а также в тех случаях, когда наблюдаются клинические признаки, позволяющие предположить нарушение функции печени, — такие как необъяснимая тошнота, анорексия, усталость.
В случае, когда уровни AЛT и ACT в сыворотке устойчиво превышают ВГН в 3 раза и более, применение тизанидина следует прекратить. Во время лечения следует воздерживаться от употребления этанола. Пациенты старше 65 лет. Опыт применения тизанидина у пациентов в возрасте 65 лет и старше ограничен. Рекомендуется начинать терапию с минимальной дозы с постепенным повышением до достижения оптимального соотношения переносимости и эффективности.
Почечная недостаточность. Больным с почечной недостаточностью (Cl креатинина ≤25 мл/мин) рекомендуемая начальная доза — 2 мг 1 раз в сутки. Повышение дозы проводят постепенно, медленно, с учетом переносимости и эффективности. Если необходимо получить более выраженный эффект, рекомендуется сначала увеличить дозу, назначаемую 1 раз в сутки, затем увеличивают кратность назначения.
Нарушение функции печени. Применение тизанидина у пациентов с тяжелыми нарушениями функции печени противопоказано. Прерывание лечения. При прекращении терапии тизанидином, с целью уменьшения риска развития рикошетного повышения АД и тахикардии, следует медленно снижать дозу до полной отмены ЛС, в особенности у пациентов, получающих высокие дозы тизанидина в течение длительного времени.
Внутрь.
Ограничения к использованию
Умеренно выраженное нарушение функции печени; артериальная гипотензия; брадикардия; синдром врожденного удлинения интервала QT; возраст старше 65 лет. Необходимо регулярно контролировать лабораторные показатели функционального состояния сердца и осуществлять мониторинг показателей ЭКГ. Почечная недостаточность и/или пожилой возраст.
Больным с почечной недостаточностью (Cl креатинина ≤25 мл/мин) необходима коррекция режима дозирования. Опыт применения тизанидина у пациентов пожилого возраста ограничен. На основании фармакокинетических данных можно предположить, что в некоторых случаях почечный клиренс у этих больных может быть значительно снижен.
Следует соблюдать осторожность при применении тизанидина у больных с почечной недостаточностью и у пожилых пациентов. Также необходимо соблюдать осторожность при одновременном приеме тизанидина с пероральными контрацептивными ЛС, антиаритмическими ЛС, циметидином, норфлоксацином, рофекоксибом, тиклопидином, дигоксином, бета-адреноблокаторами, седативными ЛС, этанолом, диуретиками и гипотензивными ЛС ( тд; «Взаимодействие»).
Побочные эффекты
https://www.youtube.com/watch?v=ytadvertise
Частота побочных эффектов, приведенных ниже, определялась соответственно классификации ВОЗ: очень часто (≥10%); часто (≥1%,. Со стороны нервной системы. Очень часто – сонливость, головокружение. Со стороны психики. Часто – бессонница, галлюцинации, нарушения сна. Со стороны ССС. Часто – снижение АД (в отдельных случаях выраженное, вплоть до коллапса и потери сознания);
нечасто – брадикардия. Со стороны пищеварительной системы. Очень часто – сухость во рту, желудочно – кишечные расстройства; часто – тошнота. Лабораторные показатели. Часто – повышение активности микросомальных ферментов печени. Со стороны костно. Мышечной системы – очень часто – мышечная слабость.
Со стороны кожи и подкожных тканей. Аллергические реакции (например сыпь). Общие расстройства. Очень часто – повышенная утомляемость, синдром отмены. При резкой отмене тизанидина после продолжительного лечения и/или приема высоких доз (а также после одновременного применения вместе с гипотензивными ЛС) отмечалось развитие тахикардии и повышение АД.
Способного в отдельных случаях привести к острому нарушению мозгового кровообращения. Поэтому дозу тизанидина следует снижать постепенно до полной отмены этого ЛС. Отдельные сообщения о нежелательных явлениях по данным применения в клинической практике. На фоне терапии тизанидином в клинической практике отмечались следующие нежелательные явления без указаний на причинно-следственную связь с применением этого ЛС (частота нежелательных явлений не установлена).
Со стороны психики. Частота неизвестна – галлюцинации, тревожные расстройства, спутанность сознания. Со стороны нервной системы. Частота неизвестна – вертиго. Со стороны органа зрения. Частота неизвестна – затуманивание зрения. Со стороны печени и желчевыводящих путей. Частота неизвестна – острый гепатит, печеночная недостаточность. Общие расстройства. Частота неизвестна – астения, синдром отмены.
Взаимодействие
При одновременном применении тизанидина и ингибиторов изофермента CYP1A2 возможно повышение концентрации тизанидина в плазме крови. В свою очередь, повышение концентрации тизанидина в плазме может приводить к симптомам передозировки этого ЛС, в тч удлинению интервала QTc. Сочетанное применение индукторов изофермента CYP1A2 может приводить к снижению уровня тизанидина в плазме.
Сниженный уровень тизанидина в плазме может приводить к снижению его терапевтического эффекта. Противопоказанные комбинации тизанидина. Одновременное применение тизанидина с флувоксамином или ципрофлоксацином, которые являются ингибиторами изофермента CYP1A2, противопоказано. При применении тизанидина с флувоксамином или ципрофлоксацином отмечается 33-кратное и 10-кратное увеличение AUC тизанидина соответственно.
Результатом сочетанного применения может оказаться клинически значимое и продолжительное снижение АД, сопровождающееся сонливостью, головокружением, снижением скорости психомоторных реакций (в отдельных случаях вплоть до коллапса и потери сознания). Нерекомендуемые комбинации тизанидина. Не рекомендуется назначать тизанидин совместно с другими ингибиторами изофермента CYP1A2 — антиаритмическими ЛС (амиодарон, мексилетин, пропафенон), циметидином, некоторыми фторхинолонами (эноксацин, пефлоксацин, норфлоксацин), рофекоксибом, пероральными контрацептивами, тиклопидином.
Комбинации, требующие соблюдения осторожности. Необходимо соблюдать осторожность при совместном применении тизанидина с ЛС, удлиняющими интервал QT (например цизаприд, амитриптилин, азитромицин). Гипотензивные ЛС. Одновременное применение тизанидина с гипотензивными ЛС, включая мочегонные, иногда может вызывать выраженное снижение АД (в отдельных случаях вплоть до коллапса и потери сознания) и брадикардию.
При резкой отмене тизанидина после применения вместе с гипотензивными ЛС отмечалось развитие тахикардии и повышение АД, в отдельных случаях способное привести к острому нарушению мозгового кровообращения. Рифампицин. Одновременный прием тизанидина и рифампицина приводит к 50% снижению концентрации тизанидина в плазме крови.
Вследствие этого терапевтическое действие тизанидина может снижаться, что может иметь клиническую значимость для некоторых больных. Следует избегать длительного совместного применения рифампицина и тизанидина, при невозможности рекомендуется тщательный подбор дозы тизанидина (увеличение). Курение.
https://www.youtube.com/watch?v=ytpress
Системная биодоступность тизанидина у курящих мужчин (более 10 сигарет в день) снижена примерно на 30%. Длительная терапия тизанидином у курящих мужчин может требовать более высоких доз, чем средние терапевтические. Этанол. Во время терапии тизанидином следует избегать приема этанола, тд; он может повысить вероятность развития нежелательных явлений (например снижение АД и заторможенность).
Тизанидин может усиливать подавляющее действие этанола на ЦНС. Другие ЛС. Седативные, снотворные ЛС (бензодиазепины, баклофен) и другие ЛС, такие как антигистаминные, могут также усиливать седативный эффект тизанидина. Следует избегать приема тизанидина с другими альфа2-адреномиметиками (например клонидином) вследствие потенциального усиления гипотензивного эффекта. Пища ( тд; «Фармакокинетика»).






