Что делать при ущемлении седалищного нерва

Что представляет собой защемление?
Седалищный нерв является самым крупным нервом в человеческом организме. Образуется это волокно из двух последних поясничных и всех крестцовых спинномозговых нервов. Именно седалищный нерв отвечает за иннервацию коленных и тазобедренных суставов.
Защемление седалищного нерва — патология, для которой в современной медицине используется термин «ишиас». Подобное нарушение сопровождается сдавливанием нервного волокна в костно-мышечном туннеле и последующим его воспалением. Как правило, поражение нерва является односторонним и чаще всего диагностируется у представителей мужского пола, особенно если речь идет о мужчинах, чья работа связана с постоянными физическими нагрузками.
Главные причины
Болезни подвержены люди старше 30-40 лет. Основной причиной служит межпозвоночная грыжа, развивающейся на фоне механической деформации межпозвоночных дисков. В результате они смещаются и давят на места локализации седалищного нерва. Это может быть связано с возрастом или с трудовой деятельностью, когда позвоночник испытывает постоянные физические нагрузки, что вызывает повышенное трение позвонков, и они изнашиваются.
В других случаях, причиной может стать травма или слабая структура костей, что приводит к смещению позвонков, и нарушению обменных процессов в костных тканях из-за недостаточного кровоснабжения. Костные ткани аномально разрастаются, и образуются новообразования, затрагивающие нервные окончания. Данная патология является остеохондрозом — еще одной распространенной причиной, вызывающей защемление седалищного нерва.
Выделим основные причины заболевания:
- межпозвоночная грыжа;
- деформация позвонков;
- хондроз шейного отдела позвоночника;
- повышенные физические нагрузки;
- опухоль;
- неправильное питание;
- травмы;
- избыточный вес;
- инфекционные заболевания;
- нарушение обмена веществ и процессов кровообращения;
- болезни эндокринной системы;
- злоупотребление спиртными напитками.
Воспаление или защемление седалищного нерва очень частое заболевание, причины возникновения которого официальная медицина видит в механических (смещение позвонков, позвоночные грыжи, остеохондроз и пр), температурных (переохлаждение) факторах, а также наличии опухоли, инфекции в области малого таза, синдрома Рейтера и прочих заболеваниях. Перечислять мы их не будем.
В этой статье мы рассмотрим одну интересную теорию причины защемления седалищного нерва, которая по-нашему мнению является истинным фактом возникновения невралгии седалищного нерва. А зная глубокую причину появления болезни, легче с ней справляться.
Если Вы читаете этот текст, значит, вы уже столкнулись с тем, что защемление седалищного нерва относиться к практически неизлечимым заболеваниям, его лечение основано на временном обезболивании. При возникновении переохлаждения, резкого движения или поднятия тяжести, симптомы неврита седалищного нерва снова возвращаются и Вы снова ищите ответ на вопрос как лечить защемление седалищного нерва.
Дело в том, что сознательно человек не может контролировать тонус мышц спины, ягодичных мышц, грушевидной мышцы, которые при напряжении и спазме как раз и приводят к болям в спине, проблемам в позвоночнике, болям в конечностях, в том числе приводящие к защемлению или воспалению седалищного нерва. Удивительно то, что напрягать человек эти мышцы может легко, а вот расслабить их не в состоянии.
Эту функцию выполняют структуры мозга, которые ответственны за эмоциональную сторону жизни человека, поскольку все внутренние органы, сосуды, костная система в организме управляются главным образом из ствола и полушарий мозга. Как правило, положительные эмоции, которые формируются в головном мозге, способствуют расслаблению этих мышц, а негативные, отрицательные к их спазму, непроизвольному напряжению.
Причем, даже кратковременная, но очень мощная негативная эмоциональная реакция приводит клетки, ткани, мышцы в длительное состояние боевой готовности, высокой активности. Это в свою очередь провоцирует спазм мышц и защемление нервов, а седалищный нерв особенно уязвим при имеющихся патологиях позвоночника, особенно пояснично-крестцового отдела, тех самых межпозвоночных грыж, остеохондроза, спондилолистеза, нарушения функций крестцово-подвздошного сустава и прочих причин, о которых упоминается во всех источниках медицинской информации.
Чтобы окончательно убедиться в правдивости этой теории приведем еще один факт. Всем известно, что мужчины и женщины отличаются не только половыми признаками, главное отличие полов в разнице функционирования и строении головного мозга, реакции на стресс — отсюда и разница в местах локализации типичной боли при защемлении седалищного нерва.
Всем известно, что правое полушарие «ответственно» за левую часть тела, а левое — за правую. Также известно, что у мужчин и женщин выявлены различия в префронтальной коре мозга (контроль за принятием решений) и в лобной доле головного мозга. Различия в лимбической системе (где формируются эмоции) полов касаются миндалины, которая регулирует и возникновение эмоций, и способность их запоминать. Миндалевидное тело мужского организма сообщается с правым полушарием, а женского — с левым.
Исследователь Ларри Кэхилл, наблюдая за работой мозга в условиях острого стресса у мужчин и женщин (просмотр фильмов ужасов), заметил, что у мужчин при стрессе левое полушарие было в состоянии покоя, а реакция наиболее выражена со стороны миндалины в правом полушарии. У женщин же активизировалась левая миндалина, а правое безмолвствовало.
Поэтому при возникновении стресса, негативных мыслей, плохого настроения, переживаний, у женщин больше напрягается, спазмируется правая сторона, ущемляя правый седалищный нерв, а у мужчин левый.
Причем, многими врачами неврологами замечен такой интересный факт, что когда у человека возникают стрессовые ситуации, недовольство собой, своей работой, возможно какие-то внутренние самокопания, самобичевания — обостряется воспаление седалищного нерва, лечение которого не приносит значительного облегчения, но как только уходит проблема, налаживается внутренний покой и гармония, человек успокаивается, меняет работу, проводит полноценный отпуск, хорошо отдохнет — тогда успокаивается и заболевание.
Учитывая вышесказанное, проанализируйте свою жизнь, свое эмоциональное состояние, последние события в жизни, чем было вызвано ваше заболевание? Возможно, если Вы сможете успокоить свою нервную систему, перестроиться на позитивную волну, это поможет справиться с недугом.
Провоцирующими факторами, влияющими на возникновение этого заболевания являются:
- Травмы, переохлаждения, занятия тяжелыми видами спорта или чрезмерные физические нагрузки.
- Инфекционные заболевания, оказывающие сильное влияние на нервную систему, такие как туберкулез, опоясывающий герпес, бруцеллез.
- Инфекционно-аллергические болезни
- Рассеянный склероз
- Отравления, интоксикации — лекарственными препаратами, ядами, тяжелыми металлами, токсинами при распаде злокачественных опухолей.
- Нарушение кровообращения, обмена веществ, сахарный диабет, алкоголизм.
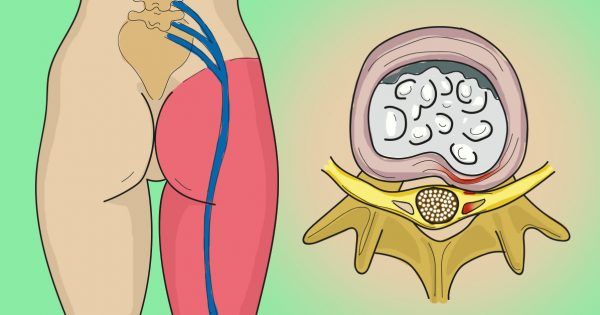
Защемление седалищного нерва, редко имеет одну причину, обычно оно появляется в пожилом возрасте, на фоне комплекса различных патологических изменений в позвоночнике, сосудистых нарушений в области этого нерва, поэтому у детей этого заболевания не бывает.
Защемление седалищного нерва часто происходит во время выполнения какой-либо деятельности, требующей резких движений, в результате длительного пребывания в неудобной позе, ограничения двигательной активности, чрезмерной нагрузки на поясничный отдел.
Кроме того, причиной могут быть спазмы мышц по ходу седалищного нерва.
Седалищный нерв у женщин нередко ущемляется во время беременности из-за давления увеличенной матки на соседние органы и повышения нагрузки на позвоночник ввиду смещения центра тяжести тела, а также в случаях, когда беременная женщина принимает неудобное положение тела. Еще один период повышенного риска появления симптомов защемления седалищного нерва у женщин – менопауза, по причине изменения гормонального фона.
 Беременность может стать причиной защемления седалищного нерва
Беременность может стать причиной защемления седалищного нерваК факторам риска относятся:
- отравление алкоголем, тяжелыми металлами, нейротропными токсическими веществами;
- табакокурение;
- опоясывающий герпес в проекции седалищного нерва;
- избыточный вес;
- дефицит минеральных веществ в организме.
Защемление седалищного нерва происходит в любом возрасте, но, преимущественно, от патологии страдают 30-летние женщины и мужчины. Это связано с прогрессированием процессов дегенерации в мягких тканях, расположенных возле столба позвоночника. Ущемление нервных окончаний проявляется при патологической реакции в районе крестцового и поясничного отдела. Выделяют такие причины защемления седалищного нерва:
- грыжи дисков позвоночника;
- травмирование разной сложности и локализации;
- патологическое новообразование;
- остеохондроз поясничного и крестцового участка;
- спондилолистез, характеризующийся смещением позвоночного столба;
- болезни малого таза воспалительного характера;
- заражение крови;
- подагра;
- сахарный диабет;
- инфекционные нарушения;
- образование тромбов;
- острое отравление организма;
- переохлаждение.
Среди возможных причин защемления седалищного нерва можно выделить следующие:
- Остеохондроз – возникает вследствие нарушения в костной ткани обменных процессов. При обострении остеохондроза развивающаяся деформация позвонков уменьшает зазоры между ними, что приводит к ущемлению нервных окончаний.
- Грыжа межпозвоночного диска – выпадение упругого межпозвоночного диска за пределы позвоночного столба. В норме диски препятствуют трению позвонков друг о друга и тем самым не дают им травмироваться. Но с возрастом их упругость уменьшается, развиваются дистрофические процессы, амортизационные способности уменьшаются.
- Смещение межпозвоночных дисков относительно друг друга.
- Спазмы мышц спины вследствие их гипертонуса.
- Чрезмерные физические нагрузки на позвоночник (включая спортивные тренировки).
- Переохлаждение поясничной и крестцовой области.
- Разного рода инфекции в области таза.
- Травмы позвоночника.
- Опухоли.
- Абсцесс.
- Сахарный диабет.
Почему защемляет нервное окончание на ягодице? Проблема часто происходит из-за грыжевого выпячивания бывшего диска между позвонками. Фиброзные и хрящевые дисковые составляющие разрываются, меняются с возрастом, сильно перегружаются, травмируются, в результате чего корешки спинного мозга, формирующие Nervus ischiadicus, сдавливаются либо перерастягиваются, они способны воспалиться. Вот, почему иногда защемляет эту зону.
Защемление седалищного нерва чаще бывает из-за остеохондрозных проявлений, существенно повышающих опасность того, что признаки защемления этой области способны сильно проявляться. Костные остеофитные наросты шиповидной формы, образующиеся из-за дисфункции метаболических процессов, также способны повреждать нервные спинномозговые волокна, что приводит к тому, что проявляется ущемление нервного корешка пояснично-крестцового сплетения.
Существуют ли эффективные профилактические меры?
Безусловно, помимо основных причин существуют и факторы, которые повышают вероятность развития защемления.
- Переохлаждение поясницы может вызвать воспаление и ущемление. Довольно часто люди обращаются к врачу, жалуясь, мол, «застудил» седалищный нерв. Воздействие холода действительно может усугубить ситуацию.
- Ишиас может развиться при опоясывающем герпесе в проекции ветвей седалищного нерва.
- К факторам риска также относится избыточный вес.
- Воспалительные болезни органов малого таза также способствуют развитию неврита.
- Повреждение седалищного нерва нередко развивается у людей с сахарных диабетом, так как при подобном заболевании нарушается нормальное питание нервных волокон.
- Также к перечню факторов риска относят туберкулезные поражения позвоночника, бруцеллез, полирадикулоневрит и рассеянный склероз.
- Чрезмерные физические нагрузки, стрессовые ситуации, нарушения нормального кровообращения, сбои в процессах метаболизма, алкоголизм — все это повышает риск развития невритов и, в частности, поражений именно седалищного нерва.
Сегодня многие люди интересуются вопросами о том, можно ли защитить себя от повреждения такой составной части нервной системы, как седалищный нерв. Лечение, уколы, физиотерапевтические процедуры — можно ли всего этого избежать?
На самом деле специфических мер предосторожности не существует. Оптимальная профилактика заключается в своевременном выявлении различных заболеваний из группы риска и качественном их лечении. Кроме того, специалисты рекомендуют спать на жестком ортопедическом матрасе и следить за весом тела. Также необходима хотя бы минимальная, но регулярная утренняя зарядка. Тяжелые физические нагрузки требуют соответствующей спортивной подготовки.
Признаки воспаления седалищного нерва
Где находится седалищный нерв? Это 2 самых крупных и длинных нерва в организме человека, которые проходят слева и справа от поясницы к пальцам ног. Обычно, при воспалении больного беспокоит боль только в одном из них, локализуясь в ягодице, сзади бедра, сзади колена по икре, доходя до стопы.
При неврите или защемлении седалищного нерва, симптомы, боли описываются пациентами как жгучие, колющие, резкие, режущие. Они как возникают, так и исчезают внезапно, однако, при тяжелых воспалениях могут быть хроническими, с периодическими рецидивами.
Приступ воспаления обычно начинается после эмоционального или физического перенапряжения, особенно в сочетании с переохлаждением, не редко начинаются ночью. По ходу нерва может нарушаться чувствительность кожи, или усиливаться — покалывание, мурашки, или наоборот, снижаться — онемение. Сначала боль простирается по задней стороне бедра, опускаясь к голени и стопе.
После приступа боль остается между 5 поясничным и 1 крестцовым позвонками, а также под коленкой и в центре ягодицы. Из-за сильных болей у человека может произойти обморок, а также вегетативные нарушения — повышенная потливость стоп, отек и покраснение кожи. Усиливается боль при длительном стоянии, при ходьбе, сидении на жесткой поверхности.
При тяжелом протекании воспалении седалищного нерва, симптомы выражаются в сильном уменьшении или полном нарушении функции нерва. При этом может уменьшаться ягодичная, бедренная или икроножная мышца. Больной может испытывать затруднение при попытке согнуть голень из-за временного обездвиживания мышцы задней поверхности бедра, а также нарушается сгибание пальцев ног и поворот стопы.
Болевой синдром – наиболее характерное проявление защемления седалищного нерва. Боль бывает разного характера (острая, ноющая, стреляющая, пульсирующая, тянущая). Как правило, болевые ощущения отмечаются в области поясницы, ягодиц; по задней поверхности бедра боль спускается к голени и пятке, иррадиирует в пальцы нижней конечности.
Иногда наблюдается онемение по ходу нерва, а также жжение и/или покалывание кожи. Боль может нарастать в сидячем положении, при кашле, смехе, напряжении мышц и пр. Помимо боли, возникают трудности при ходьбе, длительном стоянии, возможно развитие хромоты (на одну ногу при одностороннем защемлении или на обе ноги – при двустороннем).
 Болевой синдром – основной признак защемления седалищного нерва
Болевой синдром – основной признак защемления седалищного нерваУ мужчин признаки защемления могут напоминать проявления простатита. Симптомы защемления седалищного нерва у женщин варьируются в зависимости от причины и степени поражения. Отмечено, что у женщин часто отсутствуют неприятные ощущения в пояснице.
К наиболее частым симптомам защемления седалищного нерва относятся:
- атрофия мышц и мышечная слабость;
- нарушения чувствительности (повышение или снижение);
- сухость кожных покровов;
- появление патологических рефлексов;
- ощущение ползающих мурашек;
- повышенная потливость стоп;
- ограничение движения ноги/ног.
Первая помощь при ущемлении

При защемлении седалищного нерва пациент жалуется, что у него стреляет и болит в ноге. Особенно остро симптом проявляется при острой фазе отклонения, из-за чего нарушается привычное течение жизни человека. Болевой синдром осложняется при таких патологиях, как:
- грыжа, спровоцировавшая защемление;
- грипп, малярийное поражение и другие болезни инфекционного происхождения;
- сужение нервных сплетений;
- спондилолистез.
При диагностике врач обращает внимание на характер болевых проявлений. Симптомы разделяют на 3 группы:
- Посадки. Пациент не в состоянии присесть.
- Ласега. Больному затруднительно поднять выпрямленную ногу.
- Сикара. Болезненность становится сильнее при сгибе ступни.

Помимо боли, пациент жалуется и на иные патологические признаки, характерные для защемления нерва. Среди них:
- Ухудшенная чувствительность или парестезия. При раннем ущемлении седалищного нерва ощущается легкое онемение в конечности и колкие чувства в ягодичной части. Со временем клиническая картина усугубляется и появляются другие нарушения чувствительности.
- Дисфункция тазовых органов. Проявляется при передавливании нервных волокон, которые локализованы в седалищном нерве. У пациента возникает непроизвольное мочевыведение и нарушается акт дефекации, при котором учащаются запоры. Такие проявления характерны при тяжелой степени защемления спинномозговых корешков.
- Нарушенная двигательная функция. Пациент чувствует слабость в ягодицах, бедрах и голенях. Отклонение негативно сказывается на походке, человек начинает прихрамывать на поврежденную конечность.
Интенсивное течение болевых синдромных состояний, его характерные признаки, степень того, как зажат данный сегмент, сопутствующая патология ─ всё это проходит в индивидуальном порядке. Перед тем, как защемило воспалённый седалищный нерв, больной чувствует дискомфортные ощущения тянущего характера, возникающие в заднем районе нижней конечности.

Ущемление седалищного нерва характеризует данные симптомы и потому нужно срочное лечение. Сильная боль в ноге при защемлении седалищного нерва чувствуется в бедренном, голенном, ягодичном сегменте, на стопе, или боль охватывает всю ногу. Часто поражение наблюдается на одной стороне, с двух сторон патологический процесс протекает нечасто. Так проявляется воспаление этого нерва в пояснице, его симптомы.
Классическая симптоматическая картина:
- болевые ощущения увеличиваются тогда, когда человек сидит, часто локализованы во всей ноге с задней стороны;
- больной чувствует то, как жжёт, покалывает ему пальцы на нижних конечностях, это происходит в спокойном состоянии либо тогда, когда он ходит;
- зажим этой зоны провоцирует болевые симптомы на задней стороне ноги, в дневное и ночное время, сон у больного нарушен;
- когда пациент стоит, то болезненность преобразуется в прострельные пароксизмы, часто происходящие тогда, когда он смеётся, чихает, кашляет;
- человек по-другому ходит, щадя поражённую конечность перенапрягает здоровую, переносит на неё свой вес;
- защемление нерва седалищного провоцирует гиперчувствительность кожи, либо чувствительность снижена;
- если зажат это район, симптомы на ущемлённой области провоцируют вялость мышц.
Данные причины защемления этого нерва в пояснице приводят к таковым состояниям. Эти симптомы могут быть как у мужчин, так и у женщин.
К чему приводит эта проблема? Возможна полная обездвиженность нижней конечности, терпение такой боли абсолютно бессмысленно. Когда у человека ущемление седалищного нерва, проявлены симптомы и он не знает, что надо делать и как лечить ущемление седалищного нерва ─ первым делом нужно искать грамотного специалиста, лечащего данные патологические состояния.
Признаки ущемления, характерные для этого сегмента, заключаются в отекании, гиперемии кожи, чувстве жжения, некоторой гипертермии. В отдельных случаях температурный показатель повышен до 38°С. В таких случаях, если произошло ущемление поражённого участка, человек не знает, что следует делать, нужна срочная врачебная консультация и помощь.
При развитии ишиаса в ноге возникают самые разнообразные симптомы. У одних пациентов они с самого начала ярко выраженные, а у других усиливаются постепенно. Болевые ощущения могут “отдавать” в любое место, начиная со спины и ягодиц и заканчивая стопой, но лишь с одной конкретной стороны. Боль является острой, резко появляясь при любом движении и исчезая, или тянущей и ноющей, постоянно давая о себе знать даже в состоянии покоя.Кроме болевых ощущений, наблюдаются и другие симптомы:
- покалывание в конечностях;
- жжение или зуд в пояснице;
- слабость мышц;
- снижение подвижности и функциональности конечностей;
- своеобразные “прострелы” в спине;
- “мурашки” в области поясницы или нижних конечностях;
- чувство онемения или холода.

Выраженность и характер симптомов усиливаются со временем параллельно с развитием заболевания, когда происходит все большее защемление седалищного нерва. В состоянии покоя симптомы могут ослабевать и усиливаться во время движения. Болевой синдром вызывает общее недомогание, так как человек не способен вести полноценную жизнедеятельность, что требует немедленного лечения.
При внезапном приступе боли больному немедленно оказать первую помощь, чтобы устранить основные симптомы защемления нерва. Сперва его кладут на живот и наносят на поясницу любую разогревающую мазь (Капсикам, Нурофен, Ибупрофен и др.). Больной должен находиться в состоянии покоя 20 минут, пока средство не подействует. Если наступило облегчение, можно лечь на спину, подложив мягкую подушку. При сильных болях лучше вызвать бригаду медицинской помощи.
Если появляются первые симптомы ущемления седалищного нерва, обращайтесь к неврологу для обследования. Он поставит диагноз и назначит соответствующее лечение в домашних условиях. В это время обеспечьте больному полный покой, не тревожа позвоночник. Для предотвращения рецидива болезни используйте пешие прогулки и занятия лечебной физкультурой, повышающие гибкость и функциональность позвонков. Следите за питанием, чтобы организм получал все нужные для здоровья костей витамины и минералы.
На самом деле ишиас сопровождается довольно характерными признаками. Как распознать ущемление седалищного нерва? Симптомы его — сильная боль в бедре. Как правило, неприятные ощущения локализуются на задней поверхности бедра, но также могут распространяться на поясницу, голень и даже доходить до стопы.
На начальных этапах боль может быть несильной, но по мере развития воспалительного процесса она становиться острой, колющей, режущей. Иногда болевые ощущения настолько сильны, что человек может потерять сознание. Дискомфорт усиливается после физической активности, хотя иногда даже медленная ходьба, сидение и стояние усугубляют состояние пациента.
Естественно, боль сказывается на подвижности человека. В первую очередь нарушается походка, так как пациент пытается не опираться на больную ногу. Нередко наблюдается жжение и покалывание в стопе, повышенная потливость ног. По мере развития заболевания человеку становится трудно сгибать ногу в колене, поворачивать стопу, двигать пальцами на ногах.
Симптомами такого заболевания, как ишиас являются: тянущая либо резкая боль в нижней части тела, ограниченная подвижность, слабость, невозможность долго находиться в каком-либо одном положении. Боль распространяется от поясницы в ягодичную область, проходит по задней поверхности бедра и голени, отдает в пятку и пальцы ног.
Как правило, бывает односторонний ишиас, а двустороннее воспаление встречается крайне редко. Характерной особенностью боли при воспалении поясничного нерва является то, что она чаще всего носит «стреляющий» характер, и эти «прострелы» усиливаются даже при малом мышечном напряжении – например, при поднятии небольшой тяжести, кашле, чихании или смехе. Иногда боль сопровождается онемением, жжением и покалыванием в нижней части ноги.
Если вовремя не принять никаких мер, боль будет постепенно нарастать, становиться более резкой и сильной. Лечение ишиаса нельзя откладывать.
Диагностика
Прежде, чем проводить лечение, врач должен выяснить причину болевого синдрома в области седалищного нерва, поэтому следует провести адекватную диагностику, поскольку ишиас, это синдром, который может сопровождать различные состояния.
Невролог сначала проводит осмотр, проверяет рефлексы на ногах постукиванием молоточком, и определяет кожную чувствительность, что позволяет примерно оценить стадию поражения нервной системы.
Для уточнения диагноза самым простым, доступным в любой поликлинике методом, является стандартная рентгенография, которая подтвердит или исключит серьезные костные изменения.
Если этой диагностики будет не достаточно, врач может назначить МРТ — магнитно-резонансную томографию или КТ — компьютерную томографию. При подозрении на опухоль, возможно и проведение радиоизотопного сканирования позвоночника, особенно это показано лицам, длительно принимающим кортикостероидные препараты, а также ВИЧ -инфицированным.

Если зажат седалищный нерв, то стоит скорее обращаться к врачу, который проведет диагностическое обследование и назначит необходимую терапию. Доктор осматривает пациента, выясняет насколько повреждена нога и при каких обстоятельствах произошло защемление. Затем проводятся манипуляции, выясняющие причину недуга:
- рентгенография поясничного и тазового отдела;
- МРТ седалищного нерва и поясницы;
- ультразвуковая диагностика;
- электронейромиография, выявляющая неврологическую болезнь конечностей;
- радиоизотопное сканирование позвоночного столба при вероятности формирования опухоли;
- сдача крови на общее и биохимическое исследование;
- анализ урины.

Воспаление седалищного нерва обычно диагностируется на основании жалоб пациента и визуального осмотра врачом. Он постучит молотком и проверит рефлексы суставов. Если есть нарушения, то обе стороны будут по-разному реагировать на данную манипуляцию, что уже является основой для установления предварительного диагноза.
Далее находим первопричину заболевания, а для этого назначаются следующие исследования:
- КТ пояснично-крестцового отдела, что позволит обнаружить мельчайшие патологии в строении позвоночника.
- Рентгенография — для обнаружения трещин, переломов, “шипов”, опухолей или других крупных нарушений в позвонках.
- Магнитно-резонансная томография — применяется, если есть противопоказания к КТ и дает схожие результаты.
- УЗИ поясницы — исследование направлено на поиск патологий внутренних органов в данной области.
- Радиоизотопное сканирование — назначается, если есть подозрения на онкологическое заболевание (злокачественную опухоль) в позвоночнике.
Исследования должны быть всесторонними, так как защемление седалищного нерва возникает по ряду причин, а для того, чтобы провести правильное лечение, нужно их диагностировать.
Диагностика защемления седалищного нерва обычно не представляет трудностей из-за специфической клинической картины. Как правило, диагноз ставится в ходе объективного осмотра пациента, сбора жалоб и анамнеза. Однако во избежание рецидивов необходимо определить факторы, поспособствовавшие возникновению защемления седалищного нерва.
Для определения причины, обусловившей развитие патологического процесса, применяют следующие инструментальные и лабораторные методы диагностики:
- рентгенографическое обследование области поясницы и таза;
- магниторезонансную или компьютерную томографию поясничной области;
- УЗИ;
- электронейромиография;
- радиоизотопное сканирование позвоночника (при подозрении на наличие новообразований);
- общий и биохимический анализ крови;
- общий анализ мочи; и др.
 Диагностика защемления седалищного нерва включает рентгенографию области поясницы и таза
Диагностика защемления седалищного нерва включает рентгенографию области поясницы и тазаПроводится исследование рефлексов, определяется наличие симптома Бонне, симптома Ласега, снижение подошвенного, ахиллова и коленного рефлексов, а также производится оценка чувствительности на стороне поражения.
Необходима дифференциальная диагностика с грыжей межпозвонкового диска. Для грыжи характерно более длительное развитие патологического процесса, а также рецидивы невралгических проявлений.

Прежде чем понять, что делать при защемлении седалищного нерва, нужно выполнить диагностические мероприятия. Диагностика, необходимая для определения защемления седалищного нерва, обязательно должна учитывать этиологические факторы, выявить все признаки ущемления седалищного нерва, надо установить правильный диагноз и лишь тогда назначается лечение.
В комплекс обследований входят:
- клинико-биохимические лабораторные исследования;
- осматривание больного неврологическим специалистом, если требуется ─ вертебрологическим, ревматологическим, хирургическим;
- рентген снимки позвоночного столба с разных проекций;
- компьютерная томография, лучше МРТ.
Это главное, что сперва надо делать, если существует данная патология.
На самом деле определить наличие ущемления и воспаления седалищного нерва достаточно просто, так как клиническая картина здесь на самом деле весьма характерна. Тем не менее потребуются некоторые дополнительные исследования для того, чтобы точно определить причину. Если этого не сделать, то высока вероятность повторного защемления.
Для начала проводят рентгенографическое исследование позвоночника, которое поможет выявить костные патологии, включая смещение позвонков, наличие остеофитов и т. д. По мере возможности рекомендуется пройти компьютерную или магнитно-резонансную томографию, так как это более точная методика, позволяющая зарегистрировать даже малейшие изменения в костной и хрящевой структуре позвоночного столба.
Как снять боль при защемлении нерва, знает не каждый. Применяются следующие методы терапии:
- физиопроцедуры;
- рефлексотерапия;
- применение обезболивающих и противовоспалительных лекарств;
- массаж;
- гимнастика.
В период реабилитации полезен отдых в санатории. Вылечить защемление нерва можно посредством соблюдения всех врачебных рекомендаций. В острой стадии необходимо устранить болевой синдром. С этой целью применяются следующие группы медикаментов:
- анальгетики;
- НПВС в виде таблеток, раствора для инъекций и мази;
- комбинированные препараты.
Симптомы и лечение взаимосвязаны. При сильной боли применяются такие лекарства, как Индометацин Софарма, Мовалис, Диклофенак Ретард, Ортофен, Кетанов, Кетонал, Темпалгин, Пенталгин, Баралгин М, Седальгин Плюс. Многие НПВС плохо влияют на желудочно-кишечный тракт. Они могут вызвать гастрит и язву, поэтому параллельно назначаются блокаторы протонной помпы.
Снять защемление седалищного нерва помогают витамины группы B. Они необходимы для улучшения трофики нервной ткани. Наиболее полезны пиридоксин и тиамин. Лечение защемления седалищного нерва в домашних условиях включает инъекции таких витаминов, как Комбилипен и Мильгамма. Можно ли греть кожу в области поражения, известно не всем. Нередко применяется сухое тепло. Некоторым больным помогает холодная грелка.
Что делать при защемлении нерва, знает каждый опытный невролог. Очень часто применяются раздражающие средства. К ним относятся мази на основе яда насекомых и змей. Нередко применяются линименты на основе скипидара и камфоры. Можно использовать плоды стручкового перца. Как избавить пациента от защемления седалищного нерва, известно не всем. В стадии обострения и ремиссии показан массаж.
При боли можно делать легкое поглаживание и растирание поясницы, бедер, ягодиц и голеней. В фазу ремиссии рекомендуется более интенсивный массаж. В тяжелых случаях проводятся блокады с новокаином. При защемлении седалищного нерва лечение в домашних условиях может привести к осложнениям. Нужно доверить это врачу.
При этой патологии важно устранить основную причину. Как лечить защемление седалищного нерва, знают неврологи. При спондилолистезе и грыже может потребоваться операция. В лечении остеохондроза важно нормализовать образ жизни и применять хондропротекторы. Таким образом, ущемление волокон седалищного нерва проявляется сильной болью и требует адекватного лечения.
Возможные осложнения и последствия
Защемление седалищного нерва может осложняться следующими состояниями:
- интенсивный болевой синдром;
- нарушение работы внутренних органов;
- нарушения сна;
- снижение либидо;
- нарушения менструального цикла у женщин;
- бесплодие;
- обострения хронических заболеваний;
- нарушения эвакуаторной функции кишечника и мочевого пузыря;
- резкое снижение двигательной активности, вплоть до обездвиживания.
Медикаментозное лечение
Решение о том, будет ли проводиться лечение седалищного нерва в домашних условиях или же в стационаре, под постоянным присмотром медицинских сотрудников, принимает врач. Сразу же после осмотра специалист подберет максимально эффективные препараты. Основная группа лекарств — это нестероидные противовоспалительные средства, в частности, «Кетанов», «Ибупрофен», «Нурофен», «Денебол».
Также показан прием витаминов группы В, которые восстанавливают трофику тканей, способствуют восстановлению функционирования нервных волокон. Довольно эффективными считаются «Нейрорубин» и «Мильгамма».
При сильном спазме мышц ног, ягодиц и спины используются препараты, которые помогают устранить подобную проблему, в частности, это «Сирдалуд» и «Мидокалм». При очень сильных резких болях на начальных этапах может быть проведена новокаиновая блокада.
Прогноз
При своевременной адекватной терапии защемления седалищного нерва изменения, им вызванные, полностью обратимы, прогноз благоприятный.
Раннее лечение при защемлении седалищного нерва гарантирует благоприятный исход и полное выздоровление. При отсутствии терапии развиваются тяжелые осложнения. Чтобы избежать негативных последствий и самого нарушения, необходимо больше двигаться, поменьше сидеть и правильно питаться. Не допускайте резких поворотов тела и наклонов. А также стоит избегать переохлаждения в области поясницы.
Прочие этапы терапии защемления
Медикаменты помогают унять боль. Но ишиас требует комплексной терапии. Пациентам обязательно нужна специальная лечебная гимнастика, которая поможет вернуть подвижность. Комплекс максимально подходящих упражнений подберет врач.
Кроме того, используются различные методики физиотерапии, включая фонофорез, парафиновые аппликации, магнитно-лазерную терапию, УВЧ и электрофорез с новокаином, но-шпой или другими препаратами. Положительно на состоянии пациента скажется и курс лечебного массажа. Вне обострения пациентам рекомендуют по возможности время от времени проходить санаторно-курортное лечение.
Профилактика
Конечно, лучше не допускать развитие заболевания. Для того, чтобы понять, как вылечить защемление седалищного нерва, нужно выполнять профилактику, соблюдать следующие моменты:
- на рабочем месте должны соблюдаться эргономические стандарты;
- не стоит сидеть на мягкой низкой мебели;
- спать надо на упруго-жёсткой кровати либо ортопедическом матрасе;
- тяжёлый груз не стоит поднимать рывковыми движениями;
- женщинам рекомендовано не носить долго высокие каблуки и платформенную обувь, а лучше полностью от них отказаться;
- регулярные гимнастические упражнения на растягивание и укрепление мышечного корсета спины, йога с плаванием, предотвратят патологию;
- надо избегать внешних температурных перепадов;
- держать под контролем массу тела, питаться сбалансировано;
- не лишние будут прогулки со свежим воздухом.
В целях профилактики защемления седалищного нерва рекомендуется:
- корректировать массу тела при избыточном весе;
- избегать ношения тяжестей, груз поднимать только при правильном распределении веса и с прямой спиной;
- контролировать осанку;
- периодически прибегать к общему массажу;
- спать на поверхности умеренной жесткости.
С целью предотвращения возникновения рецидивов и осложнений пациентам с защемлением седалищного нерва рекомендовано:
- сбалансированное рациональное питание;
- избегать длительного сидения, особенно на мягких стульях;
- избегать резких поворотов туловища, наклонов;
- избегать переохлаждения, особенно поясничной области.
Лечение седалищного нерва в домашних условиях
Безусловно, успешная терапия требует соответствующего режима. Лечение седалищного нерва в домашних условиях должно включать в себя правильное питание. Нужно на время отказаться от острых, копченых, жирных и жареных блюд. Желательно употреблять щадящую жидкую пищу, в частности, молочные каши, овощные и мясные супы — это поможет избежать запоров, которые лишь усугубляют ситуацию.
В острой фазе болезни необходимо соблюдать постельный режим. Количество передвижений должно быть минимальным. Только после стихания боли можно начинать ходить и постепенно, под контролем врача, возвращаться к привычному ритму жизни.
Народное лечение седалищного нерва также возможно, но только с разрешения врача. Довольно эффективными считаются кремы и мази, содержащие экстракт конского каштана, так как они помогают снять боль и расслабить мышцы. Хорошо помогают компрессы из пчелиного воска. Сначала его нужно разогреть, сформировать лепешку, которую затем наложить на бедро.
Очень хорошо помогают натирания настоями одуванчика, еловых и сосновых почек — их можно купить в аптеке или же приготовить самостоятельно. А еще эффективным считается баночный массаж, который легко можно проводить даже дома. Под банку на кожу рекомендуют наносить обезболивающую или противовоспалительную мазь.





