Защемление нерва в спине: что такое защемило, как и чем лечить, симптомы

Симптомы
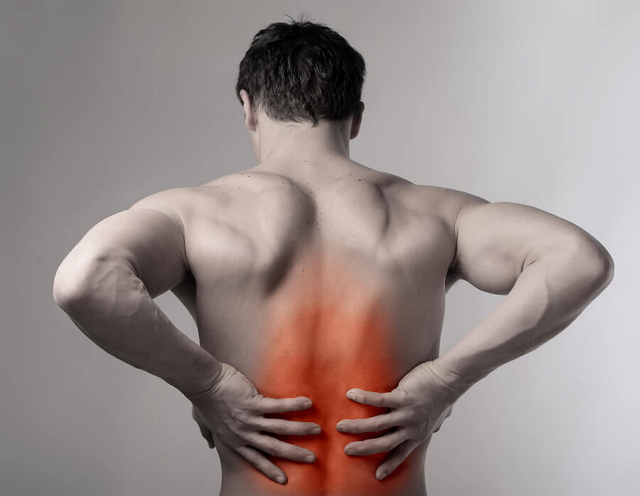
Самый главный симптом – это острая боль, за внезапность и мучительные ощущения получившая в народе название «прострел». В зависимости от первичной локализации (в крестце или пояснице) боль чувствуется немного по-разному:
- Если боли ощущаются в крестце и переходят через ягодицу на заднюю часть ноги — это признаки ишалгии или ишиаса;
- Если боль локализуется в пояснице (область находится выше крестца), спине и отдают в локоть – это люмбагия;
- Если же присутствуют поясничные боли с отдачей в крестец, а затем на бицепс бедра (задняя часть ноги) – это люмбоишалгия, более обширное поражение.
Симптомы защемления нерва в пояснице разнятся. Те или иные проявления зависят от провоцирующего фактора, который вызвал патологию. Основной симптом — это ишиас, который проявляется сильными болевыми ощущениями, захватывающими определенный сегмент.
https://www.youtube.com/watch?v=nTNdnmh5w-s
Ущемление может сопровождаться болью в желудке. Поэтому нередко на начальном этапе человек сам себе ставит ложный диагноз. Однако при этом не происходит нарушения пищеварения. Болевые ощущения могут отдавать в бедро. У женщин усиливается дискомфорт во время менструаций, а мужчины могут страдать нарушениями эрекции.
Защемление поясничного нерва нередко сопровождается онемением в конечностях. Постепенно развивается слабость в мышцах. Защемляться может не один сегмент, особенно это характерно для серьезных травм. При этом болевые ощущения становятся нестерпимыми. Характер проявлений может варьироваться. Ощущается жжение, прострел и покалывание. Боль бывает приступообразной или постоянной.
Защемить нерв может деформированный диск в результате аутоиммунных нарушений. При этом симптоматика прогрессирует. Спина болит сильнее после физической нагрузки. Причинный позвонок может реагировать даже при легком надавливании.

Защемление нерва в позвоночнике имеет несколько признаков. Главным признаком, свидетельствующим о проблеме, является формирование сильной боли в месте поражения. В медицинской практике рассматриваются следующие симптомы защемления нерва в спине:
- сопровождается напряжением шейных мышц;
- при поражении чувственного нерва болевое ощущение имеет различную степень интенсивности – бывает: жгучей, колющей, режущей, стреляющей, постоянной и приступообразной;
- симптомы участвуют в формировании межреберной невралгии, для диагностики которой, стоит пройти медицинское обследование;
- при защемлении седалищного нерва пациенты часто страдают от болей, локализующихся в нижней части спины, при этом они отдают: в бедра, ягодицы, ноги, включая пятки;
- признаки защемления лучевого нерва заключаются в отсутствие возможности нормально двигать руками и кистями, симптоматика зависит от места пережатия;
- компрессия с нарушением чувствительности пальцев и кистей на верхних конечностях, при этом страдает система кровообращения, боли идут в мизинцы;
- в месте компрессии возникает отечность, краснота и болезненность;
- мышечные судороги.
Позвоночник – не только часть скелета человека, но и своеобразный канал, через который проходит спинной мозг. Он имеет свои ответвления – корешки, которые выходят через межпозвоночные каналы. Защемление нерва в позвоночнике – это сдавливание корешка спинного мозга позвонком или мышцами.
Симптоматика заболевания характерная. При сдавливании нервного корешка всегда возникает острая и резкая боль, настолько сильная, что человек не может изменить положение тела, и ему срочно требуется обезболивание.
Если же спина болит постоянно, но ощущения колющие или режущие, а прием противовоспалительных препаратов не помогает, это свидетельствует об опухолевом процессе – нервный корешок сдавливается новообразованием.
Основными причинами ущемления являются:
- остеохондроз – нервный корешок сдавливается из-за дегенеративных процессов в позвонке и отека в мягких тканях, возникшего из-за воспаления;
- грыжи – вышедший за пределы позвонка хрящ сдавливает нерв;
- спондилез – ущемление происходит из-за костных выростов около межпозвоночного канала;
- смещение позвонков – из-за этого нерв зажимается в канале позвоночника;
- мышечный спазм;
- беременность.
В зависимости от локализации ущемления болевые ощущения возникают в разных частях тела. От этого же зависят и сопутствующие симптомы.
Поясница и крестец
Чаще всего защемление нерва в пояснице проявляется острым приступом боли – это явление называют люмбаго. Реже возникает не такая интенсивная, ноющая, постоянная болезненность со стороны повреждения нервного корешка. Она отдает в бедро или ногу, в конечности возникает чувство тяжести, онемения. Такие случаи медики называют ишиасом.
При компрессии нерва в этом отделе болит шея, возникают неприятные ощущения в плече, под лопаткой и в предплечье. При движениях шеей неприятные ощущения усиливаются. Часто возникает и головная боль, нарушается давление, ухудшается зрение и слух – эти проявления свидетельствуют об ухудшении мозгового кровообращения.
Грудной отдел
https://www.youtube.com/watch?v=RxyiLFLXde0
Защемление нерва в позвоночнике между лопаток (в грудинном отделе) происходит реже, так как эта часть позвоночника менее подвижна и реже испытывает большие нагрузки. При такой патологии появляется выраженная болезненность в груди. Межреберная невралгия схожа по типу, поэтому при диагностике важно точно определить причину боли для правильного лечения. Иногда боль может появиться в области сердца или желудка – в таких случаях тоже важна дифференциальная диагностика.
При беременности
Во время вынашивания ребенка нагрузка на позвоночник увеличивается прямо пропорционально росту плода. Кроме того, из-за изменений гормонального фона связки и суставы в тазовой области расслабляются – это хорошо для родов, но плохо для здоровья будущей матери во время беременности. Два этих фактора способствуют защемлению нерва в области его выхода из позвоночника, то есть, в поясничном или крестцовом отделе.
При защемлении нерва в пояснице симптомы характеризуются сильными и постоянными болями. Их сила и регулярность может варьировать от причины, которая вызвали защемление, а также от того, какой нерв был зажат. Если ущемился вегетативный нерв, то возникают сбои в работе внутренних органов. В этом случае боль появляется в области желудка или кишечника, которая может отдавать в сердце.
Кроме болевого синдрома также наблюдается:
- онемение нижних конечностей;
- чувство жжения в области поясницы;
- повреждение и нарушение функции определенной группы мышц;
- нарушение походки;
- нарастание болевых ощущений во время движения, чихания, кашля или смеха;
- нарушение подвижности;
- чувство слабости в мышцах нижних конечностей.
Резкая боль при защемлении в пояснице может длиться как несколько минут, так и несколько дней, а то и недель. В то же время она может также резко исчезнуть, как и возникнуть. После острой стадии симптомы защемления напоминают о себе чувством легкого онемения конечностей, или незначительными болями в виде покалываний в поясничной области.
Однако необходимо выявить причину, вызвавшую защемление, и устранить ее. Иначе проблема останется, и будет постоянно напоминать о себе регулярными рецидивами. Кроме того, каждое последующее обострение будет интенсивней и серьезней. Поэтому не стоит просто ждать угасания болей, а выявить причину защемления и оказать адекватное лечение.
Если долгое время не принимать во внимание симптомы защемления нерва, то они непременно приведут к серьезным осложнениям, таким как: воспаление спинного нерва. Так как мышцы постоянно спазмируются, то нарушается питание нервов и тканей, которые их окружают.
При защемлении в пояснице наблюдаются разнообразные болевые ощущения, поэтому в зависимости от их локализации выделяют следующие состояния:
- ишалгия, при которой наблюдается боль в крестцеобразной области, отдающие в заднюю поверхность ноги и ягодицу;
- люмбагия — боль локализуется в пояснице и спине;
- люмбоишалгия с болями в поясничной области, распространяющимися на заднюю поверхность ноги;
- цервикалгия с болезненными ощущениями, отдающими в руку и шейный отдел позвоночника.
Наиболее значимым симптомом при защемлении нерва в пояснице являются боль в пояснице, сочетающаяся с односторонней болью в ноге. При этом, как правило, боль в пояснице выражена слабее. Пациенты часто описывают такую боль как ноющую, по сравнению с острой болью в ноге. Кроме того, защемление нерва в поясничном отделе позвоночника может сопровождаться онемением, покалыванием и мышечной слабостью по всей ноге , включая стопу и пальцы стопы. Боль чаще всего ощущается в области под коленом. Болевые ощущения усиливаются при кашле, чихании, в положении сидя или стоя.
 Почему может болеть поясница у женщин?
Почему может болеть поясница у женщин?- жжение в области поясницы;
- боль, иррадиирущая в прямую кишку и нижние конечности;
- онемение и покалывание в нижней части тела;
- мышечный спазм, который хорошо ощущается при пальпации;
- судороги нижних конечностей;
- отечность в месте локализации патогенеза;
- потеря чувствительности конечностей.
При серьезном поражении у больного появляются диспепсические расстройства желудка, нарушение в работе органов мочеполовой системы. Эти процессы сопровождаются болью мочевого пузыря и желудка, воспалительными процессами в прямой кишке и нарушением сексуальной функции. Подробнее о защемлении нерва в спине можно прочитать в этой статье.

Усиление болевого синдрома наблюдается ближе к вечеру, после тяжелых физических работ и активных движений
Боль отдает в ногу и онемение
Так как защемление нерва в пояснице или крестце, шее или грудном отделе часто сопровождается сильной болью, первоочередной задачей для врача и пациента является уменьшение ее интенсивности. Этого можно добиться, освободив нервный корешок путем выпрямления позвоночника и расслабления мышц.
Если это невозможно из-за сильной боли, рекомендуется сухое тепло на область поражения (укутывание теплым платком или одеялом, электрогрелка). Удачной позой, особенно для беременных, считается коленно-локтевое положение – так максимально разгружается позвоночник и расслабляются мышцы спины.
Лечить защемление в домашних условиях с помощью медицинских препаратов можно только в том случае, если достоверно известна их хорошая переносимость и нет противопоказаний к приему таблеток. Помогают специальные обезболивающие пластыри и мази, но их действие не моментальное.
Чаще встречается первый вариант – ишиас. Он возникает по причине защемления седалищного нерва, и в переводе с греческого слово означает «седалище, таз, бедро». Этот нерв отвечает за двигательную активность нижних конечностей. Поэтому при его защемлении возникает резкая боль, которая отдает в ногу, под коленную чашечку, и в отдельных случаях опускается ниже – до самой стопы. Обычно боль сопровождается онемением или покалыванием. В ряде случаев онемение достигает такой силы, что человек почти не чувствует ногу.
На медицинском языке проблема звучит как «корешковая компрессия последних поясничных нервов или первого крестцового нерва». Когда это происходит, люди часто думают, что их постиг радикулит. Но ишиас — самостоятельное заболевание, которое при определенных условиях, действительно, может перерасти в хронический радикулит.
В отличие от острой формы, болезнь может проявиться не сразу, а нарастать постепенно. Какое-то время могут беспокоить неприятные ощущения в поясничном отделе. Боль отзывается внизу живота и в промежности, усиливается при поднятии тяжестей. С утра может чувствоваться тяжесть в ногах, они становятся непослушными.
Считается, что мужчин эта напасть поражает в большей степени, чем женщин, но в действительности в группу риска попадают все. С возрастом вероятность заработать ишиас возрастает, поскольку снижается двигательная активность, замедляется обмен веществ и накапливаются сопутствующие проблемы.
Причины защемления нерва в поясничной области
Очевиден тот факт, что само по себе защемление нерва в области поясницы никогда не возникает. Всегда существую объективные факторы, которые приводят к такому защемлению. Поэтому можно выделить основные из них, вызывающие компрессию нерва:
- интенсивные физически нагрузки, связанные с профессиональной деятельностью;
- ношение тяжестей, иногда бывает так, что человек, поднявший что-то тяжелое, почувствовал острую боль в пояснице, которая не позволяет даже выпрямиться;
- смещение позвонков в поясничном отделе;
- травма позвоночника;
- опухоли;
- переохлаждение;
- остеохондроз, приводящий к сокращению межпозвоночного расстояния;
- беременность и роды;
- лишний вес;
- сколиоз позвоночника;
- недостаток питания, витаминов и минералов;
- неудобная кровать, излишне мягкая;
- из-за костных разрастаний по краям позвоночника (остеофиты), возникающие в результате спондилеза;
- грыжа межпозвоночных дисков;
- инфекционные заболевания;
- сидячая работа, недостаток двигательной активности.
Однако нужно отметить, что самой распространенной причиной, приводящей к защемлению нерва в пояснице, являются анатомические повреждения органа, появившиеся в результате травмы, нетипичного строения суставов или заболевания. Такие повреждения называются дегенеративные. Это достаточно серьезная проблема, которая требует адекватной медицинской помощи.
Еще одна из причин вызывающая защемление нервных окончаний в поясничной области — возрастные изменения. В данном случае речь идет не только о защемлении нервов, но и о других возрастных заболеваниях: остеопорозе, артрозе и остеохондрозе. Этот факт в значительной мере усугубляет лечение защемления нерва.
При беременности
Ишиас при беременности встречается нередко. Чаще всего она настигает женщин в самом трудном третьем триместре, когда и так тяжело передвигаться. В последние недели развития ребенок быстро прибавляет в весе, и центр тяжести может резко сместиться. Нагрузка на поясничный отдел может вызвать защемление. При беременности такое переносится очень болезненно, а прием медикаментов ограничен.
Резкая боль в пояснице у беременных может быть не связана с защемлением нерва. Похожие симптомы характерны для проблем с почками. Организм беременных испытывает перестройку многих функций. Поэтому нельзя угадывать диагноз и заниматься самолечением. При первых же болях в пояснице как можно быстрее нужно показаться врачу.
Первым делом нужно обеспечить покой пояснице, расположившись на жесткой поверхности. Если потребуется, врач пропишет специальные лекарства. Лечебная физкультура при беременности тоже не противопоказана.
Диагностика
Диагностика причины защемления нерва в поясничном отделе позвоночника начинается с консультации врача-невролога. На консультации врач задает пациенту вопросы о его состоянии, а также собирает анамнестические сведения. Кроме того, врач проводит медицинский осмотр, на котором он может проверить пациента на наличие мышечной слабости, онемения, наличие и выраженность рефлексов. После консультации доктор может назначить пациенту прохождение одного или нескольких исследований. К таким исследованиям относят:
- анализы крови. Анализы крови проводятся в том случае, если врач подозревает воспаление или инфекцию;
- магнитно-резонансная томография (МРТ). МРТ используется для того, чтобы получить детальные снимки поясничного отдела позвоночника. Врачу нужны эти снимки для того, чтобы определить наличие проблем и изменений в позвонках, нервах и межпозвонковых дисков. При проведении МРТ необходимо лежать неподвижно. Для создания снимков аппарат МРТ использует мощное магнитное поле, поэтому перед исследованием необходимо снять все металлические украшения. Сообщите врачу, если у Вас в теле есть металлические импланты или аппараты (например, кардиостимулятор);
- рентгенография. Рентгенография может указать на проблемы с позвонками (например, наличие остеофитов или следы инфекции). Для выявления причины защемления нерва в пояснице это исследование мало информативно, но его до сих пор иногда назначают;
- электромиография (ЭМГ). ЭМГ измеряет электрическую активность мышц в состоянии покоя и при движении;
- компьютерная томография (КТ). При КТ используется специальный рентгенографический аппарат и компьютер для создания снимков поясничного отдела позвоночника. КТ можно использовать для выявления проблем с костями, межпозвонковыми дисками и нервами. Обычно КТ назначается в том случае, когда проведение МРТ затруднено или невозможно по каким-то причинам.
Вышеназванные симптомы могут лишь косвенно свидетельствовать о наличии заболевания. Чтобы узнать точную причину, вызвавшую защемление и боли, необходимо провести разнообразные диагностические мероприятия. В первую очередь назначают рентгенографические исследования позвоночного столба. Дополнительной диагностикой может служить компьютерная и магнитно-резонансная томография (КТ и МРТ), а также особый вид рентгенографии с использованием контрастного вещества (миелография). Эти исследования позволяют поставить точный диагноз и назначить адекватное лечение.
Указанная симптоматика свидетельствует об имеющейся патологии спины, но не о защемлении корешкового нерва, поэтому специалист прибегает к дополнительным мерам диагностики. Они позволяют выявить местоположение патогенеза и степень поражения. Для этого лечащий врач назначает одну из инструментальных диагностик:
- УЗИ (ультразвуковое исследование);
- МРТ (магнитно-резонансную томографию);
- КТ (компьютерную томографию) или рентгенографию.
Для детализации изображения больному вводят контрастное вещество – препарат, который усиливает видимость очагов воспаления. Процедура проводится на пустой желудок. Во время сканирования необходимо соблюдать тишину и неподвижность, поэтому дети могут не допускаться к процедуре.
Главным противопоказанием к применению контрастного вещества является беременность, период лактации и детский возраст. Контрастное вещество плохо переносится людьми с почечной или печеночной недостаточностью.
Адекватное лечение защемленного нерва в пояснице, возможно, лишь при условии правильно установленного диагноза. Перед тем как лечить ущемление поясничного нерва, специалист проведет определенные диагностические мероприятия по выявлению причинно-следственной связи, отчего зажимается нерв в пояснично-крестцовом отделе позвоночника, и назначит, соответствующее терапевтическое и/или физиотерапевтическое лечение. Рассмотрим наиболее часто встречающиеся неврологические состояния ущемленного нерва, их признаки, симптомы и лечение.
Первопричиной неврологического защемления нервных корешков является полифакториальное заболевание позвоночно-двигательных сегментов пояснично-крестцового отдела – остеохондроз. Болезнь проявляется после разбалансировки анатомической целостности в межпозвоночных дисках поясничного пояса, нарушающая опорно-двигательную активность на этом участке позвоночного корсета, что особо опасно при беременности.
Сложные метаболические и биохимические процессы в пульпозном ядре позвонкового тела разрыхляют, и в конечном итоге, разрушают фиброзное кольцо, провоцируя межпозвоночную грыжу пояснично-крестцового отдела. Межпозвоночные диски оказывают компрессионное давление на нервные окончания, обеспечивая человеку боли различной интенсивности. Решить проблему помогут консервативные, либо радикальные меры медицинского воздействия. Эффективное терапевтическое лечение:
- Лекарственные препараты противовоспалительной нестероидной активности.
- Методы физиотерапевтического лечения.
- Восстановительная реабилитация.
Эффективно лечить поясничный остеохондроз в домашних условиях народными средствами, возможно, лишь на начальной стадии заболевания. Как правило, на этом этапе, защемления поясничного нерва ещё не происходит, однако, лечебная профилактика, в этом случае, не повредит.
Рецепт № 1. Домашнее средство на основе жгучего красного перца. Измельченные овощные стручки (1–2 шт.) заливаются 100 мл спиртосодержащей жидкости и 1 столовой ложке подсолнечного масла. Настаивается целебный продукт в течение 14–15 дней, после чего лекарственный состав готов к применению. Домашнее средство лечения прикладывается на ночь.
Рецепт № 2. Настойка из хрена. Продукт измельчается до кашеобразного состояния и заливается 50 мл спирта. После 12–14 дней выдержки в сухом и темном месте, лекарство можно применять по назначению.
Рецепт № 3. Берется в равных долях спирт, мёд, очищенный керосин и сливочное масло. Вся целебная смесь перемешивается, и после 2–3 дней настаивания, используется как компресс в очаговой зоне поражения поясничного отдела.
Рецепт № 4. Очень эффективно помогает от поясничного остеохондроза древесные опилки. На 500 мл воды берется три горстки древесного сырья. Лечебная смесь доводится до кипения, и в течение 1–1,5 часа запаривается. Лекарство используется как домашний компресс при остеохондрозе. После недели ежедневных процедур, пациент освобождается от назойливых болевых приступов остеохондроза.
Рецепт № 5. Клубень картофеля растирается и перемешивается с 50 мл спирта. Весь состав прикладывается к больному месту поясницы.
В случае аллергической чувствительности пациента на те, или иные природные компоненты, рекомендованные рецепты народной медицины могут нанести вред здоровью.
- Важно! Перед лечением домашней терапией, следует посоветоваться с врачом.
Спинальный неврит

Нередко неврологические причины, симптомы и лечение ущемлённого спинномозгового корешка в пояснице, связано с полирадикулоневритом или радикулопатией, определяемой в народе, как радикулит. Заболевание характеризует острое защемление нерва в поясничном отделе, при котором нарушается чувствительность поясничного пояса, и возникает двигательное расстройство опорной системы позвоночника.
Радикулит имеет острую болевую симптоматику, которая со временем, переходит в хроническую форму неврологической болезни, так как периодическое обострение при начальной фазе легко убирают при помощи различных фармакологических комбинаций и средств лечения домашней медицины. Однако до конца не излеченный радикулит будет периодически беспокоить человека, принося ему боль и страдание. Для эффективного излечения спинального неврита, необходим целый комплекс терапевтического воздействия:
- медикаментозное лечение (новокаиновые блокады и т. д.);
- вытяжение позвоночника;
- физиопроцедуры (иглоукалывание, электрофорез и пр.);
- специальная лечебная гимнастика и массаж;
- санаторно-курортное лечение.
Если защемило нерв в пояснице по причине радикулита, то возможна лечебно-профилактическая терапия в домашних условиях, предусматривающая согревающие компрессы на пораженные участки поясничного отдела, различные растирки домашними мазями, обезболивание лекарственными препаратами и инъекциями.
Рецепты домашней медицины:
- Чесночные примочки. Лекарство готовится следующим образом. На 200 мл спирта берется 3 очищенных и измельченных головки чеснока. Вся целебная масса перемешивается и настаивается в течение одних суток. Домашнее лекарственное средство прикладывается на ночь к пояснице. Как правило, наутро пациент чувствует значительное улучшение своего состояния. Для закрепления лечебного эффекта, следует повторить процедуру лечения 2–3 раза.
- Болевая симптоматика при радикулите постепенно утихнет, если пролечить поясницу настойкой из лопуха. Натертый корень сухого растения заливается 100 мл медицинского спирта, и настаивается в течение 14 дней. После приготовления домашнего лекарства, настойкой лопуха лечится защемление нерва при радикулите. После 5-7-дневного приёма, пациент чувствует прилив бодрости, не ощущая прежние болевые симптомы.
- Лечение солью. Для приготовления лекарственного средства подойдёт как морская, так и обычная, поваренная соль. Продукт нагревается на сковороде, высыпается в мешок, доводится до температуры комфорта, и прикладывается к пояснице. Такое лечебное действие лучше проводить перед сном.
- Очень эффективны лечебные вакуумные банки от радикулита.
- Обеспечить комфортное состояние пояснице при защемлении нерва, поможет апитерапия, то есть лечение пчёлами.
Следует отметить, что домашние средства лечения необходимо готовить заранее, когда человек знает свою неврологическую проблему.
Крестцовое сплетение имеет множество нервных образований, из них самым толстым нервным окончанием является седалищный нерв, воспаление которого определяют, как ишиас. Болевая симптоматика распространяется по всему ходу нервного волокна, и иррадиирует:
- в ягодицу;
- в наружную поверхность бедра;
- в голень;
- в нижнюю конечность.
Защемление нервного ответвления вызывает ощущение холода и онемения в ногах, ползания мурашек по коже, жжение или покалывание в очаге поражения.
Лечение в домашних условиях

Народные способы облегчения симптомов существуют, но использовать их нужно в качестве дополнений к основному лечению, если одобрит врач.
- Лавровая настойка. Две-три столовых ложки мятых лавровых листьев залить 200 г спирта или водки. Пусть настоится 2-3 дня. Втирать в больное место.
- Медово-мучной компресс. Смешать 100 г мёда и столько же муки. Лепёшку приложить к больному месту и зафиксировать, можно укутаться и оставить на всю ночь;
- Лечебные ванны с морской солью или отварами (подойдут кора дуба, каштан и корни аира). Ванна должна быть не горячей, а теплой, и лежать, пока комфортно;
- Больное место можно растирать пихтовым маслом, натуральной мятой или настойкой валерианы.
В острой стадии заболевания нельзя делать массажи и накладывать согревающие компрессы. Возможно, на короткое время боль отступит, но сильное тепло усилит воспалительный процесс. Наоборот, в данной ситуации поможет холод: ледяные компрессы, грелки со льдом или охлажденное полотенце.
После устранения неприятного болевого ощущения и выявления базовой причины процесса можно заниматься осуществлением лечения. Делается это на дому и предполагает изменение стиля жизни. Ведь львиная доля проблем со спиной, в частности:
- ущемление срамного нерва;
- защемление лучевого нерва;
- изменение состояния позвоночной артерии, не проходят раз и навсегда.
Поэтому немаловажную роль играет терапия поддерживающего характера, чтобы добиться полноценной ремиссии.
Упражнения
Упражнения при защемлении нерва являются эффективными и незаменимыми. При этом необязательно принимать на себя колоссальные физические нагрузки, достаточно выполнения обыкновенной зарядки по утрам. Это позволит повысить ваш жизненный тонус, улучшить состояние кровообращения, доставить мышцам большее количество необходимых питательных элементов.
Занятия спортом и прогулки позволят создать крепкое здоровье. Это может быть плавание, скандинавская ходьба, бег трусцой. Все это позволит дать свободу сухожилиям и суставам от чрезмерных нагрузок, а также укрепить общее здоровье. Если при проблемах позвоночной артерии и межпозвоночного пространства отсутствует должный уровень нагрузок, тогда период восстановления будет длительным и утомительным.
Осанка
Соблюдение правильной осанки – ключевой залог успеха, особенно если вам довелось пережить защемление спинного нерва. Важно соблюдать ее не только в процессе прогулок и пробежек, но и даже в сидячем положении, чтобы освободить зону поражения от ненужного высокого давления.
Правильное питание при защемлении позвоночника – основа основ при лечении любой патологии, включая эту. Часто болезнь настигает человека в ходе недостатка кальция в организме или нехватки прочих веществ. Нужно кушать как можно больше овощей и зелени, а также потреблять в пищу много свежих фруктов. Немаловажную роль играет сокращение количества кислот.
Какой врач лечит
Если возник болевой синдром, а также проявились прочие неприятные признаки заболевания, важно их устранить и сделать это своевременно. Чтобы вылечить защемление нерва, нужно применить комплекс правил и рекомендаций.
- Обеспечить полный покой. Не нагружать область, которая подвержена болезни. Важно, чтобы больной человек не поднимал тяжести и как можно чаще находился в лежачем положении. Восстановление позвоночника происходит во сне.
- Наложение повязки. Вылечить защемленный нерв можно с помощью специальной лечебной повязки, пропитанной содержимым народного состава. А также помогут термические компрессы холодного или горячего типа. Призванные улучшить кровяную циркуляцию. Продолжительность одного сеанса не должна превышать 15 минут, что позволит снять воспаление и нормализовать кровоток.
- Горячие ванны. Если защемило нерв в спине, стоит обратить внимание на этот способ, который поможет мышцам расслабиться, а кровотоку – прийти в норму. Для улучшения результата стоит добавлять в воду отвары лекарственных трав – зверобоя, ромашки, тысячелистника, календулы.
- Массаж при защемлении нерва – наиболее эффективный способ борьбы с патологией. Важно, чтобы это мероприятие выполнялось специалистом. Если нет возможности делать массаж самостоятельно или посетить массажиста, как вариант вызвать на дом. После прохождения курса мышцы станут расслабленными, напряжение исчезнет, и болевой синдром уменьшится. Массаж делают не только на месте поражения, но и в области других телесных участков.

Вот мы и рассмотрели, как лечить защемление в домашних условиях, и какие мероприятия относятся к первой помощи. Важно также отметить, что при терапии необходимо потреблять достаточное количество жидкости, которая выводит токсины и ускоряет процесс.
Таблетки
На практике часто используются специальные таблетки от защемления нерва и прочие лекарства. Чаще всего специалист назначает болеутоляющие препараты, которые можно принимать без рецептуры специалиста. Используются нестероидные противовоспалительные вещества, которые способствуют эффективному осуществлению борьбы с отечностью.
Уколы при защемлении являются довольно действенными и эффективными при их рациональном использовании. Если болезнь будет своевременно обнаружена, достаточно будет применения комплексного лечения, которое включает в себя таблетки, мази, массаж. Если произошло защемление нерва спины, то уколы применять рекомендуется только в крайних случаях.
Наиболее эффективные растворы для инъекций, предлагаемые в продаже:
- Мовалис.
- Кетонал.
- Диклофенак.
- Лидокаин.
- Новокаин.
Перед использованием этих составов необходимо обязательно пройти консультацию у лечащего специалиста.
Мазь при защемлении может стать палочкой-выручалочкой, поскольку она имеет множество положительных сторон. Местное воздействие позволяет избежать негативного эффекта на весь организм, а удобство применения сокращает длительность процесса лечения до минимума. Для терапии применяются мази нестероидного состава, обладающие согревающим, обезболивающим и противовоспалительным действием. Традиционно при защемлении нерва в спине назначают следующие виды лекарств:
- Финалгон – способствует снятию болевого ощущения.
- Випросал – оказывает разогревающее и обезболивающее действие.
- Беталгон – сокращает показатель боли и улучшает кровообращение.
- Флексен – снимает воспалительный процесс.
- Вирапин, Кармолис – обезболивают и борются с воспалением.
Подобная терапия защемления нерва в позвоночнике может быть осуществлена и дома, однако, назначать подходящие составы может исключительно лечащий специалист.
Изучая вопрос о том, как лечить защемление, стоит отметить, что народная медицина накопила немало действенных средств терапии.
- Применение лекарственных сборов. Они вобрали в себя все силы растительных витаминов и прочих веществ, поэтому помогают нейтрализовать боль позвоночной артерии и улучшить общее состояние. Есть множество рецептов. Наиболее распространенным является сбор из тимьяна и шиповника (они смешиваются в пропорции 1:1). Болеутоляющими и успокоительными свойствами славятся травы душица, ежевика. В медицинской практике используются семена укропа, пустырник, тмин, валериана, мелисса. Они могут комбинироваться как угодно и употребляют каждый день внутрь.
- Настой – еще одна лекарственная форма, помогающая в случае необходимости обезболивания. Для их приготовления также используются различные растения. Помогает коровяк, предполагающий использование 50 г. цветков, заливаемых 1 тыс. мл водки. После двухнедельного приготовления настой используется наружно для втирания в больные участки. По такому же принципу готовятся настойки из полыни, брусничных листьев, бузины, сельдерея, пижмы. Многих интересует вопрос, можно ли греть пораженный участок. Ответ положительный, если делать это после консультации со специалистом.
- Можно самостоятельно приготовить целебную мазь, которая поможет справиться с болью и прочими проявлениями заболевания. Первый рецепт предполагает использование можжевельника и лаврового листа (1 к 6), которые после растирания с 12-ю долями сливочного масла могут использоваться как целебный крем. Можно приготовить снадобье на базе свиного жира, соединенного с хмельными шишками в растертом виде. Готовое средство необходимо втирать в защемленное место до полного исчезновения болевых ощущений.
При защемлении нерва в пояснице лечение основывается на правильной диагностике причины, вызвавшей данную проблему. Если причина болезненного состояния выявлена, то пациенту прежде всего назначают постельный режим.
В качестве медикаментозных средств выступают:
- нестероидные противовоспалительные препараты (вольтарен и ибупрофен), которые снимают боль и воспаление в пояснице;
- новокаиновые блокады, которые оказывают обезболивающий эффект тех мест, где выходят нервные ответвления;
- мази, кремы и гели для наружного применения, в качестве таковых выступают (Финалгон, Капсикам, Нурофен, Диклофенак, Фастум-гель);
- противовоспалительные свечи для ректального использования;
- специальная диета, которая исключает копченные, соленые, острые блюда, а в острый период нельзя употреблять алкоголь, наваристые мясные бульоны;
- массаж, который снимает напряжение мышц в области поясницы;
- лечебная гимнастика, специальные упражнения помогут избавиться от спазмирования мышц и напряжения в связках;
- рефлексотерапия;
- водные процедуры;
- физиотерапевтические методы;
- санитарно — курортное лечение.
Если консервативное лечение не приносит должного облегчения, то назначают оперативное лечение. После затухания острой фазы, врачи назначают вспомогательную терапию (массаж, лечебную физкультуру, водные процедуры). Как медикаментозное лечение, так и вспомогательное направлено на уменьшение отека, улучшение кровоснабжения, купирование болевого синдрома.
Как только «прихватило», нужно отправиться к участковому терапевту или, если есть такая возможность — напрямую к врачу-неврологу. Если в районной поликлинике принимают строго по записи, записаться следует к тому врачу, на кого есть свободный талон в самое ближайшее время. Невропатолог тоже подойдет.
Идеальный вариант – мануальный терапевт, который сочетает в своей квалификации опыт и терапевта, и невролога. Мануальный терапевт поможет снять отек и восстановит движение между позвонками, улучшая кровообращение специальными приемами. Его задача — расфиксировать больное место. Но не всякий мануал является тем, за кого себя выдает.
Если врач ничего не спрашивает, не выясняет подробностей, а сразу назначает процедуры, от такого доктора лучше держаться подальше. Настоящий врач обязательно потребует результаты рентгена или томографии, а при их отсутствии назначит эти исследования.
Уколы
Часто используют инъекции витаминов группы В, которые нормализуют работу нервов и усиливают обмен веществ. Также используют препараты: «Нейробин», «Комбилипен», «Триграмма». Курс лечения назначает врач. Нестероидные препараты в инъекциях снижают воспалительный процесс. Минус таких уколов – риск возникновения побочных эффектов.
Упражнения при защемлении нерва в пояснице
В борьбе с защемлением нерва хорошо подходят такие упражнения как приседания, наклоны, отжимания, работа ногами. Упражнения помогают как при болях, с целью их ослабить, так и в период выздоровления, а также в качестве профилактики, но не в фазе обострения.
- Из положения «упор на согнутых коленях и выпрямленных руках» податься назад и медленно опускать ягодицы на пятки, затем податься вперед до полного выпрямления ног, и немного прогнуться в пояснице, подняв голову кверху. До 12 повторов.
- Из того же положения делать мини-махи голенями из стороны в сторону, имитируя своеобразные «вихляния». Носки ступней опущены вниз, но не касаются пола. Осью вращения и основной опорой в этом упражнении выступают сомкнутые колени. Поясница, таким образом, приводится в движение. Можно повторить до 15 раз в обе стороны.
- Из того же положения плавные опускания таза поочередно то на правую, то на левую сторону. Колени не отрываются, стопы лежат на полу. Стараться прикоснуться бедром к полу, но при возникновении болевых ощущений сильно не опускаться. До 15 раз в обе стороны.
- Упражнение «кошечка»: поочередно то прогнуться в пояснице, задирая подбородок вверх, то выгнуть спину, опуская голову.
- Лежа на полу на спине, опускать согнутые колени то вправо, то влево. Стопы остаются на месте, но немного отрываются от пола в момент полного опускания коленей.
- Из положения лежа на полу, поочередно подтягивать колени к груди, обхватывая их руками и придерживая у груди пару секунд. Повторить 15-20 раз. Затем около 5-6 раз подтянуть обе согнутые ноги вместе.
- Отжимания от пола. От колен (щадящий вариант) или стандартные.
Как видно, в каждом упражнении задействована поясничная зона позвоночника. Поэтому полезны любые занятия, которые усиливают двигательную активность этой части тела.
Консервативное лечение предполагает прием медикаментов: обезболивающих и противовоспалительных препаратов. Однако не стоит ограничиваться только ими. Если во время лечения выполнять несложные упражнения для растяжки мышц, то боль и воспаление пройдут в скором времени.

Упражнения для растяжки могут быть весьма эффективными, поскольку помогают ускорить выздоровление и облегчить состояние больного. Не стоит делать упражнения с усилием, они должны оказывать минимальную нагрузку на больную область.
Итак, для скорейшего выздоровления следует проводить следующий комплекс упражнений:
- Лечь на ровную поверхность и согнуть больную ногу (где ощущается боль). Осторожно подтянуть ее к плечу. Удержать ногу в этом положении в течение 30 секунд. Далее разогнуть ногу и отдохнуть. Затем поднять и задержать другую ногу, а после — одновременно обе ноги. Повторить упражнение еще 2 раза.
- Лежа на спине согнуть ноги в коленях и осторожно подтянуть к груди, не отрывая ягодицы от пола.
- Лежа на полу скрестить ноги (положить одну на другую), обхватить руками здоровую ногу и подтянуться. В таком положении следует удерживать ноги в течение 30 секунд, затем опустить их и вернуться в исходное положение. Упражнение повторить еще 2 раза.
- Лечь на спину, руки подложить под ягодицы. Проделать ногами движение, имитирующее езду на велосипеде.
- Лечь на спину и развести руки в стороны, ноги согнуть в коленях. Осторожно отводить ноги в сторону, но не отпускать вниз. Задержаться в таком положении несколько секунд.
- Лежа на боку, согнуть ноги в коленях, затем подтянуть к себе, свернувшись в колечко, затем вернуться в исходное положение.
- Лежа на спине, поднять ноги и упереть их в стенку. Придвинуться к стенке настолько близко, чтобы ягодицы можно было плотно к ней прижать. В таком положении надо пробыть 5−10 минут.
- Ноги немного расставлены в стороны, руки опущены ниже талии. Следует совершать круговые движения бедрами то в одну, то в другую сторону.
- В таком же положении (расставленные в стороны ноги) поднять одну руку и наклонить корпус в противоположную сторону. Другими словами, если поднять правую руку, то наклоны надо совершать влево. Упражнение выполнять осторожно, стараясь опускаться как можно ниже.
- Взять стул, держась за него расставить ноги для устойчивости. В таком положении делать полуприседания.
- Поднять одну ногу на сидение стула. В таком положении стараться присесть. Опускаться вниз надо плавно, как можно ниже. На несколько секунд задержаться внизу. Повторить другой ногой.
- Сесть на пятки, осторожно наклониться вперед, касаясь руками пола. Задержаться в таком положении несколько секунд.
- Исходное положение такое же, но руки следует разводить по сторонам параллельно полу. Аккуратно сцепить руки за спиной, или попытаться это сделать на максимально близкое расстояние.
- Сидя на полу, сцепить руки на затылке, а ноги вытянуть. Осторожно и очень медленно лечь на спину. Развести ноги по сторонам и максимально их поднять. Остаться в таком положении в течение нескольких секунд. Опустить ноги вниз и постараться встать через бок. Не стоит отрывать резко тело от пола.
- Сидя на полу, выпрямить ноги, а руки согнуть в коленях. При помощи рук и туловища, надо походить на ягодицах: вперед и назад.
- Сидя на стуле, руки положить за голову, а ноги скрестить. В таком положении надо поворачиваться вправо и влево. Поменяв ноги, упражнение повторить еще раз.
- Встать на колени, сделать упор на руки, которые согнуты в локтях. По очереди выгибать и прогибать спину.
- Сидя на коленях, наклониться вперед и прикоснуться лбом к полу (по мере возможностей). В то же время руки вытянуть вперед или протянуть их вдоль корпуса. Задержаться в таком положении несколько секунд.
Не стоит забывать, что лечебную гимнастику выполняют только в стадии ремиссии после обследования и лечения. В период острой боли строго запрещается проводить какие-либо физические упражнения. Начинать гимнастику надо осторожно и медленно, постепенно увеличивая нагрузку. Не стоит интенсивно и резко выполнять упражнения, можно спровоцировать приступ острой боли.
Физические упражнения, выполненные аккуратно и правильно являются эффективным методом в борьбе с компрессией нервов в поясничном отделе. Упражнения стимулируют кровообращение, устраняют застойные процессы в мышцах, способствуя тем самым выздоровлению.
Таблетки
Лучше всего применять нестероидные противовоспалительные препараты. Это может быть уже упомянутый «Ибупрофен» (в виде капсул «Нурофен» и под другими названиями), «Индометацин», «Вольтарен» и некоторые другие. Снять острую боль помогут «Диклофенак», «Кетопрофен», «Диклоберл», «Мовалис». Они ослабляют воспаление, снижают температуру и боль, но не выступают методом лечения. Хотя необходимы на первой стадии решения проблемы. При мышечных спазмах помогает препарат «Мидокалм».
Таблетки понадобятся в любом случае, хотя бы для того, чтобы снизить острую боль и иметь возможность дойти до врача. Придется принять хорошую дозу. Если нет противовоспалительных таблеток, можно принять любое обезболивающее, имеющееся под рукой (анальгин, баралгин, пенталгин и др.). Отлично справится с этой задачей и обычный аспирин.
Что делать в первую очередь
Первым делом необходимо расслабиться: нащупать самое комфортное положение тела. Затем нужно принять обезболивающее средство или нестероидные противовоспалительные препараты, основные из которых были перечислены выше.
Обязательно помнить, что при остром приступе боли нельзя разогревать поясницу. При разогревании боль может утихнуть, но потом вернётся, так как повышение температуры усилит кровообращение, и отек усилится. Разбухшие ткани увеличат давление на сдавленный нерв. Лучше приложить прохладный компресс и поменьше двигаться.
И как можно быстрее отправиться к врачу.
Первое, что нужно запомнить: при остром приступе боли категорически запрещается разогревать спину. Все дело в том, что воздействие тепла на проблемный участок, чревато отеком, ведь тепло усиливает приток крови к пораженному месту. В итоге увеличивается и усиливается давление на нервную ткань, что является следствием отека. Прогревание поясницы может частично успокоить боль, однако ненадолго, результатом воздействия тепла станет возращение боли с новой интенсивностью.
При появлении острой боли в первую очередь больного следует уложить на твердую поверхность. В качестве твердой поверхности может выступать даже пол, если он не сильно холодный. Но все же лучше подстелить под больного тонкий матрас или одеяло. Удобное положение тела может облегчить участь больного. Обязательно вызвать врача.
При оказании эффективной медицинской помощи прежде всего устраняют полностью боль и спазм скелетных мышц. Когда боль уменьшается можно продолжить лечение таблетками и средствами наружного применения, в состав которых входят мази, гели, кремы, содержащие нестероидные противовоспалительные препараты.
При спазме скелетных мышц назначают миорелаксанты (мидокалм), которые быстро восстанавливают функции мышц и пострадавших органов.

При очень сильных болях проводят новокаиновые блокады: раствор новокаина вводят подкожно или внутрикожно в участок наибольшей боли и вдоль позвоночника с обеих его сторон.
Для успокоения больного назначают снотворное и успокаивающее средство, поскольку лечение центральной нервной системы имеет большое значение при данной терапии.
После того, как боль утихнет, целесообразны физиотерапевтические процедуры, массаж и лечебная гимнастика. Лечение защемления нерва эффективно в комплексе с основными (медикаментозные препараты) и вспомогательными (массаж, физиопроцедуры, лечебная гимнастика) медицинскими мероприятиями.
Мазь
Многие препараты, помогающие при ишиасе, выпускаются в разных формах: в инъекционных капсулах, таблетках, а также мазях, которые оказывают местное анальгетическое и противовоспалительное действие. Вышеназванный «Вольтарен», например, даже больше известен как гель. Такой же эффект оказывают мази «Фастумгель», «Капсикам», «Долобене», «Випросал», «Никофлекс», «Меновазин», бальзам «Чага», «Кетонал крем» и многие другие.
Фармакологический состав всех этих медикаментов очень схож, иногда они просто дублируют друг друга, отличаясь лишь названиями. В их составе содержатся такие вещества, как ментол, анестезин, новокаин и другие соединения.
Не путать эти препараты с мазями разогревающего действия. Например, разогревающий бальзам «Барсучий» в данном случае может нанести вред. Разогревающими свойствами также обладают почти все массажные кремы.
Народные методы помощи
В некоторых случаях, если защемило нерв в пояснице, больные прибегают к народным методам терапии. Для этого нужно получить разрешение врача на такую терапию. Некоторые отвары или компрессы могут вызвать аллергическую реакцию организма. В домашних условиях пациент может воспользоваться следующими рецептами.
10–20 сухих лавровых листов следует замочить в стакане водки. Данную смесь необходимо настаивать несколько дней, после чего она будет готова к применению. Смоченными в настое ватными дисками или ватой проводят по больному месту. Смесь втирают перед сном или делают компресс.
В одинаковом соотношении необходимо смешать мед и муку (50 : 50 грамм). После этого смесь раскладывают на крестцовом сплетении тонким слоем и заматывают марлей. Дополнительно поясницу укутывают теплым шарфом или плотной тканью. Компресс дается перед сном, а с утра убираются остатки смеси.
Лечебные ванны
Для наполнения ванны потребуется настой корня аира, конского каштана или коры дуба. В горячую или теплую воду добавляют настойку, после чего больной лежит в ванной 15–20 минут. Лечебным эффектом обладает сельдерей, который особенно ценится вегетарианцами. Свежий сок из этого овоща способствует улучшению микроциркуляции крови, обмена веществ и общего самочувствия пациента.
Рецепты народной медицины могут быть весьма эффективными в лечении защемления в пояснице. Однако проводить такое лечение нужно только в комплексе с основным лечением и только после посещения врача.
Настойка из лавровых листьев
Измельчить две столовые ложки лавровых листьев (можно свежих или сухих), залить водкой в количестве 200 мл. Дать настоятся в течение2−3 дней. Полученный настой втирают в пораженный участок.
Мед и мука
Компресс из меда и муки делается следующим образом: смешать 100 грамм меда и 100 грамм муки до образования однородной массы. Должна получиться небольшая лепешка. Приложить лепешку к больному месту, наложить бинтовую повязку и укутать шерстяным шарфом. Оставить компресс на ночь, а утром его снять.
Лечебные ванны
Оздоровительный эффект при защемлении нерва способны оказать лечебные ванны. С этой целью в ванну с теплой водой добавляют настой корней аира, коры дуба или конского каштана. Находиться в воде можно не более 20 минут.
Сок сельдерея
Одну столовую ложку свежего сока сельдерея принимают перед каждым приемом пищи. Также отжатый сок сельдерея прикладывают на поясницу в качестве компресса.
Пихтовое масло и настой валерьяны
Масло пихты или настой валерьяны наносят на больное место и растирают его до полного всасывания в кожу. Затем накрываю теплой тканью или шерстяным шарфом.
Профилактика
Чтобы не допустить защемления нерва позвоночника используют комплекс мероприятий, которые позволят предупредить формирование болезни:
- Приведение веса в норму. Ведь лишняя масса тела выступает как источник для начала заболевания. От нее происходит максимальное напряжение и «страдание» позвонков и прочих элементов этого аппарата. Полнота и ожирение выступают как причины появления грыж, защемлений и прочих неприятных процессов.
- Для спины особую роль играет исправление осанки. Ведь от того, насколько правильно она функционирует, имеет зависимость не только здоровье позвоночника, но и состояние всех внутренних органов. Заботиться об этом профилактическом мероприятии рекомендуется с самого раннего возраста.
- Увеличение двигательной активности – еще один шаг к нормализации состояния здоровья. Особенно актуальной данная мера является для людей, которые ведут недостаточно подвижный образ жизни. То есть для тех, у кого в режиме дня преобладает умственный труд и сидячая работа.
- Для позвоночной артерии полезно устранение одностороннего давления на позвоночник. Многие женщины любят носить сумочку на одном плече. А ведь это также чревато защемлением нерва и прочими заболеваниями спины.
- Предупреждение опасных ситуаций в плане травматизма. При выполнении каких-то трюков и небезопасных действий важно соблюдать инструкции и техники, включая правила безопасности на рабочем месте.
- Чтобы поддерживать мышцы спины в тонусе, нужно сохранять спокойствие и не совершать чрезмерно резких движений. Особенно после продолжительного пребывания в состоянии покоя.
- Чтобы состояние нервов в позвоночнике было в норме, необходимо обеспечить грамотное и рациональное обустройство вашего рабочего места. Для этого стоит приобрести различные ортопедические принадлежности в виде матрасов и подушек, правильно подобрать стол и стул, рационально сформировать освещение.
- Если появились первые звоночки о защемлении позвоночника, нужно вовремя нанести визит хорошему практикующему медику. К какому врачу обращаться – к ортопеду. При необходимости он направит к другим специалистам для детализации общей клинической картины.
Если вы будете соблюдать комплекс этих мероприятий, то сможете запросто предотвратить заболевание позвоночной артерии и чувствовать себя хорошо. Ведь лучше сразу предупредить болезнь, чем впоследствии мучиться с лечением.
Ущемление нерва в поясничном отделе позвоночника – это проблема, которой можно избежать, прибегнув к таким профилактическим мероприятиям. Снижение веса при ожирении. Избыточный вес усиливает нагрузку на поясничный отдел позвоночника, что приводит к негативным последствиям. Под большим весом позвонки меняют свое привычное местоположение, межпозвоночные диски уплотняются и защемляются нервные волокна.
Контроль рациона и правильное питание. Продукты, богатые микроэлементами, витаминами и биологически активными веществами ускоряют обменные процессы в организме, в том числе и позвоночном столбе. Исправление осанки. Искривление позвоночного столба служит причиной появления диффузно-дегенеративных заболеваний, поэтому еще с детства необходимо следить за правильной осанкой.

Женщины в период климакса и беременности должны быть особенно внимательны к профилактике заболеваний пояснично-крестцового отдела, так как в это время повышается ломкость костей, а нагрузка на поясницу усиливается
Своевременное лечение травм, повреждений и переломов костной ткани. Нарушенный обмен веществ провоцирует патологический процесс. Умеренные занятия физической культурой или активными видами спорта. Человек должен постоянно заниматься спортом, чтобы поддерживать нормальный вес и метаболизм. Избегание подъема тяжестей и резких поворотов туловища после длительного покоя.
Резкие движения могут стать причиной вывихов или микротрещин, поэтому человек должен внимательнее относиться к своему здоровью. Правильный подбор ортопедических изделий. Ортопедические матрасы, стельки для обуви и корсеты помогают восстановить осанку и исправить искривление. Регулярные посещения врача. Ежегодный осмотр у специалиста позволит выявить патологию на ранних этапах, поэтому не стоит пренебрегать консультациями врача.
Для того чтобы избежать возможного неврологического осложнения, необходимо следить за своим организмом:
- Не допускать переохлаждения и/или перегрева анатомических органов жизнедеятельности.
- Нормализовать собственную массу тела.
- Избавляться от одностороннего давления на пояснично-крестцовый отдел.
- Вовремя обращаться за помощью к врачам.
Если нет навыков оказания первой медицинской помощи при защемлении нервных окончаний в пояснице, то не следует предпринимать самостоятельных действий.Берегите себя и будьте всегда здоровы!
Чтобы не допустить повторения ситуации, рекомендуется активный образ жизни, то есть, посильные занятия спортом или танцами, но без излишеств, прогулки, плавание. В первое время после болезни должен продолжаться прием рекомендованных лекарств. ЛФК выполняется постоянно, список упражнений выдается врачом.

Важно наладить правильное питание и режим дня, так как полноценный рацион и регулярный отдых нужен для здоровья каждому. Следует избегать ситуаций, при которых возможно повторное ущемление: работы в одной и той же позе, резких движений и нагрузок.
Профилактические меры против защемления в пояснице заключается в следующем:
- Борьба с лишним весом. Избыточный вес негативно сказывается на состоянии позвоночника, поскольку воздействует на уплотнение межпозвонковых дисков, провоцируя появление грыж, которые способствуют защемлению нервов.
- Ровная спина. Правильная осанка препятствует развитию болезней позвоночного столба и внутренних органов. Необходимо с малых лет приучать ребенка следить за осанкой.
- Физическая активность. Сидячий образ жизни является одной из причин, которая ведет к защемлению в позвоночнике. Поэтому для предотвращения защемления нервов необходимо увеличить двигательную активность и занятия спортом.
- Избавить позвоночник от одностороннего давления на него. Например, привычка носить сумку на одном плече, в одной руке. При однобоком воздействии на позвоночник может защемиться нерв на стороне, где возникает давление.
- Избегать повреждений и травм позвоночника.
- Не совершать резких движений во время занятий спортом или при длительном нахождении в состоянии покоя.
- Избегать ночного отдыха на чрезмерно мягких перинах, пуховых матрасах и высоких подушках.
- При резко возникших болях своевременно обращаться к врачу.
Соблюдение вышеназванных мер поможет снизить риск развития рецидивов.
Как долго проходит
Если правильно лечить, острый болевой компонент уходит в течение 7 дней, а то и раньше. Подострый период может продолжаться 8-10 дней и дольше. При наступлении ремиссии назначаются сеансы массажа и лечебной физкультуры, это способствует ускорению оздоровительного процесса.
Отсутствие лечения приведет к тяжелым поражениям седалищного. В наиболее тяжелых случаях возможен даже временный паралич. С возобновлением лечения поврежденные нервы могут восстановиться, к конечностям вернется подвижность, но в этом случае могут пройти месяцы и годы.
Можно ли плавать
Плавать не только можно, но и очень рекомендуется. Главное – переждать острую фазу заболевания. Для восстановления можно плавать 2-3 раза на неделе по тридцать-сорок минут. При этом нужно быть внимательным в выборе бассейна – там не должно быть продуваемых помещений. Одеваться тоже нужно теплее, а вытираться насухо, особенно если за окнами – холодное время года.
Если на дворе лето, то можно плавать в море, реке или в озере, но не загорать и не перегреваться на солнце. Плавательные забеги лучше осуществлять в вечернее время, когда вода достаточно прогрелась, а солнце уже близко к закату. Утром может быть еще слишком холодно, а в жаркий полдень страдающим ишиасом находиться на открытом солнце противопоказано.
Можно ли париться в сауне или бане

В ситуациях с прострелами часто можно услышать совет хорошенько попариться. Русской бане отводится большое место в народной медицине. Но не стоит бездумно следовать древним традициям. Сауна тоже опасна в этот период. Перегрев ухудшит состояние. Как и баня, при ишиасе противопоказана горячая ванна, хотя так и тянет погрузить больное место куда-нибудь, где его можно отмочить и хорошенько погреть.
Нужно понимать, что нерв защемлен костями или мышцами, при нагревании они расширятся, а значит — еще сильнее сдавят нервный ствол. Также перегрев может спровоцировать воспаление.
Баня и сауна окажут благотворное воздействие только на стадии ремиссии или в качестве профилактики. Если резкие боли уже прошли, можно посоветоваться с врачом, и только после его разрешения посещать эти заведения. Если разрешено, можно попариться березовым или дубовым веничком, с добавлением листа хрена и даже крапивы.





