Лигаментит связок коленного сустава: причины, симптомы, лечение

Общие сведения
Стенозирующий лигаментит – заболевание, при котором нарушается свободное скольжение сухожилия пальца по сухожильному влагалищу. В результате вначале возникают затруднения при движениях, а затем палец блокируется в положении сгибания или разгибания. Болезнь провоцируется повторяющимися однотипными движениями. Стенозирующий лигаментит чаще выявляется у женщин 35-50 лет, однако может наблюдаться и у детей. По данным специалистов, I палец поражается в 25,5% случаев, II – в 3,3%, III – в 19,7%, IV – в 43,8%, V – в 7,7% случаев.
Стенозирующий лигаментит нередко развивается на фоне других воспалительных и дегенеративно-дистрофических заболеваний опорно-двигательного аппарата и может сочетаться с артрозами крупных суставов конечностей или мелких суставов кисти, с эпикондилитом, спондилоартрозом и плечелопаточным периартритом. Это обусловлено слабостью соединительной ткани, нарушениями обмена веществ и т. д. Лечение стенозирующего лигаментита осуществляют ортопеды-травматологи.
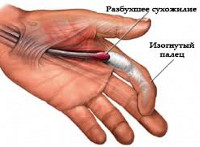
Стенозирующий лигаментит
Описание болезни
Слово стенозирующий обозначает сужающий просвет, а термин лигаментит подразумевает воспаление связок. При сгибательных и разгибательных движениях кисти и пальцев, человек задействует длинные сухожилия рук. Сухожилия мышц сгибателей удерживаются связками, которые образуют тоннель. Воспаляясь, связки затрудняют движение сухожилия в тоннеле.
- диабет;
- подагра;
- высокая нагрузка на кисти и пальцы;
- аномальное строение кольцевидной связки сухожилий;
- инфекционные заболевания,
- травма;
- атеросклероз;
- ревматоидный артрит.
Наиболее часто заболевание диагностируется у людей, чья деятельность связана с регулярными и продолжительными нагрузками на кистевые суставы. Именно поэтому, некоторые исследователи относят эту патологию к профессиональным болезням.
Причины возникновения
Спровоцировать развитие проблемы может воздействие на организм человека таких факторов:
- травмы в анамнезе;
- очаги хронической инфекции в организме;
- артриты;
- остеопороз;
- мышечные дистрофии;
- трудовая деятельность, связанная с постоянной нагрузкой одной группы мышц;
- занятие спортом;
- нарушение питания;
- аутоагрессия;
- гормональный дисбаланс;
- нарушения трофики.
Причиной хронических лигаментитов является длительное отсутствие лечения проблемы. У профессиональных спортсменов, занимающихся бегом, часто развивается воспаление малоберцовой связки, которая находится в области голеностопного сустава. Это связано с постоянной усиленной нагрузкой этой области. Такая же проблема наблюдается у людей, что страдают избыточным весом. При этом вся нагрузка массивного тела воздействует в область голеностопа.
В развитии заболевания играют роль различные факторы, влияющие на сустав:
- Повышенная нагрузка;
- Гипермобильность сустава;
- Стереотипные движения в суставе вызывающие микротравматизацию связочного аппарата;
- Воспалительные и дегенеративные изменения;
- Инфекционные заболевания (бруцеллёз);
- Травма.
Лигаментит внутренней боковой связки коленного сустава может возникать при поражении вследствие травмы (разрыве связки при чрезмерном отведении или приведении голени).
Лигаментит собственной связки надколенника часто возникает из-за большой функциональной нагрузки, поскольку является связующим звеном между квадрицепсом и голенью, и участвует в разгибании колена.

Связочный аппарат обеспечивает стабильность соединений. Связки и сухожилия колена состоят из соединительной ткани, которая представляет собой волокна коллагена и эластина. Благодаря их свойствам обеспечивается прочность и гибкость ноги. Лигаментит внутренней боковой связки коленного сустава чаще всего поражает людей, ведущих энергичный способ жизни.
Воспалительный процесс развивается на фоне увеличения амплитуды движения соединения, что приводит к частичному разрыву связочных волокон. В результате этого воспаление возникает и в соседний медиальной связке из-за усиленного напряжения. Лигаментит собственной связки надколенника очень часто образуется по причине высокой травматичности этого участка соединения. К негативным факторам влияния на развитие заболевания относятся:
- травмы, тяжелые повреждения колена,
- постоянное микротравмирование связочного аппарата,
- бруцеллез,
- физические нагрузки на соединение,
- патологические возрастные изменения.
Причиной развития стенозирующего лигаментита являются постоянные перегрузки или чрезмерное давление на область связок. Выявляется связь с профессией, отмечается преобладание больных, чья профессия связана с совершением частых хватательных движений: каменщики, сварщики, закройщики и т. д. Иногда заболевание обусловлено большой бытовой нагрузкой на руки (например, у домашних хозяек).
https://www.youtube.com/watch?v=AhBeafiovCA
Множество факторов может повлиять на развитие лигаментита, а именно:
- перенесенная травма и ее последствия;
- инфекционный процесс в мягких тканях;
- постоянная систематическая нагрузка на кисти рук, пальцы;
- сильное и длительное сжатие предметов большим и указательным пальцами;
- сахарный диабет;
- артрит;
- подагра.
Молодые люди и профессиональные спортсмены, ведущий активный образ жизни, часто страдают воспалением боковых связок колена. Причиной травм становится полный либо частичный разрыв волокон соединения, из которых состоит сама связка.
Заболевание диагностируется с помощью результатов УЗД. На снимках видны участки повреждений и надрывов. Сильно поврежденные волокна теряют свои контуры, их эхогенность снижается, видна лишь одна точка сочленения с костью, которая удалена от участка травмы.
Симптомы
В зависимости от места локализации болезненных ощущений заболевание поражает коленный, локтевой, голеностопный суставы, связки кисти рук, пальцы и другие области.
Симптомы проявляются:
- болезненностью при движении в зоне пораженного сухожилия;
- гиперчувствительностью;
- снижением суставной подвижности;
- онемением пальцев;
- отечностью над суставом.
Отек колена
Важно! Если вы обнаружили у себя вышеперечисленные симптомы, следует немедленно обратиться к врачу.
Диагностика
Осмотр пациента специалистом – важный этап диагностики заболевания.
Опытный врач сразу же определит серьезность, осмотрев и прощупав участок.
Боль в точке крепления связок к надколеннику говорит о воспалительном процессе. Бывает так, что воспаление как бы затаилось. В таком случае нужно сильнее надавить. Отек и болевой синдром указывают на распространение травмы.
Лигаментит коленного сустава определяют рентгенологическим обследованием. Снимки выполняются в прямой и поперечной проекции. Они показывают наличие переломов или костные наросты внутри связки.
УЗИ помогает диагностировать лигаментит латеральной боковой связки коленного сустава. Прибор, который имеет доплеровские датчики, позволяет визуализировать дегенеративные изменения в суставе, определить связочный разрыв.

Когда УЗИ не дает четких результатов, назначают магнитно-резонансную и компьютерную томографии. КТ и МРТ визуализируют утолщения и участки наращивания костной ткани в суставе.
Лечение
На начальных стадиях заболевания эффективно изменить режим тренировок, прикладывать компрессы со льдом на травмированное место, применять гели, в составе которых есть глюкозамин.
Гель с глюкозамином
Важным фактором восстановления является ограничение движений на начальном этапе заболевания. При возможности старайтесь максимально разгрузить травмированный сустав во время ходьбы.
Врачи советуют больше отдыхать, так как покой уменьшает отечность и позволяет в кратчайшие сроки залечить полученную травму. В таких случаях можно приложить лед к больному месту. Холод сузит кровеносные сосуды и уменьшит покраснение.
Чтобы уменьшить припухлость во время отдыха, необходимо поднять колено чуть выше уровня сердца. Через пару дней можно приступать к разминочным движениям, понемногу увеличивая степень сложности упражнений.
Терапию стоит начинать с устранения причин заболевания, снимая воспаление и восстанавливая утраченные функции. Лечение заключается во введении средства, которое способно снимать болевой синдром и регенерировать ткань.
Сняв воспаление, рекомендуют физиопроцедуры, например:
- озокеритотерапию;
- аппликации из грязи и парафина;
- остеопатию.
Обратите внимание! В подобных случаях противопоказан массаж.

Для наружного применения врач выписывает мазь, содержащую нестероидные противовоспалительные компоненты. Существует вероятность, что врач назначит костыли, чтобы пациент не чувствовал боль при ходьбе.
Повреждение связок
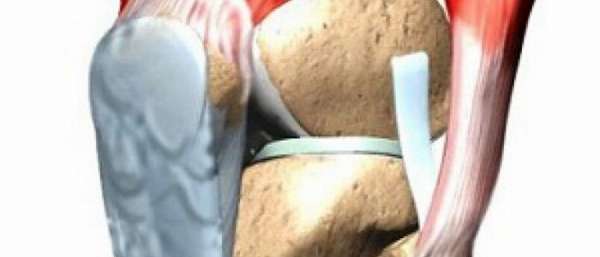
Контактные виды спорта провоцируют повреждение связок. Наиболее распространенная травма – разрыв связок голени, возникающий из-за чрезмерного поворота стопы в сторону. Колени также часто подвергаются опасности. Сустав колена состоит из четырех основных связок:
- латеральной коллатеральной (наружной боковой);
- медиальной коллатеральной (внутренней боковой);
- передней крестообразной;
- задней крестообразной.
Удерживание колена при движении в сторону осуществляется за счет внутренней и наружной боковой связок коленного сустава. Стабильность движений назад и вперед обеспечивается крестообразными связками.
Чаще остальных разрыву пучка связок подвержены люди преклонного возраста. Иногда в момент травмы можно даже услышать треск. Человек испытывает сильную боль. В течение 5 минут опухает колено.
Если подобное повреждение не лечить, колено останется в нестабильном состоянии. В дальнейшем сустав будет как бы «подламываться», особенно при нагрузках, тем самым осложняя жизнь.
В таких случаях целесообразно провести операцию, чтобы устранить повреждение.
Если разрыв крестообразной связки случается у ребенка, то она отделяется вместе с куском кости от берцовой кости и сама остается неповрежденной.
Довольно часто травмируется собственная связка надколенника, которая вместе с мышцами бедра выполняет функцию разгибателя правой и левой ноги в колене. Подобная травма чаще встречается у бегунов и прыгунов.
Симптомы такого повреждения характеризуются:
- кровоизлиянием;
- повышенной чувствительностью в области колена;
- мышечными судорогами;
- смещением надколенника вверх за счет нарушенного крепления к кости;
- невозможностью разогнуть ногу.
Профилактика
Следующие правила помогут избежать или снизить риск разрыва связок.
Рекомендуют:
- использовать защитную экипировку, которая предназначена для конкретных видов спорта;
- носить удобную обувь на тренировке;
- выполнять специальные упражнения для укрепления мышц ног;
- любую нагрузку на сустав наращивать поэтапно, прислушиваясь к опытным тренерам.
Согласно Международной классификации болезней (МКБ), артриты имеют код от М00 до М99, например периартрит – М77, кальцифицирующий тендинит – М65. Благодаря подобной нумерации ведение документов становится более удобным.
Часто возникающий лигаментит коленного сустава – это прямой путь к инвалидности в недалеком будущем.
Это опасное состояние, которое провоцирует начало разрушительных патологических процессов в области хрящевой, сухожильной и синовиальной ткани этого крупного сочленения костей нижней конечности.
Чаще всего лигаментит связки коленного сустава является следствием повышенной физической нагрузки или травмы, причиненной во время падения, вывиха или растяжения.
Воспаление связок коленного сустава протекает бурно, с острым болевым синдромом, покраснением и отечность окружающих мягких тканей. Человек на некоторое время утрачивает способность самостоятельно передвигаться.
Показан физический покой пораженной конечности и использование нестероидных противовоспалительных препаратов для купирования острых клинических проявлений. Однако не стоит думать, что после купирования боли заболевание полностью побеждено.
Лигаментит коленного сустава: клинические симптомы, диагностика, лечение
Сегодня предлагаем статью на тему: «Лигаментит коленного сустава: клинические симптомы, диагностика, лечение». Мы постарались все понятно и подробно описать. Если будут вопросы, задавайте в конце статьи.
В человеческом скелете присутствуют две разновидности соединительной ткани – связки и сухожилия. А эти ткани, в свою очередь, состоят из эластиновых и коллагеновых волокон. Они обеспечивают прочность и эластичность соединительным элементам т.е. связкам. Такое заболевание, как лигаментоз коленного сустава, характеризуется дистрофическими поражениями этих самых связок.
В связи со скудным кровообращением в сухожилиях и связках, восстановление их функций после нагрузок и травм различной степени тяжести, занимает длительный период времени.

Наиболее часто поражения присутствуют в крестообразных связках, но встречаются и такие ситуации, при которых болезнь прогрессирует в коллатеральных связках – малоберцовой и большеберцовой.
Систематические воспалительные процессы в околосуставных связках и сухожилиях – это есть не что иное, как лигаментит коленного сустава, который предшествует возникновению лигаментоза. Другими словами, между этими двумя понятиями прослеживается причинно-следственная связь, где причина – регулярные воспаления, а следствие – лигаментоз.
Оглавление
Причины лигаментоза
Чаще всего лигаментоз возникает у людей, занимающихся повышенными физическими нагрузками, а причинами этого становятся:
- регулярное возникновение лигаментитов (воспалительных процессов) или множественных застарелых травм;
- старение организма в целом, что в значительной степени замедляет обменные процессы, в том числе, в соединительных тканях;
- незначительные, но часто возникающие повреждения коленных суставов. Вследствие этого сухожилия и связки подвергаются систематической травматизации;
- наличие такого дегенеративного заболевания, как остеоартроз коленного сустава;
- ведение малоподвижного образа жизни.
Симптомы
К характерным проявлениям лигаментоза относятся:
- преимущественно резкие и острые болевые ощущения в области коленей;
- иногда место локализации очага воспаления сопровождается отечностью мягких тканей;
- частичное или полное ограничение двигательной функции коленного сустава.
Поставить диагноз «лигаментоз» может только компетентный специалист в данной области, который проводит первичный осмотр пациента. На основании клинической картины назначается определенный перечень анализов, а также рентгенологическое и ультразвуковое исследования. При необходимости может быть проведена магнитно-резонансная томография (МРТ).
Лигаментоз коленного сустава, снимок МРТ
Исходя из данных, полученных путем проведения вышеуказанных исследований, становится известно о характере произошедших изменений в структуре соединительных тканей – крестообразных связок и сухожилий коленного сустава. Кроме того, отчетливо просматриваются зоны локализации окостенелых частей и отложений солей кальция.
Вам вряд ли это понравится, но процесс окостенения связок является необратимым. И если уж вас настигла эта болезнь, то имейте ввиду, что основной целю лечения лигаментоза является борьба с болевыми ощущениями, остановка и предотвращение дальнейшего развития болезни. Именно поэтому с лечением тянуть не следует!
В первую очередь, больному коленному суставу следует обеспечить покой. Недопустимы занятия спортом и тяжелыми физическими нагрузками. В случае интенсивно выраженных болевых ощущений, пациенту назначают нестероидные препараты.
В связи с тем, что указанные лекарственные средства не способны оказывать влияние на процессы окостенения и образование костяных наростов, назначается краткий курс их приема.
Такое лечение направлено исключительно на устранение воспалительного процесса и снятие болевого синдрома.
Физиотерапия предполагает проведение таких процедур, как грязевые и озокеритовые аппликации, лазер, обладающий высокой интенсивностью, миостимуляцию. Благодаря данным процедурам можно добиться значительного сокращения срока восстановления функций коленного сустава. Ускорить процесс образования рубцовой ткани, регенерации связок и сухожилий, а также нормализовать кровоток в них.
После купирования болевого синдрома больному назначается курс процедур лечебной физкультуры. В результате этого кровоснабжение в коленном суставе нормализуется, сохраняется его эластичность, улучшается приток питательных веществ, и как следствие, наступает скорейшее выздоровление. Отличный эффект дают занятия на специальных тренажерах.
Неплохие результаты при лечении лигаментоза достигаются с помощью такой дополнительной процедуры, как массаж. Как правило, он назначается в сочетании с лечебной физкультурой и только на усмотрение врача. В случае нахождения болезни в тяжелой стадии, когда достичь нужного эффекта от лечения вышеуказанными процедурами не представляется возможным, требуется оперативное вмешательство.
Средства нетрадиционной медицины являются дополнительным методом лечения лигаментоза и способны сыграть немаловажную роль. С их помощью можно существенно снизить болевые ощущения, нормализовать циркуляцию крови в соединительных тканях, окружающих коленные суставы.
Хорошо зарекомендовали себя согревающие компрессы перед сном.
- Взять 2 ст.л. овсяных хлопьев, запарить их кипятком на 5-10 минут и приложить к больному месту. Сверху укутать полиэтиленом и утеплить согревающей повязкой. Выдержать на протяжении 20-30 минут.
- В огнеупорной емкости нагреть парафин приблизительно до 55⁰С. В полученной массе смочить сложенную в несколько раз марлевую ткань и приложить к месту локализации воспаления. Затем укутать коленный сустав пищевой пленкой и утеплить при помощи повязки. Держать около получаса.
- Натереть на мелкой терке небольшое количество хрена, добавив в него 1 ч.л. натурального меда и 2-3 капли эфирного масла пихты, сосны, розмарина либо можжевельника. Смесь тщательно перемешать и наложить на больное колено, укутав его полиэтиленом, а сверху теплой повязкой. В процессе данного лечения хрен допускается заменить натуральным жиром – козьим, барсучьим либо топленым свиным салом.
Также при лечении лигаментоза поможет высушенный девясил. Измельченный корень этого лекарственного растения в количестве 20 гр. следует прокипятить в 200 гр. воды. После чего настоять в течение 2-3 часов и принимать отвар по 10 мл (1 ст.л.) за 15 минут до приема пищи 3-4 раза в сутки.
В случае возникновения дискомфорта в коленях или хотя бы одного из симптомов, похожих на проявления лигаментоза, необходимо незамедлительно обратиться за медицинской помощью. Своевременная постановка диагноза и соответствующее лечение позволит избежать хирургического вмешательства и тяжелых последствий.
- Причины
- Лигаментит боковых связок
- Симптомы
- Диагностика
- Лечение
- Повреждение связок коленного сустава
- Профилактика
Лигаментитом называется воспалительный процесс в связках, который сопровождается кровоизлиянием в связки и образованием гематомы. Лигаментит коленного сустава обычно является хроническим заболеванием.

Причины
Развитие лигаментита коленного сустава может быть спровоцировано некоторыми инфекционными заболеваниями или являться последствием травмы колена. У пожилых людей может развиться обызвествление связок. Воспаление связок может начаться после сильного давления на голень или удара.
Лигаментит боковых связок коленного сустава часто встречается у спортсменов или у молодых людей, ведущих активный образ жизни.
Он сопровождается болезненными ощущениями в области связок и снижением трудоспособности. Также к появлению лигаментита могут привести такие заболевания, как сахарный диабет, ревматоидный артрит, подагра.
Боковые связки коленного сустава состоят из большого количества волокон. При травме происходит частичный разрыв этих волокон (полный разрыв происходит очень редко). Если травмируется одна связка, то во второй развивается воспалительный процесс из-за повышенной нагрузки.
- При исследовании УЗИ лигаментит боковой связки выглядит таким образом: связка имеет повышенную эхогенность, еще толщина может быть обычной или увеличенной, вокруг связки обнаруживается выпот.
- Симптомы
- К симптомам лигаментита относят:
- болевой синдром;
- повышенную чувствительность;
- появление отека в области сустава;
- уменьшение подвижности сустава.
При появлении любого из перечисленных симптомов следует, не откладывая, обратиться к врачу.
Диагностика
Диагноз устанавливается на основе осмотра. Лигаментит коленного сустава дифференцируется с переломом (при помощи рентгенографии).
При необходимости применяются такие методы исследования, как МРТ коленного сустава, артроскопия, пункция, УЗИ.
Лечение
Если лигаментит не лечить, то связка перерождается в гиалиновый хрящ. Начинать лечение лигаментита нужно с выяснения причины, которая привела к развитию заболевания.
Лечение лигаментита коленного сустава может быть:
- консервативным: консервативное лечение лигаментита проводится при помощи физиотерапевтических процедур и инъекций гидрокортизона;
- хирургическим: производится лигаментотомия – рассечение воспаленной связки.
При лечении лигаментита необходимо обеспечить пораженной конечности полный покой (иммобилизацию). При иммобилизации на срок в 2 недели связки при соответствующем лечении могут восстановиться.
Из физиотерапевтических методов лечения лигаментита применяются грязи, парафиновые аппликации, озокерит. Массаж пораженной конечности при лигаментите проводить не рекомендуется. Применение гормонов (гидрокортизона) при воспалении связок уменьшает воспаление, снимает боль и ускоряет заживление и восстановление функции связок.
Также при лигаментите эффективно санаторно-курортное лечение в санаториях, специализирующихся на лечении заболеваний опорно-двигательного аппарата. Больным лигаментитом будет полезно посетить курорты с радоновыми водами, грязевые курорты, курорты с сульфидными водами.

Повреждение связок коленного сустава
Выделяют три степени повреждения связок коленного сустава:
- при первой степени происходит частичный разрыв связок (повреждение 1-й степени обычно называют растяжением связок);
- при второй степени происходит неполный разрыв связок;
- третья степень характеризуется полным разрывом связок (такое повреждение обычно сочетается с повреждением капсулы сустава, хрящей, менисков).
Симптомы острой патологии очень специфичны – пациенты описывают и показывают врачу основное проявление болезни, то есть «соскакивание», «щелканье» пальца при разгибании. При затяжном течении распознать болезнь становится труднее, поскольку симптом «защелкивания» исчезает, а палец переходит в сгибательную или разгибательную контрактуру. И при остром, и при затяжном течении отмечаются боли не только при выполнении мелких движений, но и в покое. При ощупывании области основания пораженного пальца определяется болезненность и уплотнение.
В течении стенозирующего лигаментита можно выделить несколько четко выраженных фаз. В начальной фазе наблюдается боль при надавливании на ладонь в основании пальца и периодические затруднения при попытке полностью разогнуть или согнуть палец, особенно выраженные по утрам. Во второй стадии постоянные «защелкивания» пальца доставляют выраженные неудобства. Препятствие движениям устраняется с трудом, иногда для преодоления сопротивления приходится сгибать или разгибать палец второй рукой. Боли сохраняются после щелчка, уплотнение в области основания пальца становится болезненным. В третьей стадии ограничение движений нарастает, постепенно развивается стойкая контрактура. Пациент может изменить положение пальца только при помощи второй руки. После «защелкивания» больного беспокоят длительные боли, распространяющиеся на ладонь, предплечье и даже плечо.
Тактика лечения определяется с учетом стадии болезни, наличия провоцирующих факторов и возраста пациента. Больным с первой стадией рекомендуют уменьшить нагрузку на кисть, при необходимости осуществляют иммобилизацию, назначают противовоспалительные препараты и электрофорез с гиалуронидазой. На второй стадии консервативная терапия стенозирующего лигаментита менее эффективна, однако ее следует провести, потому что шансы на выздоровление без операции еще достаточно высоки.
При второй стадии назначают интенсивную противовоспалительную и рассасывающую терапию с использованием ферментных препаратов. Проводят иммобилизацию пальца, корригирующий массаж, электрофорез и ЛФК. Для уменьшения болей используют местное орошение хлорэтилом, теплый местный душ, специальный массаж и другие средства. При выраженном воспалении выполняют блокады с новокаином и глюкокортикостероидными препаратами. Лечение длительное, продолжается в течение нескольких месяцев. При успешном исходе для профилактики рецидивов необходимо устранение травмирующих факторов и смена работы. При неэффективности терапии больным трудоспособного возраста с второй стадией болезни показано хирургическое вмешательство.
При третьей стадии стенозирующего лигаментита трудоспособных пациентов обычно сразу направляют на операцию. Тактику лечения людей преклонного возраста и больных, страдающих тяжелыми соматическими заболеваниями, определяют индивидуально, в ряде случаев проводят консервативную терапию. При неэффективности лечения, упорном болевом синдроме и контрактуре, затрудняющей самообслуживание, оперативное вмешательство осуществляют независимо от возраста.
Операцию проводят в плановом порядке. Над областью повреждения делают разрез длиной 2-3 см, мягкие ткани отодвигают, обнажая сухожильное влагалище и утолщенную, иногда хрящевидную, спаянную с окружающими тканями кольцевидную связку. Затем сгибают и разгибают палец, точно определяя локализацию стеноза. Под связкой проводят зонд (если возможно) и рассекают ткань связки под контролем зрения. Потом снова сгибают и разгибают палец, оценивая состояние сухожильного влагалища. Если движения осуществляются свободно, влагалище не трогают, если есть препятствие – вскрывают.
Рану промывают, ушивают и дренируют резиновым выпускником. Накладывают стерильную повязку. В послеоперационном периоде назначают антибиотики, анальгетики и физиопроцедуры. Швы обычно снимают на 10 день. Еще одним вариантом лечения является закрытая лигаментотомия, при которой связку рассекают через небольшой прокол, однако по статистике рецидивы после таких вмешательств наблюдаются чаще, чем после использования традиционной оперативной методики.
Патогенез
Сухожилия сгибателей кисти расположены в каналах (сухожильных влагалищах), изнутри покрытых синовиальной оболочкой и содержащих небольшое количество жидкости. «Смазка» и гладкие стенки каналов обеспечивают беспрепятственное скольжение сухожилий во время движений. В области основания пальцев, а также на уровне диафизов проксимальных и средних фаланг сухожилия удерживаются связками, образованными утолщенной фиброзной тканью оболочки сухожильных влагалищ. При определенных условиях в этой области появляются утолщения, просвет канала сужается, свободное движение сухожилия становится невозможным.
Патогенез стенозирующего лигаментита пока окончательно не выяснен. Большинство специалистов в области ортопедии и травматологии считают, что первично патологический процесс возникает в связке, а уже затем распространяется на сухожильное влагалище и сухожилие. Однако ряд авторов утверждают, что первичные изменения могут возникать не только в связке, но и в ткани сухожильного влагалища. В любом случае, при прогрессировании болезни патологические проявления затрагивают все анатомические структуры это области. Связка утолщается и уплотняется, внутренняя оболочка сухожильного влагалища воспаляется и становится менее гладкой, сухожилие утолщается.
Лигаментит коленного сустава: клинические симптомы, диагностика, лечение
Оглавление
Симптомы
Одним из факторов эффективности лечения является точность и своевременность диагностики повреждения связочных структур колена, особенно на ранних стадиях. Для достижения этой цели используются:
- Рентгенотерапия – на снимке в начальном периоде болезни нет выраженных изменений, при дальнейшем развитии заболевания появляются участки кальцификации, эрозии костей в местах прикреплениям связок;
- МРТ –нарушения в связочном аппарате проявляются истончением, неровностью связок и наличием участков с изменённой структурой;
- УЗИ–при исследовании хорошо просматриваются повреждения мягких околосуставных структур, наличие включений, жидкости.
Окончательный диагноз устанавливается на основании жалоб пациента, данных врачебного осмотра и инструментальных методов исследования:
- Рентгенография в двух проекциях (выявит старые переломы, участки окостенения связочной ткани).
- Пункция сустава.
- Артроскопия.
- МРТ (обнаружит утолщение поврежденной связки).
- УЗИ – особенно информативно для обследования связки надколенника, поскольку она располагается близко к коже. Дегенерация и ухудшение кровотока – эти факты может выявить УЗИ надколенника.
При проведении магнитно-резонансной томографии могут наблюдаться участки окостенения, кальцинаты в связочной ткани. Это говорит о том, что лигаментит уже переходит в стадию лигаментоза.
Также рекомендуется прочесть другую статью про остеофиты.
Перед тем как перейти к лечению, нужно верно определить диагноз. Для этого необходимо пройти обследование, включающее в себя сбор анамнеза, визуальный осмотр, лабораторное исследование крови, рентгенографическое исследование и УЗИ.
Пальпация и осмотр

Для постановки диагноза стенозирующий лигаментит бывает достаточно ознакомиться с клинической картиной и провести осмотр пораженного участка.
При осмотре можно выявить блокирование одного из пальцев.
Аппаратные методы
Дополнительными методами диагностики являются УЗИ, рентгенография, МРТ. Они назначаются для уточнения диагноза, чтобы исключить другие заболевания опорно-двигательного аппарата. Данные методики позволяют исключить другие поражения суставов и связок, дифференцировать болезнь от тендинита, фасциита или артрита.
Лабораторные
Анализ крови является только дополнительным методом исследования. При высоком содержании лейкоцитов в крови можно подтвердить воспалительный процесс. Если причиной возникновения стенозирующего лигаментита стала инфекция, то с помощью лабораторных исследований можно определить возбудителя заболевания.
На первой и второй стадии постановка диагноза обычно не вызывает затруднений. При обращении на третьей стадии учитывают анамнез заболевания, наличие характерных профессиональных или бытовых нагрузок, а также возраст и пол пациента. Дифференциальную диагностику проводят с контрактурой Дюпюитрена – в отличие от нее при стенозирующем лигаментите отсутствуют тяжи и узлы на пальцах и ладони, процесс ограничен одним пальцем, при этом выявляется болезненность при пальпации на уровне кольцевидной связки. Для исключения патологии мелких суставов назначают рентгенографию кисти.
Для подтверждения диагноза необходимо обратиться к специалисту, например, ортопеду. Врач проведет тактильный и визуальный осмотр коленного соединения. При нажатии на места отечности возникает сильный болевой синдром, это связано с воспалением оболочек связок. Колено разгибается с сопротивлением. Дополнительные исследования, которые необходимо провести:
- Рентгенография. Определяет наличие костяных образований.
- УЗИ. Показывает утолщение связок и их разрывы.
- МРТ. Выявляет наличие структурных изменений в коленном суставе.
Особенности проявления лигаментита и его лечение
Лечение острой формы заболевания проводится с помощью препаратов, призванных уничтожить инфекцию. К их числу относятся антибиотики и медикаменты, повышающие иммунитет. Лечение проводится с учетом индивидуальной специфики заболевания.
Консервативное
Как правило, консервативное лечение стенозирующего лигаментита включает в себя физиопроцедуры и местную гормональную терапию. Данные способы позволяют устранить синдром щелкающего пальца и болевые ощущения. Для лечения стенозирующего легаментита прописывают нестероидные противовоспалительные препараты и гормональные средства. Нестероидные противовоспалительные средства используются как в виде инъекций и таблеток, так и в виде средств местного применения.
Лигаментит — воспаление связок — плотных образований из соединительной ткани, скрепляющих между собой кости скелета. В зависимости от локализации различают лигаментит:
- коленного сустава;
- голеностопного сустава;
- межостистый;
- стенозирующий лигаментит.
Заболевание сопровождается болезненными ощущениями, которые заметно снижают качество жизни и работоспособность.
Основная причина лигаментита — травмы различной степени тяжести. Травмирование может быть связано с чрезмерной физической нагрузкой на сустав, малой подвижностью или усиленными спортивными тренировками, излишней массой тела.
Кроме того, болезнь может являться осложнением инфекций, поражающих суставы, таких как бруцеллез, лептоспироз и другие. Причиной повторяющихся воспалений могут быть генетически обусловленные анатомические особенности строения связочного аппарата или возрастные изменения в нем.
Лигаментит может трансформироваться в лигаментоз — дистрофический процесс в точке крепления связок к кости, который сопровождается замещением волокон соединительной ткани хрящевыми с их последующим окостенением.
Основные методы диагностики лигаментита — узи и МРТ. Для дифференциальной диагностики применяют рентгенографию.
В зависимости от того, какие суставы повреждены, различают разновидности заболевания. Чаще всего страдают колени, стопы, позвоночник, кисти рук.
Лигаментиты колена
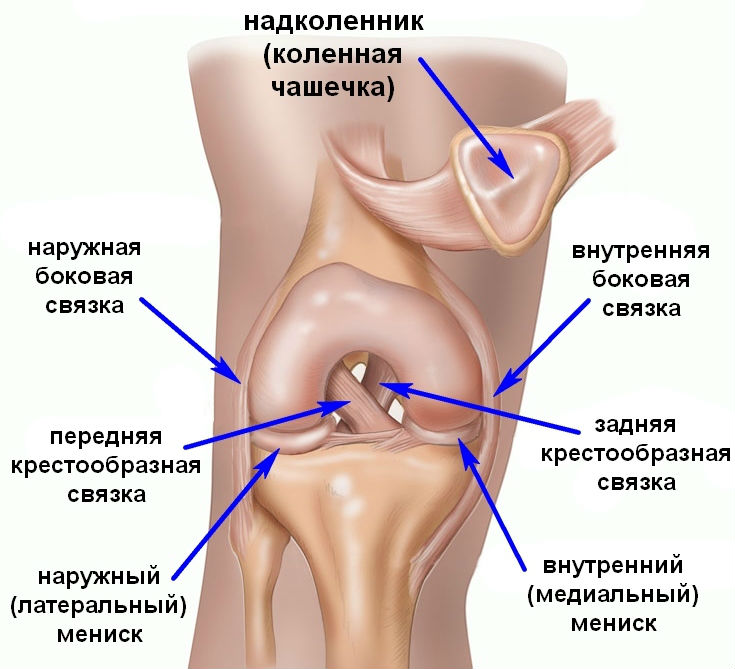
Коленный сустав формируют бедренная, большеберцовая кость и надколенник. Кости соединяет между собой и фиксирует связочный аппарат, который включает в себя такие элементы:
- коллатеральные (боковые) связки — большеберцовая и малоберцовая;
- задние связки — подколенная, дугообразная, медиальная, латеральная и собственная связка надколенника;
- внутрисуставные — крестообразные, а также поперечная связка колена, соединяющая мениски.
Любой из элементов коленного сустава может быть поражен лигаментитом. Заболевание часто сопровождается подкожными кровоизлияниями с образованием гематом.
Посттравматический лигаментит нередко развивается в результате скопления крови в области связочного аппарата. Воспаление коленных соединяющих элементов часто носит хронический характер.
Случаи острой формы регистрируют значительно реже и обычно они связаны с определенными инфекционными заболеваниями.
Травмы становятся причиной частичного разрыва соединительных волокон, из которых состоят связки. Случается и полный разрыв.
Повреждение одной из боковых связок коленного сустава часто сопровождается воспалением второй, так как нагрузка на нее возрастает.
Диагноз ставится на основании результатов узи.
Если в норме эти элементы связочного аппарата имеют однородную и гладкую структуру, тонкие и ровные, то в случае повреждения они утолщаются, отекают, можно наблюдать участки надрывов.
При сильных повреждениях волокна в проекции воспаленной боковой связки теряют четкие контуры, эхогенность их снижена, структура неоднородная, четко видна только одна точка крепления к кости, удаленная от участка надрыва.
При хроническом лигаментите толщина соединительных волокон может оставаться нормальной, они уплотняются, вокруг может собираться экссудат. Чаще всего повреждение локализуется у мыщелка головки бедренной кости. По истечении 2 недель волокна боковых связок коленного сустава просматриваются лучше.
Нередко регистрируют случаи лигаментита крестообразных и коллатеральных связок колена — малоберцовой и большеберцовой.
Чаще страдает медиальная малоберцовая связка, расположенная на внутренней поверхности коленного сустава, где и локализуется боль.
Лигаментит собственной связки надколенника, который часто ошибочно называют тендинитом, — частая проблема спортсменов, чей вид спорта предполагает большую нагрузку на коленную чашечку. Это велогонки, командные виды спорта с мячом, теннис и другие. Прыжки, бег с ускорением и другие виды эксцентрической нагрузки часто становятся причиной микротравм и перегрузки сустава.
С возрастом риск развития воспаления собственной связки надколенника, в том числе и хронического, увеличивается, так как в результате продолжительных тренировок появляется синдром перегруженности, увеличивается количество растяжений и других повреждений, развиваются дистрофические процессы в хрящевой ткани сустава, ухудшается микроциркуляция крови.
- Боль, локализованная в области вершины коленной чашечки или бугристой поверхности большеберцовой кости, которая возникает как в покое, так и во время физической активности, а также при пальпации этой области.
- Скованность движения, напряжение или расслабление мышц-разгибателей.
- На узи можно увидеть изменения, подобные тем, что наблюдаются при поражении боковых связок коленного сустава.
Лечение воспаления коленных связок начинается с обеспечения полного покоя для больной ноги. Особенно это касается острой формы заболевания.
Голеностоп — это блоковидное, одноосное сочленение дистальных концов берцовых костей и блока таранной кости. Его фиксацию обеспечивают коллатеральные (боковые) связки голеностопного сустава, которые формируют группы:
- Латеральная (наружная) группа состоит из передней и задней таранно-малоберцовой связки и пяточной малоберцовой связки. В большинстве случаев травмируются именно они.
- Внутренняя (медиальная) группа состоит из дельтовидной связки голеностопного сустава треугольной формы, переднего и заднего таранно-большеберцовых пучков.
Кроме того, в связочный аппарат голеностопа входят элементы, соединяющие между собой берцовые кости. Воспалиться может любой элемент связочного аппарата, высокая частота его повреждений обусловлена прямохождением.
В зависимости от того, какая именно группа сочленений воспалена, боли могут быть локализованы сбоку стопы, в подъеме, подошве или в области голеностопа.
Латеральные боли сопровождают воспаление передней или задней таранно-малоберцовой связки, медиальные — дельтовидной связки голеностопного сустава.
Болевые ощущения могут сопровождать движение или проявляться в подвешенном состоянии. Какой именно элемент поражен, можно обнаружить на узи: поврежденные соединительные волокна будут отечными, утолщенными и неоднородными по своей структуре.
Подошвенный лигаментит, который называют плантарным, — это воспаление сочленения, проходящего посередине, от пяточной кости до фаланг пальцев.
Подошвенный лигаментит сопровождается болью в своде стопы при ходьбе и стоянии, отечностью, иногда — онемением нижней части ноги. Болезнь часто беспокоит тех, кто много времени проводит на ногах: спортсменов, продавцов. Причиной воспаления может стать неудобная обувь и анатомические особенности строения свода стопы.
Подошвенный лигаментит часто путают с плантарным фасциитом, при котором воспаляется подошвенная фасция и формируется пяточная шпора. Симптомы у этих заболеваний схожи, а дифференциальный диагноз ставят на основании наличия пяточной шпоры, которую можно увидеть на рентгеновском снимке.
Межостистые связки позвоночника соединяют остистые отростки 2 соседних позвонков. Самые объемные соединительные образования находятся в поясничном отделе, наименее развитые — в шейном отделе позвоночника. Чаще всего регистрируют воспаление связок поясничных позвонков.
часто не поддается диагностике. Диагноз часто звучит как «поясничные боли невыясненной этиологии». Посттравматический межостистый лигаментит проявляется болевым синдромом при разгибании позвоночника. Пальпация межостистых соединений также вызывает сильную боль.
Лигаментит связок коленного сустава: причины воспаления и клинические симптомы, способы эффективного лечения

Поэтому лечить воспаление коленных связок необходимо поэтапно и комплексно.
О том, как проводить профилактику и лечение подобного заболевания, можно прочитать в этом материале. Здесь же рассказано о первых клинических симптомах и методах диагностики.
Лигаментит колена – это острый воспалительный процесс, который может иметь асептический или инфекционный характер. Чаще встречается асептическое воспаление сухожилий коленного сустава, спровоцированное скоплением крови в полости постравматиче6ской гематомы.
Механизм развития воспаления коленных сухожилий заключается в следующем:
- при повышенной нагрузке на сухожилие или связку происходит её микроскопических разрыв без нарушения полной целостности;
- в области разрыва образуется полость;
- в неё скапливается капиллярная кровь;
- первичная боль возникает в результате травмы;
- вторичный болевой синдром с нарастающей интенсивностью связан со сдавливается окружающих мягких тканей растущей гематомой;
- в последствии скопившаяся кровь в полости гематомы начинает разлагаться;
- для расщепления в очаг патологии стягиваются факторы воспалительной реакции;
- это усиливает местное кровообращение;
- развивается отёк мягких тканей;
- повышается местно температура.
Спустя 5-7 дней наступает улучшение, возвращается подвижность коленного сустава. Это связано с тем, что в месте разрыва сухожилия связки начал образовываться рубец из фиброзной ткани. Он не обладает теми же физиологическими свойствами, как сухожильная ткань.
Поэтому, если допустит образование рубца, то при следующей травме в этом месте произойдёт разрыв еще большего размера. Нередко такое развитие событий приводит к полному разрыву коленных связок в будущем.
Это потребует проведения хирургической операции для восстановления целостности поврежденных тканей.
Основные причины, способствующие развитию лигаментита коленного сустава, включают в себя:
- избыточную массу тела и малоподвижный образ жизни;
- неправильно подобранную обувь (особенно опасно это в отношении спортивных кроссовок, кед и т.д.);
- занятия подвижными видами спорта;
- заболевания суставов и связочного аппарата;
- бытовые и спортивные травмы связочного аппарата в прошлом без проведения реабилитационного курса восстановления;
- неправильная постановка стопы в виде поперечного и продольного плоскостопия, косолапости;
- патологии голеностопного и тазобедренного суставов;
- эндокринные патологии, приводящие к нарушению кровоснабжения мягких тканей нижних конечностей (например, диабетическая ангиопатия).
Профилактика лигаментита коленных связок сводится к тому, чтобы исключать все вероятные причины. Так, при наличии избыточного веса необходимо заниматься вопросами его снижения.
При малоподвижном образе жизни нужно постепенно включать в свой распорядок дня обязательные физические нагрузки.
При занятиях подвижными видами спорта нужно использовать специальные ортезы, поддерживающие крупные суставы нижних конечностей.
Очень важно после любой бытовой или спортивной травмы, сопровождающейся растяжением или разрывом сухожильной и связочной ткани проводить полноценные и эффективные курсы восстановительной реабилитации.
Это сделать можно в нашей клинике мануальной терапии. Запишитесь на бесплатную консультацию к ортопеду.
В ходе приема врач проведет осмотр, поставит точный диагноз и расскажет о том, как восстановить здоровье своих коленных суставов без фармакологического воздействия и хирургических операций.
Чаще всего развивается лигаментит внутренней боковой связки коленного сустава, спровоцированный неправильной постановкой стопы или поворотом ноги во время активного движения.
На фоне растяжения возникает острая боль. Спустя несколько часов в области травмы возникает обширная подкожная гематома. Окружающие кожные покровы приобретают гиперемированную окраску.
Любая попытка пальпации вызывает усиление боли.
Типичные клинические симптомы воспаления связок коленного сустава развиваются быстро и приводят к тому, что:
- наступать на повреждённую ногу становится невозможно;
- затрудняется подвижность в суставе в плоскости сгибания и разгибания ноги;
- сустав увеличивается в объёме за счет общего распространяющегося отека;
- возникает постоянная тупая жгучая боль.
Лигаментит боковых связок коленного сустава требует обязательной дифференциальной диагностики. Исключается в первую очередь перелом костей, входящих в полость коленного сустава, и разрыв крестовидной связки. Для диагностики необходимо как можно быстрее обратиться к травматологу или ортопеду.
Затем необходимо сделать рентгенографический снимок, КТ и МРТ и УЗИ коленного сустава. В случае необходимости хирург может рекомендовать проведение артроскопии. Это внутриполостное обследование сустава.
В ходе проведения процедуры возможно осуществление хирургического воздействия, например, ушивание разорванных связок колена.
Начинать лечение лигаментита коленного сустава необходимо в первые часы после появления клинических признаков. Для оказания первой помощи необходимо обеспечить остановку внутреннего кров течения. Сделать это можно с помощью простого приема прикладывания льда к поврежденному месту. Чем меньше крови скопиться внутри полости гематомы, тем быстрее пройдет лечение в будущем.
Холод прикладывается на 2-3 часа, больше не требуется
Затем можно использовать наружно нестероидные противовоспалительные препараты в виде мазей (например, крем «Долгит» или мазь «Диклофенак»). Наносить их можно не более 4-х раз в сутки и не дольше 3-х дней подряд.
На весь период первичного лечения обеспечивается покой конечности. не стоит пытаться ходить.
После того, как боль пройдет необходимо продолжать лечение воспаления коленных связок, поскольку эта патология часто приводит к рубцовым изменениям. Важно не допустить образования рубцов.
Для этого применяются методики мануальной терапии. Они направлены на то, чтобы восстановить естественную структуру связок и сухожилий, предотвратить в будущем рецидив растяжения, разрыва и воспаления.
Комплексное лечение воспаления связок коленного сустава включает в себя следующие приемы мануального воздействия:
- массаж, усиливающий микроциркуляцию крови и лимфатической жидкости в области травмы, что способствует быстрому заживлению раневой поверхности;
- остеопатию, которая запускает процесс регенерации поврежденных тканей без образования рубцовых тяжей;
- рефлексотерапию, улучшающую состояние всех тканей организма в целом;
- кинезитерапию и лечебную гимнастику, позволяющие укрепить мышечный аппарат нижних конечностей и улучшить кровоснабжение хрящевых тканей составов, что исключает риск развития артрозов.
Проводить реабилитационное лечение воспаления коленных сухожилий можно толкьо в индивидуальном порядке. Курс зависит от состояния коленных суставов, места расположения травмы, наличия сопутствующих патологий.
так, при обнаружении неправильной постановки стопы, врач в первую очередь обратит на это внимание и проведет курс коррекции. Вероятнее всего, именно плоскостопие или косолапость стали причиной растяжения связок и последующего их воспаления.
Для того, чтобы в будущем исключить риск рецидива травмы, необходимо провести курс коррекции.
Аналогичным образом врач поступит при обнаружении патологии тазобедренного или голеностопного сустава. Также будет проводится работа при наличии избыточной массы тела и других патогенных факторов.
Если вы хотите пройти эффективный курс восстановления коленных суставов после перенесенных травм, то мы приглашаем вас на первичную бесплатную консультацию. В ходе 30-минутного приема вы узнаете обо всех возможностях и перспективах терапии в ракурсе вашего индивидуального случая.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Консультация врача бесплатно. Не знаете к какому Вам врачу, позвоните 7 (495) 505-30-40 мы подскажем.
В период реабилитации основным способом восстановления является гимнастика. Перед тем как приступить к активным упражнениям, необходимо пройти пассивную ЛФК. Разрабатывать кисть нужно, выполняя плавные сгибательные и разгибательные движения пальцев рук. Если упражнения выполняются верно, то дискомфортные ощущения вскоре исчезнут.

Базовые упражнения гимнастики кистей рук.
Возможные последствия
Осложнения возникают крайне редко как после оперативного вмешательства, так и после консервативного лечения. Наиболее распространёнными последствиями являются:
- инфекции при несоблюдении предписаний врача;
- кровотечения у пациентов с нарушением свертываемости крови;
- синдром Зудека. Последствие, характеризующееся болью и отеком всей кисти;
- коллоидные рубцы;
- аллергические реакции на медикаменты и шовный материал;
При неверно проведенной операции возможно повреждение оболочки сустава, поэтому крайне важно ответственно подойти к выбору лечащего врача, а закрытое хирургическое вмешательство должен проводить только специалист с большим опытом работы.
Прогноз и профилактика
Профилактические мероприятия направлены на установление баланса разумных нагрузок, отдыха и здорового образа жизни. Заключаются они в следующем:
- отказ от курения, чрезмерного употребления алкоголя;
- правильное питание;
- регулярные прогулки;
- спорт – под контролем профессионала, с гармоничным возрастанием нагрузки.
Стоит прислушиваться к своему организму, чтобы в случае чего сразу обнаружить признаки заболевания.
Прогноз благоприятный. Следует учитывать, что консервативное или оперативное устранение стеноза не гарантирует от последующих рецидивов и развития стенозирующего лигаментита других пальцев. Достаточно эффективной профилактической мерой в таких случаях становится изменение профессии и уменьшение бытовой нагрузки на руки. Наряду с этим проводят обучение пациента правильной рабочей позе и расслаблению мышц рук.
Специалисты в области хирургии кисти отмечают, что из-за многолетних трудовых привычек люди редко расслабляют руки даже на отдыхе. Дополнительным фактором, способствующим возникновению мышечного напряжения, становится защитная реакция на периодическую или постоянную боль. Эта реакция иногда частично сохраняется после устранения болевого синдрома. Таким образом, выработка новых двигательных стереотипов становится одним из действенных способов снизить нагрузку на руки и уменьшить вероятность развития рецидивов.
В профилактических целях рекомендуют вести здоровый образ жизни, оказаться от вредных привычек, правильно питаться и каждый день совершать пешие прогулки. Физические упражнения следует выполнять под наблюдением специалиста, не перегружать коленное соединение, темп тренировок увеличивать постепенно. Если возникли болевые ощущения или дискомфорт, нужно обратиться в клинику для осмотра.




