Дроп атака при шейном остеохондрозе
Симптомы патологии
Заболевание имеет две клинические стадии. Для каждой из них присущи свои признаки. Различают функциональную и ишемическую симптоматические фазы болезни.
На стадии функциональных нарушений, при сдавливании левой или правой артерии, а также при защемлении сопутствующих нервных волокон и окончаний, запускается механизм раздражения периартериального вегетативного сплетения ПА (в месте слияния артерий). Это приводит к появлению комплекса симптомов, который называют вертеброгенная цервикокраниалгия. Для нее свойственны три характерные группы проявлений:
- Цефалгия (головная боль), в основном, базилярная мигрень и синдром Барре-Льеу. Болезненные ощущения локализуются в задней части черепа, распространяясь до височной и теменной областей. Болевой синдром имеет разные проявления – постоянные или приступообразные, спазматические или ноющие. Боль может усиливаться при движении шеи и головы.

- Кохлеовестибулярные расстройства. К ним относятся внезапное или постоянное головокружение, проприо- и экстероцептивной этиологии. Также, при компрессии возникают паракаузии (шум, пульсация или свист в ушах) и оталгия (боли в ушах), которые сопровождаются незначительным снижением слуха.
- Зрительные нарушения. Наиболее характерные зрительные дисфункции, появляющиеся при СПА – это туман или мерцающие точки в глазах, сужение или частичное выпадение зрительного поля, повышенная фоточувствительность, песок в глазах, слезотечение. В артериях сетчатки имеют место перепады давления, наблюдается ангиопатия сосудов.
Функционально-дистонические нарушения сопровождаются такими симптомами, как спазмы и онемение шейно-плечевых и затылочных мышц; хруст шейных позвонков, при шевелении, наклоне или повороте.
В ишемической стадии, происходят преходящие или стойкие нарушения кровотока в позвоночных артериях. В результате кислородной и питательной недостаточности, возникает ряд следующих, часто повторяющихся, симптомов:
- Ишемическая транзиторная атака. Сопровождается сильным головокружением, тошнотой, рвотными приступами, нарушением зрительных и речевых функций, вестибулярными и двигательными расстройствами.

- Дроп-атака. Это приступы внезапного падения, с сохранением сознания. Появляются при повороте или наклоне головы, которые вызывают острое нарушение кровотока в ПА.
- Синкопальный вертебральный синдром Унтерхарнштайда, когда компрессия затрудняет венозный отток и провоцирует обмороки.
Практически все симптомы такого заболевания, как синдром позвоночной артерии, сопровождаются сопутствующими вегетативными симптомами. У больных наблюдается попеременный озноб и жар, повышенная потливость, похолодание ладоней или стоп, частичная гиперемия кожи (в результате ангиоспазма).
Взаимосвязь
Могут ли быть панические атаки при остеохондрозе? Могут, и объяснить их появление можно следующим механизмом развития заболевания:
- Деструктивные изменения в межпозвоночных дисках приводят к защемлению нервных окончаний.

- Сужаются кровеносные сосуды.
- Головной мозг получает меньше питания и кислорода.
- В результате дефицита важных веществ возникает приступ внезапного страха.
- Появляется психологический дискомфорт.
- Мозг пытается восполнить недостаток кислорода и питательных веществ, стараясь расширить просвет кровеносных сосудов, а для этого активно идет выработка адреналина. А этот гормон не зря именуют «гормоном страха».
Анализируя механизм возникновения явно заметна взаимосвязь остеохондроза и панических атак.
Причины возникновения
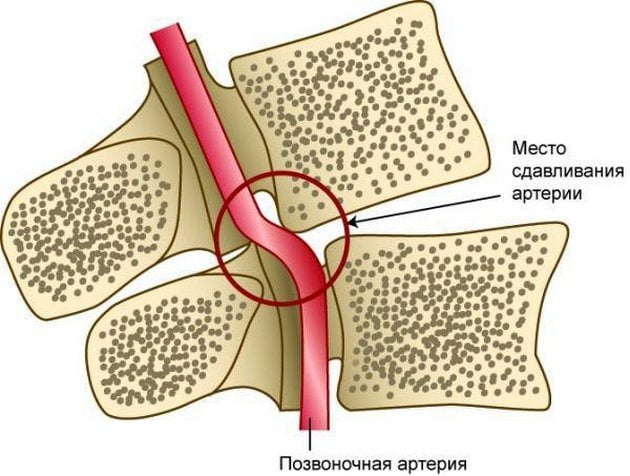
Синдром позвоночной артерии появляется на 2—3 стадии шейного остеохондроза. На этом этапе происходит деформация тел позвонков с формированием костных наростов (остеофитов). Разрушенные межпозвонковые диски постепенно смещаются за пределы позвоночного канала, что характерно для протрузий и межпозвоночных грыж. Остеофиты и грыжевые выпячивания давят на позвоночную артерию, ухудшая кровоснабжение головного мозга.
Просвет сосуда может уменьшаться из-за постоянной спазмированности мышц — ответной реакции на нестабильность шейных позвоночных сегментов, ущемление спинномозговых корешков. Сдавление артерии происходит и при образовании воспалительного отека после травмирования мягких тканей острыми костными наростами.
Врожденные

Помимо остеохондроза, причиной синдрома становятся врожденные аномалии шейного отдела позвоночника. Сужение просвета позвоночной артерии может быть спровоцировано неправильным строением артериального русла, наличием дополнительных ребер, фиброзно-мышечной дисплазией, извитостью и перегибами артерий.
Приобретенные
Из сосудистых заболеваний синдром возникает на фоне атеросклероза, артериальной гипертензии или тромбоза, системных васкулитов, эмболии, артериита. Причинами уменьшения диаметра сосуда становятся спондилез, сколиоз, предшествующие травмы шейного или грудного отдела позвоночника, формирование злокачественных или доброкачественных опухолей, послеоперационные рубцы.
Симптомы и признаки
Главный признак панической атаки – это внезапное появление страха. Тревожность при шейном остеохондрозе бывает часто, но в моменты приступа она перерастает в сильный страх и панику. Можно также назвать еще некоторые симптомы панической атаки при шейном остеохондрозе:
- Повышенная потливость.
- Учащение сердцебиения.
- Тяжелое дыхание.
- Чувство озноба.
- Одышка и удушье.

- Чувство нехватки воздуха.
- Тошнота, которая может закончиться рвотой.
- Дискомфорт в груди.
- Дрожание рук и ног.
- Создается ощущение, что находишься во сне.
- Появляются спутанные мысли, головокружение.
- Судороги.
- Нарушается работа зрительного и слухового анализатора.
Все эти признаки могут проявляться в разной мере.
Причины и патогенез заболевания
Синдром позвоночной артерии (СПА), или вертебробазилярный синдром, возникает по разным причинам. Это заболевания, аномалии или травмы:
- Невертеброгенные причины. Это врожденные патологии (атипичная извилистость или другие аномалии в строении) и патологические деструктивные изменения артерий.
- Вертеброгенные. Заболевания позвоночного столба, вызывающие нарушение нормального расположения и функционирования артерий.
Самый распространенный вертеброгенный фактор, из-за которого проявляется синдром позвоночной артерии, это остеохондроз, локализованный в шейном отделе позвоночника.

В результате дегенеративных изменений, позвонки и межпозвоночные диски деформируются. Для остеохондроза свойственны такие патологические проявления, как снижение высоты межпозвонкового просвета, наросты на позвонках и дистрофические изменения дисков. Они приводят к сопутствующим мышечным изменениям – спазмам или атрофии.
Вертебробазилярный синдром сопровождается деструктивным изменением артерий и нарушением их функциональности. Экстравазальная компрессия способствует развитию некоторых опасных патологий:
- извилистость и истончение стенок;
- появление атеросклеротических бляшек и тромбов.
Кровоток в позвоночных артериях, подвергшихся воздействию остеохондроза, постепенно нарушается. Постоянное сдавливание и неестественно искривленное состояние кровеносных магистралей, приводит к сбою кровоснабжения задних частей мозга. Ткани начинают испытывать кислородное голодание и нехватку питательных веществ. Это может спровоцировать энцефалопатию и ишемический инсульт головного мозга.
Клинические проявления сдавления позвоночной артерии могут довольно существенно отличаться у разных пациентов. Вертебрологи и неврологи выделяют несколько основных синдромов, составляющих СПА.
| Основные признаки синдрома позвоночной артерии | Характерные особенности |
| Базилярная мигрень | Головные боли в области затылка, нарушение координации движений, приступы рвоты, не связанные с приемом пищи, шум в ушах, нарушение произношения, появления мерцающих пятен или радужных полосок |
| Синдром Барре-Льеу | Боли в области шеи, распространяющиеся на затылок, зрительные и слуховые расстройства, головокружения, цефалгия (головная боль), усиливающаяся после сна, при поворотах или наклонах головы |
| Вестибуло-атактический синдром | Выраженные головокружения при поворотах головы, приступы рвоты, потемнение в глазах, пошатывание, неустойчивость во время движения, нарушение равновесия |
| Офтальмический синдром | Выпадения зрительных полей временного характера, появление в глазах кратковременных вспышек, искр, покраснение глазных яблок, их болезненность, ощущение «песка в глазах» |
| Вестибуло-кохлеарный синдром | Головокружения, ощущение неустойчивости, постоянный или преходящий шум в ушах, легкая тугоухость, паракузия, при которой звук лучше воспринимается в шумной обстановке, а не в тишине |
| Синдром вегетативных расстройств | Приливы жара или озноб, повышенная потливость, похолодание стоп и кистей, одышка, перепады артериального давления, учащенное сердцебиение, расстройство сна |
| Транзиторные ишемические атаки | Шаткость ходьбы, неустойчивость, головокружение, нечеткость речи, нарушения координации движений и способности поддерживать позу |
| Синдром Унтерхарншайдта | Кратковременные обморочные состояния при резком повороте головы или ее долгом нахождении в одном положении, последующая слабость в руках и ногах |
| Дроп-атаки | Резкая слабость, обездвиженность рук и ног, заканчивающаяся внезапным падением |
Диагностика и лечение
Симптоматика недуга схожа с проявлениями мигрени, что усложняет его выявление. Диагностика синдрома позвоночной артерии начинается с опроса больного. На этом этапе врач должен выявить группу симптомов, свойственную СПА. При надавливании на левый и правый поперечные отростки шейных позвонков у пациента возникают неприятные ощущения. Вместе с болезненностью проявляется чрезмерное напряжение затылочных мышц. Чтобы подтвердить диагноз, врач назначает:
- допплерографию экстракраниальных отделов сосудов (УЗДГ);
- КТ/МРТ позвоночника;
- РЭГ.
Эти методики позволяют установить диаметр сосудов, степень сужения и ее локализацию (справа или слева). С помощью УЗДГ можно диагностировать непрямолинейность хода артерий. КТ и МРТ позволят выявить стеноз позвоночной артерии на ранней стадии. В расшифровке аппаратного исследования будет указан код МКБ и краткое описание недуга. Если заболевание не лечить либо подобрать неправильную терапию, то пациент столкнется со следующими последствиями:
- нарушения кровообращения малого или большого сегмента головного мозга;
- неврологические нарушения (кратковременная потеря зрения, онемение конечности и т.д.);
- разрушение костной ткани из-за суженого позвонка;
- инсульт.
Первичный диагноз может быть выставлен неврологом на основании жалоб пациента, характерным признакам вегетативных расстройств, данных анамнеза. Проводятся функциональные тесты для выявления дискоординации, неустойчивости в положении стоя со сдвинутыми вместе стопами, с закрытыми глазами и вытянутыми прямо перед собой руками (поза Ромберга). К обследованию пациента подключаются отоларинголог, офтальмолог, вестибулолог.
УЗДГ сосудов шеи и головы используется в основном для определения скоростных характеристик кровотока. Исследование помогает оценить проходимость позвоночных артерий, направление, характер движения крови. Ультразвуковая допплерография доступна, не несет какой-либо лучевой нагрузки. При ее проведении контраст не применяется, поэтому побочные проявления процедуры полностью исключены.
Магнитно-резонансная томография наиболее информативна для оценки состояния мягкотканных структур. Она применяется для обнаружения травм, злокачественных и доброкачественных опухолей. По результатам МРТ можно выявить воспалительные или деструктивно-дегенеративные процессы, протекающие в шейном отделе позвоночника.
Рентген
Исследование проводится с использованием функциональных проб в двух проекциях для обнаружения вертебральных патологий — спондилеза, гипермобильности, подвывихов шейных суставных отростков, аномалий строения. Рентгенография наиболее информативна при остеохондрозе. На полученных изображениях отчетливо визуализируется уменьшение промежутков между позвонками, изменение их формы с образованием остеофитов.
Анализ крови
Результаты клинического анализа крови помогают оценить общее состояние здоровья пациента. На протекающий в организме воспалительный процесс указывает повышенная скорость оседания эритроцитов. Биохимические исследования обычно показаны при подозрении на системные патологии, например, ревматоидный артрит. Устанавливаются уровни сиаловых кислот, антинуклеарных антител, ревматоидного фактора.
«Что делать?» и «Как вылечить?» — ответы на эти вопросы должен дать врач-невропатолог. Он направит на необходимые исследования и проведет первичный осмотр.
Для выявления патологий используют :
- МРТ, если нет возможности провести такое исследование, то делают рентген с функциональными пробами;
- вертебральную допплерографию при повороте, наклоне головы;
- дуплексное ультразвуковое сканирование является, практически, основным исследованием для определения состояния артерий (диаметр просвета, толщина стенок, скорость кровотока).
Важным моментов для терапии лечение делится на два этапа.
- Устранение причины возникновения заболевания.
- Лекарственная терапия.
Во время первого этапа выявляется, что именно привело к сужению артерии. Если присутствует механическое сдавление при смещении, подвывихов позвонков, убирается причина при помощи мануального терапевта, в тяжелых случаях назначается операция.
Лечение может проводиться на начальных стадиях дома, а в запущенных – исключительно в стационаре. Оно обязательно включает в себя комплекс мероприятий в виде:
- лекарственной (противовоспалительные, сосудистые);
- физиопроцедуры;
- ЛФК.
Медикаментозная терапия состоит из несколько направлений.
- Противовоспалительное — применение нестероидных препаратов (диклофенак, нурофен).
- Улучшение оттока крови — троксерутин.
- Снятие гипоксии ноотропные препараты.
- Улучшение кровообращения головного мозга — пироцетам.
- Антиоксиданты — мексидол.
- Витамины группы В.
Выполнение массажа, самомассажа шеи, воротниковой зоны отлично справляется с этой задачей. Исключением является острый период заболевания, при котором массаж может быть опасен.
Вылечить начальные стадии помогает применение:
- постизометрическая релаксация мышц (мягкая мануальной терапия);
- иглоукалывание;
- физиопроцедуры с использованием тока или прогревания.
При неэффективности консервативной терапии назначается операция. Она обычно включает в себя:
- удаление костных наростов, опухолей, которые приводят к компрессии сосудов;
- расширение костного канала пролегание артерий;
- эндартерэктомия (удаление дефектной части сосуда) с последующей его пластикой.
Хирургическое вмешательство проводиться в крайнем случае, когда синдром напрямую угрожает жизни пациента.
Лечебная физкультура строго обговаривается с врачом ЛФК, так, как активные упражнения противопоказаны в период обострения. Вредно и их отсутствие.
Гимнастика верхних конечностей
- Движения пальцами кисти, как всеми вмести, так каждым по отдельности (сгибать, разгибать, широко растопыривать) насколько хватит фантазии.
- Круговые движения кистями, в локтевых, плечевых суставах с увеличением амплитуд (с палкой).
- Плечи подтягивать к шеи, отводить назад до сведения лопаток, вперед — обнимая себя.
- Головой осторожно кивать в разные стороны только после снятия обострения. Иначе при поворотах головы длинная мышца шеи может сдавить позвоночную артерию, в итоге состояние ухудшится.
Гимнастика увеличивает замедленный кровоток, тем самым улучшая состояние.
ЛФК при остеохондрозе шеи по методу доктора Шишонина
Лечение дома
Народными средствами улучшают свойства крови уменьшая ее вязкость. Для разжижения используют чеснок и конский каштан. Сборы трав, боярышник помогает справиться с повышением давления, расширить сосуды.
Обязательно назначают ношение в периоды обострения специального поддерживающий ортопедический воротник Шанца. Он помогает разгрузить шейный отдел и снизить явления ишемии. Начинать ношение следует с 10-15 минут в день, постепенно доводя до 1 часа.
Как не допустить в будущем?
Предупредить развитие панических атак можно, если придерживаться следующих рекомендаций:
- Ежедневно совершать прогулки на свежем воздухе.
- Искоренить вредные привычки.
- Уделять достаточное количество времени для полноценного сна и выбирать ортопедические спальные принадлежности для правильного положения позвоночника.
- Уделять время физическим нагрузкам. Полезно заниматься плаванием, йогой.
- Если трудовая деятельность связана с длительным сидением за столом, то периодически вставать и делать простые упражнения.
- Сбалансировать рацион.
- Не допускать силовых нагрузок, отказаться от занятий тяжелой атлетикой, бодибилдингом.
- Ежедневно перед сном принимать горячий душ, чтобы убрать мышечное напряжение.
Самое главное в профилактике панических атак – это проведение терапии основного заболевания.
Методы лечения

При остром нарушении мозгового кровообращения при синдроме позвоночной артерии требуется неотложная госпитализация больного. В остальных случаях лечение проходит в стационаре или амбулаторно по составленной неврологом терапевтической схеме. Пациентам назначается ношение воротников Шанца различной степени жесткости в течение дня.
Пациентам с СПА назначаются препараты различных клинико-фармакологических групп, в том числе для лечения шейного остеохондроза. Для устранения отеков, усугубляющих компрессию позвоночной артерии, применяются средства с троксерутином и диосмином. Восстановить оптимальный кровоток помогает прием Трентала, Винпоцетина, Нимодипина, Циннаризина. В терапевтические схемы также включаются:
- нейропротекторы — Милдронат, Триметазидин, Пирацетам;
- препараты с витаминами группы B — Комбилипен, Мильгамма, Нейромультивит;
- спазмолитики — Баралгин, Спазган, Максиган;
- миорелаксанты — Сирдалуд, Баклосан, Мидокалм.
Для предупреждения рецидивов остеохондроза, частичного восстановления поврежденных тканей рекомендован длительный прием хондропротекторов — это Терафлекс, Структум, Артра, Дона.
Остеохондроз развивается на фоне деструктивных нарушений в межпозвоночных дисках. Заболевание прогрессирует постепенно, и симптомы появляются не сразу. Некоторые признаки не всегда указывают на проблемы в позвоночном столбе, но связаны с заболеванием. Панические атаки при остеохондрозе шейного отдела наравне с болевым синдромом развиваются из-за дегенеративных изменений.
Причины
Одна из главных причин, по которой возникают панические атаки при шейном остеохондрозе – это нарушения в межпозвоночных дисках. Привести к таким проявлениям могут протрузии, межпозвоночные грыжи. Все эти процессы существенно нарушают проходимость кровеносных сосудов и проводимость нервных окончаний, что сказывается на работе головного мозга.
Повысить вероятность развития панических атак при шейном остеохондрозе могут следующие причины:
- Физические перегрузки.
- Тревожные расстройства.
- Дефицит в организме магния и цинка.
- Частые стрессовые ситуации.
- Период вынашивания малыша.
- Прием гормональных препаратов.
- Употребление спиртных напитков.
- Длительное нахождение в неудобной позе.
- Переутомление.
- Нагрузка на шейный отдел позвоночника.
- Нахождение в замкнутом пространстве.
- Общественные места с большим скоплением людей.
Чаще всего комбинируется сразу несколько причин, что и приводит к появлению панических атак при шейном остеохондрозе.
Что делать?
Рекомендации следующие:
- Если у вашего близкого человека начинается приступ панической атаки, то попросите его сесть.
- Разговаривайте с ним спокойно и мягко.

- Держите его за руку.
- Для успокоения дайте седативный препарат (Пустырник, Валериана, Новопассит).
- Для восстановления дыхания попросите сделать несколько дыхательных упражнений.
Для предупреждения в будущем панических атак важно предпринять следующие действия:
- Устранить мышечное напряжение.
- Снять давление с нервных окончаний и кровеносных сосудов.
- Убрать воспалительный процесс.
- Нормализовать кровообращение.
Лечение панических атак при шейном остеохондрозе предполагает терапию и самого заболевания. В ее основе лежит прием следующих групп препаратов:
- Для устранения чувства тревожности и страха рекомендуется прием седативных лекарственных средств: «Афобазол», «Грандаксин». Назначать их должен специалист, поэтому лучше обратиться к психотерапевту.
- Для купирования болевого синдрома можно принять «Кетанов», «Диклофенак».
- Улучшат кровообращение в шейном отделе «Винпоцетин», «Вазобрал».
- Витаминные комплексы для устранения дефицита важных витаминов и минералов, а также улучшение функционирования нервной системы.
После устранения острого периода необходимо добавить физиотерапевтические процедуры, массаж, комплекс лечебной гимнастики. Все эти методы позволят снизить вероятность наступления панических атак.
При дроп-атаках
Дроп-атака при шейном остеохондрозе развивается в течение нескольких минут, но нарушает психическое равновесие, выводит из рабочего ритма. Психотерапевты предлагают во время приступа:
- Лечь на диван или сесть удобно в кресло.
- Успокоиться.
- Послушать приятную музыку.
- Провести аутотренинг.
- Поговорить с кем-нибудь.
- Специалисты рекомендуют освоить технику диафрагмального дыхания для нормализации психологического состояния, освоить приемы точечного массажа.
- Если принятые меры не помогают, то принять седативный препарат: «Экстракт валерианы», «Пустырник», «Корвалол».
- После нормализации состояния важно посетить специалиста и пройти комплексное лечение с применением нескольких методов, что позволит предотвратить развитие панических атак.
Чем опасны?
Снижение гибкости в суставах, эластичности мышц и другие признаки старения организма – безусловные спутники пожилых людей – это естественный процесс.
Боли при движении и в покое начинают досаждать человеку значительно раньше естественного срока старения, иногда это заканчивается инвалидизацией или значительным снижением качества жизни.
Неумелое лечение так же опасно, как и бездействие, поскольку в первом случае патология без качественного лечения усугубляется, в во втором – неумелая терапия может закончиться внезапной инвалидизацией или стойким ухудшением самочувствия, ведь лечебные манипуляции затрагивают две наиболее важные системы организма – нервную и сосудистую.
Регулярное развитие панических атак опасно для организма. Вред заключается в следующем:
- Испытывая физиологические симптомы в виде тошноты, головокружения, болевого синдрома человек пытается принять лекарства, которые в большом количестве вредят здоровью и могут просто не сочетаться друг с другом.
- Боли в груди пациенты путают с сердечными проблемами. Принимая препараты от сердца, наносится серьезный вред организму.
- Панические атаки провоцируют развитие у человека фобий разного характера.
- Если приступ панической атаки случается у водителя автобуса, то это представляет опасность уже не только для него, но и для пассажиров.
- Регулярные приступы провоцируют развитие или обострение других заболеваний.
- Панические атаки могут подтолкнуть человека к суициду.
Физиотерапия
С первых дней лечения пациентам назначаются физиотерапевтические процедуры. Они не только стимулируют улучшение мозгового кровообращения, но и усиливают эффект от курсового приема препаратов. Физиотерапевтические мероприятия безболезненны, хорошо сочетаются между собой, оказывают длительное положительное воздействие на организм человека, не провоцируют побочных реакций при правильном проведении.
Процедуры
Наиболее востребованы при СПА, возникшем на фоне шейного остеохондроза, диадинамотерапия, УВЧ-терапия, лазеротерапия, магнитотерапия, ударно-волновая терапия. Пациентам назначаются до 10 процедур для улучшения кровоснабжения поврежденных тканей и всех отделов головного мозга кислородом и питательными веществами.
Если СПА сопровождается болями в шее и затылке, то используется электрофорез или ультрафонофорез с анальгетиками, анестетиками.
Массаж
В терапии СПА применяется классический, точечный, вакуумный массаж. Но особенно полезен миофасциальная массажная методика, которая направления на устранение патологического напряжения мышц шеи и плечевого пояса. Массажист воздействует на мышечные волокна, края сухожилий, места прикрепления мышц, фасций.
Упражнения
Для снятия тонического напряжения мышц шеи применяется постизометрическая релаксация — сочетание мягкой мануальной терапии с ЛФК. Пациенты занимаются под руководством врача, который задает направление движений, дозирует физические нагрузки. Во время занятий выполняются упражнения на растяжку. Они способствуют увеличению промежутков между позвонками, устранению сдавления позвоночной артерии. Врач ЛФК может назначить и такие упражнения:
- сесть, положить сцепленные в замок пальцы на затылок. Пытаться запрокинуть голову, оказывая сопротивление руками в течение 20 секунд. Повторить упражнение с наклоном головы вниз, поместив руки под подбородком;
- сесть, приложить ладонь к щеке. Поворачивать голову в эту сторону, оказывая сопротивление рукой. Выполнить упражнения в другую сторону.
Народные методы
Для СПА характерны симптомы, которые не получится устранить с помощью народных средств. Растирки и настои неэффективны при дроп-атаках, зрительных и слуховых расстройствах. Их мягкое седативное действие небезопасно при головокружениях, нарушении координации движений. После проведения основной терапии с разрешения врача можно использовать водочные растирания.
Если не удалось устранить причину СПА консервативными методами, проводится хирургическая операция. Показанием к ней также становится угроза ишемического поражения головного мозга. В ходе хирургического вмешательства устраняется компрессия позвоночной артерии, иссекаются костные наросты, реконструируется кровеносный сосуд.
Лечение остеохондроза шейного отдела позвоночника
На Востоке говорят, что возраст человека определяется по состоянию его суставов. Трудно с этим не согласиться, так как больные суставы любой части позвоночника, это ограничение опорно-двигательной активности всего скелетного каркаса человека. А, в случае, дегенеративно-дистрофических нарушений в суставных компонентах – проблема здорового функционирования хрящевых тканей становится не только болезненной, но и опасной. Чтобы предупредить опасные признаки и симптомы неврологического заболевания, следует придерживаться некоторых правил лечебной профилактики:
- С детских лет следить за осанкой.
- Обязательно употребление в пищу достаточного количества минеральных и витаминных компонентов.
- После длительного пребывания в сидячем или лежачем положении необходимо расслаблять свою опорно-двигательную систему разминочными упражнениями.
- Выпивать не менее полутора литров жидкости в сутки.
- Вести физически активный образ жизни.
- Немаловажное значение для здорового состояния позвоночной системы имеет контроль над лишним весом.
Берегите себя и будьте здоровы!
В зависимости от стадии патологии (ремиссия или обострение), формы заболевания (острая или хроническая), выраженности клинических проявлений (наличие или отсутствие болевого синдрома) подбираются различные методы терапии.
Это может быть:
-
Консервативное лечение (медикаментозное и немедикаментозное);
-
Оперативное вмешательство;
-
Сочетания консервативных и оперативных методик.
Остановимся на классических методах терапии. Знание и грамотное использование простых методик, в том числе, лечебной физкультуры, массажа и самомассажа, существенно облегчает самочувствие человека, испытывающего боли в шее при остеохондрозе. В случае длительно протекающих дегенеративных процессов лучше пройти обследование в условиях стационара или амбулаторно, и только после этого применять лечебные процедуры.
Если нет возможности пройти обследование, то рекомендуется применять щадящие методы, например, выполнять упражнения, направленные на гидратацию – насыщение межсуставного пространства жидкостями за счет улучшения кровоснабжения в области шеи и затылка.
Лечебная гимнастика при правильном выполнении упражнений творит чудеса. Предложено множество методик, но все они основаны на усиленном питании хрящевых и костных тканей. Принцип ЛФК заключается в восстановлении кровоснабжения в поврежденном участке тела.

Запрещено во время ЛФК сильно вращать и нагибать голову, допускается только имитация таких движений. Этот метод показал свою эффективность, несмотря на очевидную простоту.
Правильное применение ЛФК – это использование физических упражнений без:
-
Длительных нагрузок на суставы шеи (один комплекс упражнений выполняется не более 2 минут);
-
Поворотов, наклонов и вращений шеей (такие упражнения усугубляют патологические процессы в суставах и межпозвоночных дисках).
Показаны мелкие (неглубокие) наклоны головой, которые не приводят к движению суставов, но усиливают приток крови к ним. Такие наклоны по движению напоминают еле заметное кивание головой, означающее ответ «да». Через некоторое время, примерно через 30 минут, повторяется движение, напоминающее ответ «нет».
Можно также выполнять упражнения, имитирующие движение головы вперед (ограничивая рукой лобную часть головы) и назад (ограничивая движение головы руками в области затылка).
Массаж необходимо делать осторожно, без силовых нагрузок. Неумелый, непрофессиональный массаж может закончиться плачевно. Движения должны распространяться на шейный отдел, воротниковую зону и часть спины.
Массаж выполняется в положении лежа на животе, в крайнем случае, в положении сидя.
Методики основаны на следующих техниках:
-
Поглаживание. Воздействие на поверхностные слои кожи. Ладонями рук или кончиками пальцев от головы и ниже до верхней трети середины спины. Поглаживание от основания шеи может быть также зигзагообразным;
-
Выжимание. Воздействие на глубокие слои кожи в верхней трети спины. Пальцами рук (большим и указательным) поперек шеи проводят движения по захвату кожи, напоминающие выжимание. Это делается осторожно, не вовлекаются ткани, близкие к позвонкам;
-
Растирание. Цель процедуры – разогреть кожу и усилить кровоток в воротниковой зоне. Выполняется крайне осторожно. Не допускается воздействие на остистые отростки позвонков. Растирание можно заменить движениями, напоминающими пиление, или круговыми поглаживаниями;
-
Разминание. Имеет ограниченное значение, так как воздействует на очень глубоко лежащие ткани, что может усугубить патологию.
Самомассаж при шейном остеохондрозе выполняется, сидя в удобном положении. Используют методы поглаживания, кругового растирания в области шеи или плеч. Целесообразно метод самомассажа сочетать с втиранием различных мазей, усиливающих кровоток и снимающих болевые ощущения в разминаемой зоне.
Это простое устройство из пластмассы, имеющее шипы, которые воздействуют на участки кожи. Человек ложится на шипы или прикладывает их к телу, тем самым вызывая раздражение кожных рецепторов, отвечающих за физиологические процессы в организме.

В некоторых случаях аппликатор помогает и надолго снижает боль, вызванную шейным остеохондрозом. Кроме того, приспособление иногда повышает работоспособность человека, благотворно влияет на тургор кожи, нормализует сон и кровообращение, восстанавливает подвижность суставов.
Противопоказания к использованию аппликатора Кузнецова – инфекционные, опухолевые, кожные и сосудистые заболевания. Перед использованием прибора пациент должен посоветоваться с лечащим врачом или самостоятельно протестировать это нехитрое приспособления на себе с помощью кратковременных прикладываний аппликатора и наблюдения за самочувствием.
Ортопедические подушки для сна являются эффективным средством профилактики. Во многих случаях остеохондроз усугубляется из-за дополнительного передавливания шейной артерии и нервных корешков во время сна на неудобной подушке. Ортопедическое изделие обеспечивает равномерное горизонтальное положение человека во время сна и, тем самым, гарантирует физиологически полноценное кровоснабжение головного мозга.
При выборе подушки следует учитывать индивидуальные анатомические особенности человека и соотносить их с объемом и характеристиками наполнителя. Правильно подобранная подушка приносит ощутимую пользу больному остеохондрозом шейного отдела позвоночника.
Препараты и лекарства при шейном остеохондрозе
Арсенал лекарственных средств и препаратов для лечения шейного остеохондроза весьма обширен:
-
Анальгетики (нестероидные препараты, снимающие болевые ощущения). Обычно их назначают в виде таблеток или капсул. Следует помнить, что большинство таких лекарств вызывают раздражение слизистой оболочки пищеварительного тракта. Среди современных препаратов, используемых для снятия болевых ощущений при остеохондрозе – диклофенак, пироксикам;
-
Противовоспалительные(стероидные). Это гормональные препараты, которые снимают воспалительные явления и, тем самым, устраняют болевые ощущения. Наиболее часто при остеохондрозе шейного отдела применяются таблетки и мази на основе гидрокортизона, преднизолона или дексаметазона;
-
Хондропротекторы. Важным компонентом комплексного лечения является прием хондропротекторов — например, препарата Алфлутоп. Инъекционная форма обеспечивает максимальную биодоступность и быстроту действия препарата, который помогает остановить прогрессирование разрушения хряща, снимает воспаление и стимулирует синтез гиалуроновой кислоты. Благодаря быстрому наступлению эффекта нет нужды в длительных курсах препарата. Дополнение им лечения артрита позволяет сократить дозировку и длительность применения НПВП.
-
Миорелаксанты – это препараты, расслабляющие мышечный тонус. Они применяются в хирургии и ортопедии, как вспомогательные средства для купирования болей. Такие лекарства вводятся парентерально, и поэтому всегда под наблюдением врача. Для лечения остеохондрозов используют препараты из двух фармакологических групп: глицерина и бензимидазола. Имеется обширный перечень противопоказаний;
-
Витамины. При остеохондрозе шейного отдела назначаются витамины, благотворно воздействующие на периферическую нервную систему и улучшающие проводимость. Водорастворимые витамины: В1, В6, В12, жирорастворимые витамины: А, С, D, Е. В последние годы стали чаще назначать комбинированные препараты, содержащие как обезболивающие, так и витаминные компоненты. Одно из таких лекарств – Мильгамма композитум. Эффективный препарат состоит из витаминов группы В на основе пиридоксина и тиамина, а качестве обезболивающего содержит лидокаин;
-
Мази и гели для наружного применения. Это самая доступная для применения в домашней обстановке группа лекарственных препаратов. Их делят на снимающие воспаление, согревающие и обезболивающие. Такие средства часто рекламируются, наиболее популярные: вольтарен эмульгель, нурофен, фастум-гель. При шейном остеохондрозе далеко не все мази эффективны, кроме того, из-за доступности они иногда применяются необоснованно и без учета особенностей патогенеза. Перед применением любых лекарств необходимо пройти обследование у врача.






