Сколиоз позвоночника – что это такое, симптомы у взрослых, стадии, спины

Краткие анатомические сведения о позвоночнике
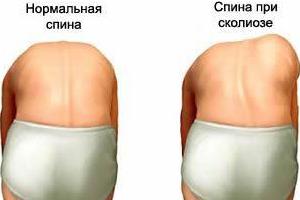
Сколиоз – это сложная стойкая деформация позвоночника, сопровождающаяся, в первую очередь, искривлением в боковой плоскости с последующим скручиванием позвонков и усилением физиологических изгибов позвоночника. При прогрессировании сколиоза развивается деформация грудной клетки и костей таза с сопутствующим нарушением функции органов грудной полости и тазовых органов.
Самыми опасными периодами в отношении развития и прогрессирования сколиоза являются этапы интенсивного роста: от 4 до 6 лет лет и от 10 до 14 лет. При этом следует быть особенно внимательными к здоровью ребенка на этапе полового созревания, которое у мальчиков происходит в 11-14 лет, а у девочек в 10-13 лет. Риск усугубления сколиотической деформации увеличивается в тех случаях, когда к началу этих периодов у ребенка уже есть рентгенологически подтвержденная первая степень сколиоза (до 10 градусов).
Сколиоз не следует путать с обычным нарушением осанки. Нарушение осанки можно исправить с помощью обычных физических упражнений, обучения правильной посадке за столом и других подобных мероприятий. Сколиоз же требует специального комплексного систематического лечения в течение всего периода роста пациента.
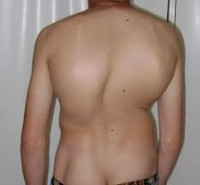
Сколиоз
Сколиоз не возникает без воздействия каких-либо патологических причин. Заболевание является следствием неправильного образа жизни или длительного течения сопутствующих болезней. Развитие сколиоза 2 степени происходит под воздействием внешних и внутренних факторов. Внешние причины включают такие процессы, как:
 Выбор нерациональной позы;
Выбор нерациональной позы;- Ношение тяжестей на одной стороне;
- Получение травм позвоночного столба;
- Перенесенные в детском возрасте дегенеративные заболевания суставной ткани;
- Малоподвижный образ жизни.
Основной причиной развития сколиотических изменений является выбор нерациональной позы. Поза человека зависит от оформления рабочего места. Правильное положение определяется по углам относительно пола. При принятии нужной позы спина располагается перпендикулярно к полу. Допускается угол наклона вперёд, не превышающий 25 градусов.
Если же рабочее место оформлено неправильно, возникают различные патологические процессы в позвоночнике. При низко расположенной поверхности стола человеку требуется сильно наклоняться вперед. Угол значительно увеличивается. Такое смещение влечет усиление давления на межпозвоночные диски. Появляются тянущие боли в спине.
Сколиоз различной степени часто диагностируется у людей, которые носят тяжести на одной стороне. Такая проблема выявляется у детей школьного возраста. Ношение учебной сумки на одной стороне тела заставляет столб принимать нерациональную форму. По этой причине специалисты рекомендуют многим родителям приобретать специальные ранцы. Они необходимы для правильного распределения веса учебников по всей протяженности позвоночного столба.
Эта же проблема свойственна мамам. Для выполнения каких-либо дел многие женщины носят ребенка в противоположной руке. Вес ребенка изменяет распределение нагрузки на спину. Возникает растяжение мышечной ткани с одной стороны. Каркас позвоночника искривляется, развивается 2 степень сколиоза. Уменьшить риск осложнений поможет равномерное распределение нагрузки. Для этого необходимо перемещать ребенка на различные руки. Смена стороны поможет равномерно работать мышечной ткани.
Причиной сколиоза может стать полученная травма. Травмирование у некоторых пациентов вызывает незначительное смещение сегмента. Невооруженным глазом патологию сразу не выявить. Появление дуги искривления происходит постепенно. Если этот процесс диагностируется поздно, увеличивается риск развития дополнительных осложнений.
Рахит часто поражает маленьких детей. Развивается болезнь из-за недостатка витаминов и минералов в организме ребенка. Причиной этого является неправильное питание матери во время беременности. Процесс характеризуется отсутствием твердости костной ткани. У таких деток не закрываются роднички на черепе, наблюдается замедленный рост. Принятие сидячей позы увеличивает нагрузку на позвоночный столб. Происходит развитие нескольких дуг искривления.
Полиомиелит является вирусным заболеванием спинного мозга. В организм попадает болезнетворный микроорганизм, который вызывает паралич позвоночного отдела. На фоне полиомиелита происходит нарушение состава всей костной ткани пациента. Наблюдается заметное скручивание костей по продольной оси. Люди, которые переболели полиомиелитом, имеют различные группы инвалидности. Во многих случаях диагностируется сколиоз, сопровождающийся кифозом грудного отдела позвоночника.

Сколиотические изменения выявляются и вследствие ведения малоподвижного образа жизни. У человека происходит ослабление мышечного каркаса спины. Мышцы перестают удерживать позвоночник в правильном положении. Это вызывает сильное смещение сегментов по разнообразным плоскостям. Таким пациентам рекомендуется увеличить физическую активность и заниматься спортом.
Внутренние причины развития сколиоза выделяются следующие:
- Неправильное формирование сегментов;
- Наличие сопутствующих заболеваний суставов или межпозвоночных дисков;
- Нерациональное питание.
Редко у ребенка неправильно формируется один или более сегментов при внутриутробном развитии. Наблюдается недоразвитость позвонков или наличие лишних сегментов. При этом столб меняет линию расположения. Причиной сколиоза при этом может стать и клиновидный сегмент. Патология сопровождается не развитием одного из ядер позвоночника.
Расположение позвонков может изменяться и на фоне развития заболеваний суставов или межпозвоночных дисков. Опасной формой таких патологий является остеохондроз. При этом заболевании происходит частичное разрушение оболочки одного сегмента. Он ложится на соседний позвонок. Межпозвонковый диск сдавливается.
К причинам сколиоза 2 степени относится и нерациональное питание. Нехватка витаминов и минералов вызывает дегенеративные процессы в организме. На появление сколиоза оказывает воздействие нехватка кальция, витаминов группы В. Данные вещества отвечают за правильное формирование костной ткани и нормализацию нервной системы. Их недостаток вызывает разрушение костей и позвонков. Выявляются нарушения функций мышечной и нервной ткани.
– Позвоночник. Позвоночник представляет собой столбец с мелкими костями (позвонками), которые поддерживают всю верхнюю часть тела. Позвонки сгруппированы в три раздела:
- 7 позвонков-шеек (C), которые поддерживают шею;
- 12 торакальных, или грудных (T) позвонков, которые подключаются к грудной клетке;
- 5 поясничных (L) позвонков низкой и самый большой кости позвоночника. Большая часть веса тела приходится на поясничные позвонки.
Число означает местоположение позвонка в пределах своей области. Например, C4 – четвертый позвонок вниз в шейном отделе, Т8 – восьмой грудной позвонок.
– Крестец. Ниже поясничной области расположен крестец – костная структура в форме щита, которая соединяется с тазом на крестцово-подвздошных суставах. В конце крестца – 4 крошечных позвонков, известных как копчик. Все позвонки образуют позвоночный столб. В верхней части туловища колонна позвонков обычно искивлена наружу (кифоз), в то время как нижняя часть спины – искривлена во внутрь (лордоз).
– Диски. Позвонки в позвоночнике отделены друг от друга небольшими подушками хряща, известными как «межпозвонковые диски». Внутри каждого диска – желеобразное вещество, студенистое ядро, окруженное жестким фиброзным кольцом. Диск на 80% состоит из воды. Такая структура делает диски упругими и сильными. Они не имеют самостоятельного кровоснабжения, а их питание поддерживают близлежащие кровеносные сосуды.
– Остистые отростки. Каждый позвонок в позвоночнике имеет ряд костных образований, известных как «остистые отростки». Остистые и поперечные отростки выполняют функции малых рычагов для мышц спины, позволяя позвоночнику быть гибким.
– Позвоночный канал. Каждый позвонок и его остистые отростки окружают и защищают центральное арочное отверстие. Это ровные арки идут вниз по позвоночнику и образуют позвоночный канал, который охватывает спинной мозг и нервы центрального ствола, которые соединяют мозг с остальным телом.
Сколиозом позвоночника принято называть его трехмерную деформацию более чем на 10 градусов в вертикальном положении. Симптомы этого заболевания широко варьируются в зависимости от возрастной группы и медицинской истории пациента Принято разделять сколиоз на структурный, который можно корректировать, так и неструктурный (корректируемый).
- К некорректируемому сколиозу относят такие виды, как идиопатический, при врожденных аномалиях развития и вызванные структурными изменениями;
- К корректируемому сколиозу относят такие виды, как вызванные разной длиной ног, воспалением и острой болью.
В норме кривизна позвоночника может доходить до 10 градусов, торакальный кифоз (от Т2 до Т12) от 20 до 40 градусов, а поясничный лордоз (от Т12 до S1) от 30 до 60 градусов.
До сих пор не определено единой этиологии сколиоза. Как правило, сколиоз – многофакторный процесс. Тем не менее, последние проведенные исследования выявили определенные ассоциации, которые повышают риск развития сколиоза:
- Остеопения и остеопороз в популяции связаны с развитием сколиоза. Низкий уровень минеральной плотности костей был выявлен у подростков с более серьезными искривлениями;
- Подростковый идиопатический сколиоз может быть результатом аномально низкой степени минерализации костной ткани во время быстрого роста костей;
- Уровень тромбоцитарного кальмодулина был снижен у пациентов с прогрессивно нарастающим сколиозом по сравнению с устойчивой формой заболевания. Было высказано предположение, что поскольку тромбоциты и мышцы имеют сходные сократительные белки, миопатия в основе патологического процесса может внести свой вклад в развитие сколиоза;
- Дефицит мелатонина был связан с развитием сколиоза в моделях у животных, но это еще не было продемонстрировано на приматах или людях;
- CHD7 – это первый ген, связанный с развитием идиопатического сколиоза.
Профилактика заболевания
Профилактика сколиоза включает в себя следующие превентивные методы:
- Следите за своей осанкой и за осанкой своих детей – держите спину ровно, как при занятиях за столом, так и при ходьбе;
- Спите на ровной поверхности, если есть возможность — на ортопедическом матраце;
- Следите за своим весом, не допускайте ожирения;
- Больше пейте, не менее 2-3 л чистой воды в сутки;
- Старайтесь питаться пищей, обогащенной витаминами и макро- микроэлементами (минералами);
- Больше двигайтесь, по утрам делайте зарядку, катайтесь на велосипеде, играйте в футбол, плавайте;
- Если у Вас сидячая работа, подберите себе максимально удобное кресло, чтобы его спинка поддерживала Вашу спину в ровном положении, а его высота, и высота стола, не позволяли ногам быть слишком согнутыми;
- При сидячей работе, каждый час обязательно делайте перерыв, желательно с небольшой зарядкой.
В 30% случаев именно дети страдают от сколиоза. Болезнь часто можно спутать с нарушением осанки. У многих пациентов сколиоз может оставаться неустановленным до смерти. Болезнь постепенно приводит к нарушению осанки и негативным симптомам в организме.
Чтобы в спине не появилось искривление и сколиоз, выполняйте такие профилактические мероприятия:
- Женщина при беременности должна принимать витамин В12 или фолиевую кислоту. Тогда у ребенка не будет врожденного сколиоза;
- Малыша в первый год жизни нельзя стараться посадить насильно раньше положенного срока;
- Ребенок постарше всегда должен сидеть за столом с прямой спиной и не давать большую нагрузку на позвоночник. Ходить в школу нужно только с ранцем, который позволит распределить вес книг на спину равномерно;
- Избегайте длительного сидения в одной позе. Необходимо делать перерывы и разминки;
- Соблюдайте правила питания и добавляйте в рацион много витаминов;
- Занимайтесь гимнастикой ежедневно или делайте регулярно утреннюю зарядку;
- Пойдите на плавание или волейбол. Эти виды спорта оказывают отличную профилактику сколиоза;
- Сразу начинайте лечить любые заболевания в позвоночнике.
Родители должны выполнять для новорожденного ребенка постоянную профилактику сколиоза. Врач даст рекомендации насчет ежедневных правил и процедур.
Чтобы с детства у ребенка не начался сколиоз, необходимо выполнять такие меры профилактики:
- Каждые 40 минут нужно давать малышу перерыв от сидячей работы;
- Постоянная физическая активность и прогулки на свежем воздухе;
- Использование ортопедического матраса и правильной подушки. Здоровый сон будет положительно сказываться на состоянии позвоночника;
- Выбор стула для ежедневного выполнения уроков. В момент сидения колени ребенка должны быть в виде прямого угла. Спинка стула обязана поддерживать позвоночник в ровном положении. Подойдет небольшой офисный стул без колесиков;
- Ребенок всегда должен держать спину прямо и следить за осанкой;
- Разрешайте ежедневные игры с друзьями и занятие любимым видом спорта;
- Отдайте ребенка на плавание для укрепления мышц спины;
- Купите ранец для школы, чтобы нагрузка от книг распределялась на спину равномерно и не вызывала искривления.
Характеристики сколиоза
– Определение сколиоза по форме кривой. Сколиозы часто классифицируются по форме кривой, либо как структурные или неструктурные.
– Определение сколиоза по его расположению. Расположение структурной кривой определяется расположением апикального позвонка. Это кость в самой высокой точке (вершине) в спинном горбе. Этот конкретный позвонок также очень тяжело вращается во время заболевания.

– Определение сколиоза по его направлениям. Направление кривой в структурном сколиозе определяется выпуклостью (округлением) стороны кривой в поворотах вправо или влево. Например, врач поставит диагноз пациенту, имеющему правый грудной сколиоз, если апикальный позвонок (расположенный на верхушке, обращенный кверху) в грудном отделе позвоночника (в верхней части спины), а кривая поворачивает вправо.
– Определение сколиоза по его величине. Величину кривой определяют, проводя измерения длины и угла наклона кривой на рентгеновском изображении.
– Структурный сколиоз. Позвонки поворота и скручивания позвоночника изогнуты в разные стороны. При скручивании, грудная клетка с одной стороны выталкивается наружу, так что пространство между ребрами расширяется, и лопатки выступают, производя деформацию грудной клетки или горб. Другая половина грудной клетки закручивается внутрь, сжимая ребра.
– Неструктурный сколиоз. Неструктурный сколиоз представляет собой простое боковое отклонение позвоночника, без структурных анатомических изменений позвонков и позвоночника в целом, в частности нет фиксированного поворота позвоночника, характерного для структурного сколиоза.
Причины сколиоза
Сколиоз у взрослых с возрастом в мужской популяции встречается почти в четыре раза реже женщин.
Нейромышечный сколиоз позвоночника развивается у людей с выраженными дефектами мышечных или нервных структур, например при мышечной дистрофии или перенесенном полиомиелите.
В редких случаях возможно развитие дегенеративного сколиоза у взрослых до 40 лет.
Идиопатический подростковый вариант заболевания, который в дальнейшем прогрессирует или не откорректирован, может быть классифицирован как идиопатический сколиоз взрослых.
Сколиоз у пожилых
Дегенеративный сколиоз взрослых – это впервые резвившееся в зрелом возрасте искривление позвоночника без его предшествующих нарушений. Угол Кобба составляет более 10 градусов, также может наблюдаться как сагиттальная деформация, так и осевая ротация. Считается, что дегенеративный сколиоз взрослых начинается с асимметричной дегенерации межпозвонкового диска, что приводит к деструкции и нестабильности задней колонны позвоночника, особенно в фасеточных суставах.
Дегенеративный вариант болезни развивается одинаково часто среди мужчин и женщин и типично представлен в шестой или седьмой декадах со средним значением манифестации в 70,5 лет.
Патология относится к группе деформаций, возникающих в период роста (то есть, в детстве и юности). На первом месте по распространенности с большим отрывом находится идиопатический сколиоз – то есть, сколиоз с неустановленной причиной. Он составляет около 80% от общего числа случаев. При этом девочки болеют сколиозом в 4-7 раз чаще мальчиков.
Врачи выделили главную причину болезни – слабые мышцы и связки в позвоночнике. Они не могут удержать позвоночный столб, и он начинает искривляться. Есть заболевания, которые могут спровоцировать сколиоз:
- Аномалии позвоночника с рождения. Это может быть неправильное формирование столба в первые 6 недель;
- Если у малыша одна нога длиннее другой. Из-за этого идет нагрузка на таз, и он начинает искривляться;
- Болезни в соединительных тканях;
- Ранний рахит;
- Проявление ревматизма;
- Заболевание ДЦП.
Необходимо выделить некоторые факторы, которые могут повлиять на появление сколиоза:
- Наследственность. Если у родителей был сколиоз, тогда ребенок также подвержен такому заболеванию;
- Ребенок не держит спину ровно, происходит нарушение осанки;
- Ношение тяжелой сумки только на одно плечо;
- Если у ребенка сильно низкий стул и на нем нет удобной спинки;
- Проблемы со зрением могут спровоцировать сколиоз. Например, близорукость и косоглазие;
- Виды спорта, которые часто вызывают искривление спины: теннис, хоккей, футбол и фехтование;
- Большие нагрузки на позвоночник в детском возрасте;
- Травмы и частые ушибы.
Скручивание (торсии) позвонков обычно вызывают:
- Клиновидные позвонки (полупозвонки) в передних и боковых отделах;
- Ослабление мышечных тканей и связок спины;
- Нарушения в строении ребер;
- Разрушение межпозвоночных дисков;
- Остеохондроз.
Вышеперечисленные факторы, при физической нагрузке на позвоночник – ходьба, сидение, ношение груза и т.д. способствуют скручиванию и деформированию позвоночного столба. Со временем, положение позвонков и прикреплённых к ним суставных поверхностей с ребрами меняется.
- Травмы спины;
- Нарушения осанки при занятиях в сидячем положении;
- Некачественное питание;
- Перенесенные инфекционные и другие заболевания женщиной в период беременности;
- Стрессы во время беременности;
- Наследственный фактор;
- Заболевания детей и взрослых инфекционной, гранулематозной и воспалительной природы – туберкулез, рахит, артроз, полиомиелит, болезнь Бехтерева, ДЦП, паралич спинных мышц, дистрофия и другие;
- Злокачественные опухоли (рак) в спине;
- Лишний вес;
- Малоподвижный образ жизни.
Позвоночный столб чаще всего состоит из 33 позвонков (в копчиковом сегменте количество позвонков может варьироваться). Физиологические изгибы позвоночного столба позволяют ему осуществлять рессорную функцию, то есть во время бега, прыжков, ходьбы и выполнения иных движений, позвоночник работает как пружина.
Анатомические изгибы позвоночного столба:
-
Шейный лордоз. Изгиб сосредоточен в шее, имеет форму дуги, вершина которой направлена вперед.
-
Грудной кифоз – изгиб находится в области грудного отдела позвоночника, имеет форму дуги, вершина которой направлена назад.
-
Поясничный лордоз – изгиб в области поясницы, вершина дуги направлена вперед.
-
Крестцовый кифоз – напоминает грудной кифоз, но имеет более жесткую фиксацию.
Если у человека имеются искривления позвоночного столба в бок, то следует говорить о сколиозе. Его причины в 80% случаев установить не удается. Тогда специалисты говорят об идиопатическом сколиозе. От идиопатического сколиоза в 4-7 раз чаще страдают девочки, чем мальчики.
Из причин, которые известны врачам на сегодняшний день, к сколиозу могут приводить:
-
Врожденный сколиоз является следствием сращения позвонков между собой, либо наличия дополнительных позвонков, которые остаются недоразвитыми. Еще одна причина врожденного сколиоза – это сращение ребер друг с другом. Развиваться патология также может при нарушении в формировании дужек и отростков позвонков. Эти пороки развития приводят к тому, что позвоночный столб растет ассиметрично. Чаще всего диагноз выставляют ребенку до того момента времени, пока ему исполнится год. Прогрессирует врожденный сколиоз медленно.
-
Диспластический сколиоз. Патология имеет связь с врожденными аномалиями в местах соединения крестцового и поясничного отделов позвоночника. В качестве причин развития диспластического врожденного сколиоза можно выделить:
-
Незаращение дуг позвоночника.
-
Недоразвитие позвонков: последнего поясничного, либо первого крестцового.
-
Люмбализация. В этом случае крестцовых позвонков у человека будет меньше, а поясничных больше.
-
Сакрализация. При этом увеличивается количество крестцовых позвонков, а количество поясничных позвонков уменьшается.
Диспластический сколиоз чаще всего диагностируют у детей в возрасте 3-6 лет. Патология имеет тяжелое течение и быстрое прогрессирование, так как обуславливается нарушениями метаболизма в самих тканях позвонков и межпозвоночных дисков.
-
«Школьным» сколиозом называют то искривление позвоночника, которое развивается у ребенка в подростковом возрасте. Сколиоз может быть обусловлен перенесенными инфекциями, которые сказались на состоянии слабого мышечно-связочного аппарата. Усугубляет ситуацию длительные неравномерные нагрузки на позвоночник, сидение за столом в неправильной позе, ношение тяжелого портфеля в одной руке и пр.
-
Неврогенный сколиоз, который является следствием нарушений в работе нервной системы.
Причинами формирования неврогенного сколиоза являются такие заболевания, как:
-
ДЦП.
-
Нейрофиброматоз.
-
Радикулит.
-
Спастический паралич.
-
Сирингомиелия – дистрофическое заболевание спинного мозга.
-
Полиомиелит– вирусная инфекция.
-
Миопатии – это целая группа болезней, которые характеризуются дистрофическим поражением мышечной ткани. Причем страдает чаще всего именно скелетная мускулатура.
-
-
Рахитический сколиоз. В этом случае искривление позвоночного столба обусловлено рахитом. Болезнь манифестирует у детей, которые испытывают острую нехватку витамина Д. В результате тонус мышц падает, а кости скелета претерпевают деформацию. Кроме сколиоза, у человека формируется остеопороз, при котором снижается плотность костной ткани позвоночного столба.
-
Статический сколиоз, который формируется на фоне имеющихся деформаций нижних конечностей. Если страдают ноги, то таз будет иметь неправильное положение в то время, когда человек стоит. Кости таза имеют стабильные соединения с крестцом, что влечет за собой нарушения в области позвоночного столба, вызывая его искривление. Самой частой причиной развития статического сколиоза является врожденный вывих бедра.
-
Приобретенный сколиоз может развиться на фоне поученной тяжелой травмы, либо после перенесенной ампутации конечности.
-
Значительная разница в длине ног может стать причиной развития сколиоза.
Следует понимать разницу между структурными и неструктурными сколиозами. К неструктурным деформациям относят те, которые являются простым боковым отклонением позвоночника. Грубых анатомических изменений в позвоночнике при этом не происходит. Отсутствует фиксированная ротация. Это главный диагностический критерий, который позволяет отличить неструктурный сколиоз от структурного. В последнем случае фиксированная ротация присутствует всегда.
В связи с этиологическим фактором, который приводит к формированию сколиоза, различают следующие его неструктурные разновидности:
-
Осаночный сколиоз, который является следствием нарушения осанки. Его нельзя выявить при выполнении рентгенографии позвоночного столба в положении лежа. Также он пропадает при наклоне туловища кпереди. Чаще всего он диагностируется у детей к 10 годам. Преимущественно – это правостороннее искривление.
-
Рефлекторный сколиоз, который развивается в результате того, что человек длительное время выдерживает вынужденное положение тела на фоне болевого симптома. К истинным сколиозам этот вид искривления специалисты не относят, называя его щадящей позой. Самой частой причиной формирования такого искривления является грыжа межпозвоночного диска.
-
Компенсаторный сколиоз, являющийся следствием укорочения одной ноги. При этом таз будет наклоняться, что повлечет за собой формирование выпуклости в области позвоночника в сторону укорочения.
-
Истерический сколиоз, который в медицинской практике встречается нечасто и имеет психологическую природу. Этот вид сколиоза производит впечатление тяжелого нарушения, но может спонтанно исчезать и рецидивировать.
Структурные сколиозы, в зависимости от причины их возникновения, можно выделить следующие:
-
Травматический, который манифестирует после получения человеком травмы.
-
Рубцовый, который является следствием грубых рубцовых изменений мягких тканей.
-
Миопатический, который развивается на фоне заболеваний мышечной системы (миопатия, мышечная дистрофия и пр.).
-
Нейрогенный – это сколиоз, который возникает на фоне поражения нервной системы.
-
Метаболический, который обусловлен нарушениями в обменных процессах и дефицитом некоторых веществ в организме.
-
Остеопатический, причиной которого является та или иная аномалия развития позвоночно столба.
-
Идиопатический, то есть без установленной причины возникновения. Этот диагноз выставляют после того, как были исключены все остальные причины формирования стойкого искривления позвоночника.
Диспластический вид сколиоза
Появляется заболевание также с рождения. Патология формируется из-за нарушения соединений в пояснице и в крестцовом отделе. Основные причины данного сколиоза:
- Плохое развитие костей в поясничном отделе;
- В крестцовой зоне увеличивается количество позвонков;
- Дужки в поясничном отделе не заращиваются.
Данный вид является самым тяжелым из всех форм сколиоза. Его можно диагностировать у ребенка в 8 лет. После этого позвонки начинают активнее деформироваться и приводят к негативным последствиям.
Неврогенный сколиоз
Данный вид приобретается в процессе жизни пациента. Может начаться при проблемах в работе нервной системы. Основные причины возникновения:
- Если нервная система пациента была поражена вирусом полиомиелита;
- Проблемы в работе спинного мозга;
- Церебральный паралич в детском возрасте;
- Наследственные болезни нервной системы.
После первичных заболеваний в нервах начинается сколиоз. Функция мышц нарушена, они не могут поддерживать тело в правильной позе.
Факторы риска сколиоза
– Факторы риска идиопатического сколиоза. Идиопатический сколиоз, наиболее распространенная форма сколиоза, возникает чаще всего в период роста человека в подростковом возрасте (в основном у детей от 3 до 10 лет). Мягкая кривизна (до 20 градусов) наблюдается примерно одинаково у девочек и мальчиков, но прогрессии кривой происходят у девочек в 10 раз чаще.
– Факторы риска прогрессии кривизны. Как только диагностируется сколиоз, очень трудно предсказать, кто имеет самый высокий риск для прогрессии кривой. У около 2-4% всех подростков развивается кривизна на 10 градусов или более, но только около 0,3-0,5% подростков имеют кривые больше 20 градусов, что требует медицинской помощи.
– Медицинские факторы риска. Люди с определенными заболеваниями, которые влияют на суставы и мышцы, подвергаются более высокому риску сколиоза. Эти заболевания: ревматоидный артрит, мышечная дистрофия, полиомиелит, церебральный паралич. Дети, которые проходят пересадку органов (почки, печень и сердце), также подвергаются повышенному риску.
– Профеесиональные фактры риска. Сколиоз может быть очевидным и у молодых спортсменов, с преобладанием 2-24%. Самые высокие показатели наблюдались среди танцоров, гимнастов и пловцов. Сколиоз отчасти может возникнуть из-за ослабления суставов, задержки в наступлении половой зрелости (что может привести к ослаблению костей) и напряжения на растущий позвоночник.
Более высокий риск сколиоза наблюдается у молодых людей, которые активно участвуют в спорте и дают неравномерную нагрузку на позвоночник. Виды спорта, дающие сверхбольшую нагрузку на позвоночник, это: фигурное катание, танцы, теннис, катание на лыжах, метание копья и т.д. В большинстве случаев сколиоз бывает у несовершеннолетних. Лечебная физкультура дает много преимуществ для молодых и пожилых людей, и может даже помочь пациентам со сформировавшимся сколиозом.
Симптомы сколиоза
Основным признаком сколиоза является асимметричное расположение плеч, лопаток, ребер. Однако, давайте рассмотрим, каковые первые признаки сколиоза.
- Трудности в повороте шеи, головы;
- Младенец грудного возраста лежит преимущественно в С-образной позе;
- Боль в груди, спине, тазовой области, ногах;
- Быстрая утомляемость;
- Сутулость при сидении или ходьбе;
- Плечи в расслабленном состоянии находятся на разных уровнях;
- Лопатки обычно выпирают наружу;
- При наклоне, линия позвоночного столба слегка искривлена;
- При наклоне, если провести рукой по позвонкам, то некоторые из них могут выпирать наружу, в стороны, впадать, при этом физиологические изгибы также нарушены;
- Слабость мышц спины.
В целом, вышеперечисленные признаки слабо выражены, однако, если не обратить на нарушения необходимое внимание, симптоматика усиливается, а процессы деформации видны даже невооруженным глазом.
- Деформирование позвоночного столба на уровне позвонков Т8-Т10;
- Чувство дискомфорта в области грудной клетки;
- Боли в спине, области таза, радикулит;
- Асимметричное расположение плеч, лопаток, ребер;
- Уменьшена двигательная функция позвоночника – больному сложнее наклоняться, поворачивать голову;
- Сутулость, сложность держать спину ровно;
- Нарушение походки при ходьбе, хромота;
- Головные боли, головокружения, возможен шум в ушах;
Осложнения сколиоза
- Нарушение строения внутренних органов, т.к. грудная клетка при сколиозе деформируется;
- Нарушения в работе дыхательной системы, перебои с дыханием и в работе сердца;
- Поражение тазовых костей (искривление таза), нервной системы;
- Развитие хронических заболеваний органов ЖКТ – дуоденита, холецистита, язвы желудка, запоров.
- Онемения нижних и верхних конечностей;
- Нарушение кровообращения в головном мозге;
- Конечности могут «высыхать», уменьшатся в размере;
- Кифозный грудной горб.
Сколиоз часто бывает бессимптомным. Кривизна сама по себе может быть слишком незначительной, чтобы быть замеченной даже наблюдательными родителями. Некоторые родители могут заметить такого рода ненормальные позы их растущего ребенка:
- сутулость;
- наклонность головы, не совпадающую с уровнем бедер;
- выступающие и несимметричные лопатки;
- одно бедро выше другого или одно плечо выше другого;
- деформация грудной клетки;
- опора на одну сторону больше, чем на другую;
- груди неравного размера у девочек в период развития;
- одна сторона верхней части спины выше, чем другая, и, когда ребенок наклоняется, колени вместе;
- боли в спине, усиление болей после непродолжительной ходьбы или стояния.
Сколиоз может быть заподозрен, когда одно плечо оказывается выше, чем другое – это значит, что сколиоз развивается в позвоночнике на уровне таза. Лечение такого сколиоза может включать хирургию или вставление скобки. Лечение определяется причиной сколиоза, размером и расположением кривой и стадией роста кости пациента.
С более серьезным сколиозом усталость может возникать после длительного сидения или стояния. Сколиоз, вызванный мышечными спазмами или наростами на позвоночнике, иногда может вызывать боль. Почти всегда слабый сколиоз не вызывает никаких симптомов, и болезнь обнаруживается у педиатра или при скрининге.
На начальных стадиях патология протекает бессимптомно, поэтому следует обращать внимание на следующие признаки: одно плечо находится выше другого; когда ребенок стоит, прижав руки к бокам, расстояние между рукой и талией различается с двух сторон; лопатки расположены несимметрично – на вогнутой стороне лопатка находится ближе к позвоночнику, ее угол выпирает; при наклоне кпереди становится заметным искривление позвоночника.
Классификация сколиозов, разработанная Чаклиным и использующаяся на территории России, была составлена с учетом как клинических, так и рентгенологических признаков, поэтому на нее можно ориентироваться при выявлении симптомов заболевания. Она включает в себя 4 степени:
- 1 степень – угол до 10 градусов. Определяются следующие клинические и рентгенологические признаки: сутуловатость, опущенная голова, асимметричная талия, разная высота надплечий. На рентгеновских снимках – легкая тенденция к торсии позвонков.
- 2 степень – угол от 11 до 25 градусов. Выявляется кривизна позвоночника, не исчезающая при смене положения тела. Половина таза на стороне искривления опущена, треугольник талии и контуры шеи асимиетричны, в грудном отделе на стороне искривления имеется выпячивание, в поясничном – мышечный валик. На рентгенограмме – торсия позвонков.
- 3 степень – угол от 26 до 50 градусов. В дополнение ко всем признакам сколиоза, характерным для 2 степени, становятся заметными выпирающие передние реберные дуги и четко очерченный реберный горб. Мышцы живота ослаблены. Наблюдаются мышечные контрактуры и западание ребер. На рентгеновских снимках – резко выраженная торсия позвонков.
- 4 степень – угол более 50 градусов. Резкая деформация позвоночника, все выше перечисленные признаки усилены. Значительное растяжение мышц в области искривления, реберный горб, западание ребер в зоне вогнутости.
Диагностика
Физикальное обследование
При выявлении симптомов сколиоза следует обратиться к детскому ортопеду, чтобы он провел детальное обследование и при подтверждении диагноза назначил соответствующее лечение. Обследование пациента, страдающего сколиозом, в условиях мед. учреждения включает в себя подробный осмотр в положении стоя, сидя и лежа для выявления перечисленных выше признаков.
В положении стоя проводится измерение длины нижних конечностей, определяется подвижность голеностопного, коленного и тазобедренного суставов, измеряется кифоз, оценивается подвижность поясничного отдела позвоночника и симметричность треугольников талии, определяется положение надплечий и лопаток. Также производится осмотр грудной клетки, области живота, таза и поясницы. Оценивается мышечный тонус, выявляются мышечные валики, деформация ребер и т. д. В положении сгибания определяется наличие или отсутствие асимметрии позвоночника.
В положении сидя проводится измерение длины позвоночника и определение степени поясничного лордоза, выявляются боковые искривления позвоночника и отклонения туловища. Производится оценка положения таза вне зависимости от положения нижних конечностей. В положении лежа оценивается изменение искривления дуги позвоночника, исследуются мышцы живота и внутренние органы.
Рентгенография
Основным инструментальным методом диагностики сколиоза позвоночника является рентгенография позвоночника. При подозрении на сколиотическое искривление рентгеновское исследование необходимо проводить не реже 1-2 раз в год. Первичная рентгенограмма может проводиться в положении стоя. В последующем рентгеновские снимки выполняются в двух проекциях в положении лежа с умеренным растягиванием – это дает возможность оценить истинную деформацию.
При изучении рентгенограмм больных сколиозом проводится измерение углов искривления с использованием специальной методики, предложенной Коббом. Для того чтобы рассчитать угол искривления, на прямую рентгенограмму наносят две линии, проходящие параллельно замыкательным пластинкам нейтральных (не участвующих в искривлении) позвонков, а затем измеряют угол, образованный этими линиями.
Кроме того, на рентгеновском снимке при сколиозе выявляют следующие особенности:
- Базальные неискривленные позвонки, которые являются основанием для искривленной части позвоночника.
- Кульминационные позвонки, расположенные на самой высокой точке дуги искривления (как основного, так и вторичного, если оно есть).
- Скошенные позвонки, которые находятся в местах перехода между основным искривлением и противоискривлением.
- Промежуточные позвонки, расположенные между скошенными и кульминационными позвонками.
- Нейтральные позвонки – недеформированные позвонки, не участвующие в процессе бокового искривления.
При необходимости выполняют снимки в специальных укладках для измерения торсии (скручивание вдоль оси тела позвонка) и ротации (разворота позвонков друг относительно друга). Торсионный угол также рассчитывается по одной из двух специальных методик: Нэша и Мо или Раймонди.

Рентгенография грудного отдела позвоночника. Левосторонний сколиоз 2-й ст. с углом дуги около 15,8 градусов (по Коббу), с центром на Th9.
Нелучевые инструментальные методы
В периоды быстрого роста исследование позвоночника нужно проводить чаще, поэтому для снижения дозы рентгеновского облучения используются нелучевые безвредные методики, в том числе – трехмерное исследование ультразвуковым или контактным сенсором, светооптическое измерение профиля спины и сколиометрия по Буннеллю.
Возможно также выполнение снимков с малым облучением (с сокращенным временем облучения). Мелкие детали на таких снимках не просматриваются, но по ним можно проводить измерение угла искривления при сколиозе. При необходимости для выявления причины развития сколиоза может также проводиться МРТ позвоночника.

МРТ грудного отдела позвоночника. Выраженная дугообразная сколиотическая деформация грудного отдела позвоночника вправо.
Тяжесть сколиоза и необходимость его лечения, как правило, определяется двумя факторами:
- степенью искривления позвоночника (сколиоз диагностируется, когда кривая – 11 градусов и более);
- угол вращения туловища в градусах (АТР).
Эти два фактора, как правило, связаны между собой. Например, если у человека искривление позвоночника на 20 градусов, то, как правило, АТР составит 5 градусов. Но пациенты обычно не нуждаются в медицинской помощи, пока кривая не достигает 30 градусов, а АТР не составит 7 градусов.
– Медицинский осмотр. Тест «в наклоне». Скрининг-тесты используются чаще всего в школах и в офисах у педиатров и врачей первичного звена. Их называют «в наклоне». Ребенок наклоняется вперед, при этом его руки должны болтаться, ноги быть вместе, колени – прямыми. Любой дисбаланс в грудной клетке или другие деформации вдоль спины могут быть признаком сколиоза.
Кривая структурного сколиоза является более очевидной, когда ребенок наклоняется. У ребенка со сколиозом эксперт может наблюдать несбалансированную грудную клетку – с одной стороны выше, чем с другой, или другие деформации. Испытания на изгиб вперед не являются показателями отклонений в нижней части спины, очень распространенным при сколиозе. Поскольку тест пропускает около 15% случаев сколиоза, многие эксперты не рекомендуют его в качестве единственного метода для скрининга сколиоза.
– Физические тесты. Больной ходит на пальцах, потом – на каблуках, а затем подпрыгивает на одной ноге. Такие действия показывают силу ног и равновесие. Врач проверяет длину ног и ищет жесткие сухожилия в задней части каждой ноги, что может вызвать неравномерную длину ноги или другие проблемы со спиной. Врач также проверяет наличие неврологических нарушений путем тестирования рефлексов, нервных ощущений и мышечной функции.
– Определение кривизны достигается при помощи сколиографа. Сколиограф измеряет вершину (высшую точку) верхней кривой спины. Больной продолжает изгиб по кривой, пока не станет ее видно в нижней части спины (пояснице). Вершина этой кривой также измеряется. Некоторые эксперты полагают, что сколиограф – полезное устройство для широкого скрининга.
Сколиометры, однако, указывают искажения грудной клетки более чем у половины детей, которые при этом имеют очень незначительные кривые. Поэтому они недостаточно точны, чтобы их использовать при лечении. Если результаты показывают деформацию, то пациенту для определения масштабов проблемы, вероятно, понадобится рентген.
– Визуализация. На сегодняшний день методы визуализации являются довольно точными для обнаружения сколиоза в верхней части спины (грудного отдела), но не в нижней части спины (поясничной области).
– Рентген. В настоящее время рентген является наиболее эффективным методом диагностики сколиоза. Если скрининг указывает на сколиоз, ребенок может быть направлен к специалисту, который проверяет ребенка каждые несколько месяцев с помощью повторяющихся рентгеногамм и выявляет прогрессирование. Рентген необходим и для точной диагностики сколиоза.
Он показывает степень тяжести сколиоза и другие патологии позвоночника, в том числе кифоз и гиперлордоз (патологическое усиление поясничного лордоза). Рентген также позволяет определить, достиг скелет зрелости. Также, при наклоне пациента вперед, рентген может помочь сделать различие между структурным и неструктурным сколиозом.
– Магнитно-резонансная томография (МРТ). МРТ довольно дорогостоящая процедура, и она не используется для первоначального диагноза. МРТ может, тем не менее, выявить нарушения мозгового ствола спинного мозга, которые показывают некоторые исследования, эти нарушения могут быть более распространены у детей с идиопатическим сколиозом. МРТ также может быть особенно полезной перед операцией для обнаружения дефектов, которые могут привести к потенциальным осложнениям.
– Определение конца роста кривизны. Даже если кривая точно рассчитана, все еще трудно предсказать, будет ли сколиоз прогрессировать. Зная возраст ребенка, можно сделать первый шаг в оценке конца роста кривизны. Кроме того, другие способы могут помочь предсказать конец стадии роста. Один метод называют «тест Риссера».

Это тест на завершение окостенения тканей, свидетельствующий об окончании роста позвоночника, а значит, и об окончании прогрессирования сколиоза. При помощи теста Риссера определяют время роста позвоночника, тем самым уточняя период возможного прогрессирования болезни. Сколиоз- одно из тех заболеваний, при которых оценка биологического возраста- важнейший компонент диагностики. Метод Риссера позволяет оценить биологический возраст по степени окостенения подвздошной кости.
Массаж для лечения сколиоза
Данный вид терапии эффективен только на 1 и 2 стадии. Уже на 3 этапе сколиоза массажные процедуры не дадут результата. Необходимо осуществлять лечение в больнице и посещать только опытного специалиста. Массажные движения назначаются для пациента индивидуально. Учитывается длительность болезни, стадия и угол деформации. Ходит на курс массажа нужно каждые 6 месяцев при лечении сколиоза.
Процедуры справятся с такими задачами:
- Укрепление корсета спины;
- Повышение тонуса в мышцах пресса;
- Поддержание осанки;
- Борьба с деформацией позвоночника;
- Исправление осанки;
- Остановка прогрессии сколиоза;
- Улучшение кровообращения в тканях позвоночника.
Если у пациента позвоночник вогнут и мышцы напряжены, тогда врач назначает расслабляющий массаж. Если в зоне позвоночника мышцы слабые и растянутые, тогда процедура будет более активной и поможет их укрепить.
В момент сколиоза запрещено делать массаж самостоятельно. Это может сильно навредить здоровью и вызвать осложнения. Неверные движения увеличивают деформацию позвоночника.
Методы терапии будут зависеть от вида заболевания и степени сколиоза.
| Стадия заболевания | Методы лечения |
| На первой стадии болезни назначают такое лечение | Необходимо посещать врача 2 раза в год и выполнять диагностику позвоночника; Специальные упражнения, назначенные доктором; Нужно проходить массажные процедуры дважды в год; Заниматься плаванием; Можно посещать физкультуру в школе, не давая большую нагрузку на спину. |
| Лечение на 2 стадии сколиоза | Проходить диагностику 2-3 раза в год; Заниматься лечебными упражнениями и делать зарядку; Плавать в бассейне не менее 3 раз в неделю; Проходить массаж трижды в год; Ходить на процедуры электрофореза и магнитотерапии; Пройти грязелечение; Методика шрот терапии; Мануальное лечение по назначению врача; Ношение ортопедического корсета, если угол изгиба более 20 градусов; Не стоит посещать физкультуру или ходить на командные виды спорта до выздоровления. |
| Лечение 3 стадии сколиоза | Посещение лечащего врача 4 раза в год; Выполнение массажей 4 раза в год; Ношение специального корсета; Занятие ЛФК; Посещение магнитотерапии и диадинамотерапии; Прохождение санаторного лечения; Укрепление мышц туловища; Оперативное вмешательство по назначению врача. |
| Лечение 4 степени заболевания | Обязательное ношение фиксирующего корсета; Мануальное лечение; Выравнивание позвоночника при помощи операции. |
Все процедуры и методы лечения врач определяет индивидуально для каждого ребенка. Не стоит посещать мануальную терапию, если пациенту менее 14 лет. Это может временно помочь при сколиозе, однако через пару месяцев заболевание начнет прогрессировать еще сильнее.
Не следует считать сколиоз неопасным для жизни. На 2 стадии происходит изменение локализации некоторых внутренних органов. Часто такие процессы наблюдаются в грудном отделе. Под влиянием мышц происходит смещение грудного отдела к спине. Диафрагма начинает давить на легкие. Легкие не могут набирать необходимый объем воздуха.
Опасным осложнением сколиоза 2 степени является нарушение работы сосудистой системы. Сосуды при нехватке кислорода усиливают кровообращение в организме. Усиление кровотока вызывает гипертоническую болезнь. У пациента резко изменяется рабочее артериальное давление. Это может повлиять и на работу мышц сердца.
На 2 стадии сколиоза у части пациентов выделяется реберная горбатость. Внешний вид человека меняется. Горб влияет на походку человека, вызывает сильные болевые ощущения. Лечением в этом случае занимается ортопед совместно с хирургом.
Терапия сколиоза 2 степени зависит от тяжести и характера. При наличии нескольких осей отклонения и сильном болевом синдроме рекомендуется медикаментозное и аппаратное лечение. Медикаментозную терапию подбирает только специалист. Аппаратное же воздействие проводится двумя методами: магнитным и электрическим.
Во многих случаях необходимо выполнять ряд упражнений, направленных на усиление работы мышц спины и восстановление питания спинного мозга. Такие упражнения подбираются только квалифицированным тренером. Для снятия мышечного напряжения необходимо массажное воздействие. Массаж спины усилит кровообращение и обменные процессы в тканях позвоночника. Также рекомендуется носить ортопедический бандаж, который поможет столбу принять правильное положение.
Современные медики советуют посетить клинику при появлении первых признаков заболевания. Быстрое и своевременное лечение поможет восстановить здоровье пациента, и остановить сколиоз 2 степени.
Пациенты должны наблюдаться у опытного врача-вертебролога или ортопеда, хорошо знакомого с данной патологией. Возможное быстрое прогрессирование и воздействие искривления на состояние внутренних органов требует адекватного лечения, а также, при необходимости – направления к другим специалистам: пульмонологам, кардиологам и т. д. Лечение сколиоза может быть как консервативным, так и оперативным, в зависимости от причины и выраженности патологии, наличия или отсутствия прогрессирования. В любом случае – важно, чтобы оно было комплексным, постоянным, своевременным.
Консервативная терапия
При сколиозах, обусловленных последствиями травмы, укорочениями конечностей и другими подобными факторами необходимо в первую очередь устранить причину. Например – использовать специальные стельки или ортопедическую обувь для компенсации разницы в длине конечностей. При нейрогенных и миопатических сколиозах консервативная терапия, как правило, малоэффективна. Требуется хирургическое лечение.
Консервативное лечение идиопатических сколиозов включает в себя специальную антисколиозную гимнастику и использование корсетов. При угле искривления до 15 градусов в отсутствие ротации показана специализированная гимнастика. При угле искривления 15-20 градусов с сопутствующей ротацией (у пациентов с незавершенным ростом) к гимнастике добавляют корсетотерапию. Использование корсетов возможно как только в ночное время, так и постоянно – в зависимости от рекомендаций врача. Если рост завершился, корсет не нужен.
При прогрессирующем сколиозе с углом более 20-40 градусов показано стационарное лечение в условиях специализированной вертебрологической клиники. Если рост не завершен, рекомендуется постоянное ношение деротирующего корсета (не менее 16 часов в сутки, оптимально – 23 часа в сутки) в сочетании с интенсивной гимнастикой. После завершения роста корсет, как и в предыдущем случае, не требуется.
Хирургическое лечение
При угле более 40-45 градусов, как правило, требуется оперативное лечение. Показания к операции определяются индивидуально и зависят от причины развития сколиоза, возраста пациента, его физического и психологического состояния, вида и локализации деформации, а также эффективности консервативных методов лечения.
Операция при сколиозе представляет собой выпрямление позвоночника до определенного угла с использованием металлических конструкций. При этом подвергшийся оперативному вмешательству отдел позвоночника обездвиживается. Для фиксации позвоночника применяются специальные пластины, стержни, крючки и винты. Для расширения позвонков, придания позвоночнику более правильной формы и улучшения консолидации используются костные трансплантаты в виде вкладышей. Операция по коррекции сколиоза может проводиться трансторакально, дорсально и путем торакофренолюмботомии.
Сколиоз у пожилых
Лечение сколиоза включает в себя проведение консервативных методов воздействия, а в тяжелых случаях и оперативных вмешательств. Известно, что несвоевременно начатое лечение сколиоза может приводить к тяжелым последствиям, которые в ряде случаев устранить невозможно. Поэтому начинать лечебные мероприятия необходимо с появлением первых признаков заболевания.
ЛФК при сколиозе
ЛФК при сколиозе направлена на формирование мышечного корсета, способствующего стабилизации и частичной компенсации патологического искривления, а также предотвращения дальнейшего ухудшения заболевания. Этот вид лечения назначается ортопедом после оценки вида и степени искривления. Он состоит из комплекса специальных упражнений, выполняемых в корригирующем положении.
ЛФК при сколиозе, показывает наибольшую эффективность в начале болезни и играет огромное значение в дальнейшей профилактике ухудшений.
Противопоказания к ЛФК при сколиозе:
- значительное прогрессирование или серьезная (3-4) степень сколиоза;
- внезапные боли в спине, обостряющиеся после движений;
- нарушение мозгового кровообращения, а также тяжелое поражение сердечно-легочной системы.
Поэтому перед проведением ЛФК при сколиозе необходимо посоветоваться со специалистом.
Массаж при сколиозе
Существует две тактики проведения массажа при сколиозе. Цель массажных процедур – расслабить спазмированные мышцы и повысить тонус ослабленных.
Так, согласно первой теории, мышцы вогнутой стороны искривления напряжены как «тетива лука», в то время как мышцы противоположной – расслаблены, что создает определенный дисбаланс.
Согласно второй же теории напряжение мышц выгнутой стороны выше, что подтверждается инструментальными исследованиями.
В то же время нельзя делить мышцы спины на исключительно напряженные и расслабленные, так как распределение мышечного тонуса носит неравномерный характер.

Массаж при сколиозе проводится совместно с другими видами лечения. К ним относят проведение ЛФК, ношение корсета, мануальную терапию, физиотерапию и применение иглоукалывания.
Массаж при сколиозе способствует укреплению мышц, активизации кровообращения, обмена веществ и репаративных процессов.
Первый этап массажа при сколиозе может носить как интенсивный характер, и быть направленным на повышение общей активности, так и быть мягким, направленным на устранение локальных гипертонусов.
- развитие и прогрессирование детского сколиоза;
- дегенеративный сколиоз. Это состояние, которое обычно развивается после 50 лет. При этом условии, нижняя часть позвоночника как правило страдает от дегенерации дисков. Остеопороз, серьезная проблема многих пожилых людей, не является фактором риска для начала нового сколиоза, но она может быть фактором, усиливающим уже имеющийся сколиоз. Однако в большинстве случаев неизвестно, почему сколиоз встречается у взрослых.
Степени сколиоза
У детей и подростков. Когда обнаружена мягкая кривая, необходим более трудный шаг: прогнозирование, будет ли прогрессировать кривая в более тяжелое состояние. Хотя 3 из каждых 100 подростков достаточно серьезно нуждаются хотя бы в наблюдении, прогрессирование сильно варьируется индивидуально. Врачи не могут полагаться на какие-либо точные факторы риска прогрессирования кривой и предсказать с какой-либо степенью уверенности, кто из пациентов нуждается в более серьезном лечении. Некоторые факторы могут помочь определить пациентов с более низким или более высоким риском:
- больший угол кривизны. Например, когда 30-градусный изгиб, но есть риск прогрессирования сколиоза на 60%;
- искривление, вызванное врожденным сколиозом (проблемы позвоночника при рождении), которое может быстро прогрессировать;
- лечение с помощью гормона роста;
- искривление с меньшей вероятностью может прогрессировать у девочек, у которых сколиоз был в нижнем отделе спины и позвоночника.
Рост также имеет большое значение.
У взрослых. В редких случаях вовремя не выявленный или недолеченный сколиоз у молодежи может перейти в их взрослую жизнь с кривизной, неся высокие риски:
- искривление до 30 градусов почти никогда не прогрессирует;
- кривые прогрессии около 40 градусов – под вопросом;
- искривление более чем на 50 градусов – большой риск прогрессирования.
Выделяют 1,2,3 и 4 степени сколиоза. Это необходимо для оценки тяжести основного заболевания, а также определения лечебной тактики.
Сколиоз 1 степени
Сколиоз 1 степени диагностируется на легких стадиях деформации позвоночника, когда угол Кобба равен десяти градусам.
Сколиоз 1 степени характеризуется:
- видна околопозвоночная асимметричность рядом с дугой искривления при проведении пробы со сгибанием;
- наличия реберного горба не отмечается;
- наблюдаются первые признаки торсии позвонков.
При сколиозе 1 степени может наблюдаться незначительная сгорбленность, разный уровень плеч, а после долгой ходьбы появляются жалобы на ноющие боли. Чаще всего эта степень сколиоза наблюдается в молодом возрасте и не наносит серьезного вреда здоровью, однако при выявлении патологии на этой стадии рекомендуется наблюдение у ортопеда.
При лечении сколиоза 1 степени применяются в основном профилактические мероприятия, связанные с формированием хорошего мышечного корсета спины, играющего значительную роль в формировании осанки. Высокая эффективность лфк при сколиозе наблюдается именно на этой стадии заболевания.
Сколиоз 2 степени
Сколиоз 2 степени ставится с помощью рентгенологического исследования. При этой степени заболевания угол Кобба равняется 10-25 градусам.
При сколиозе 2 степени при физикальном обследовании обнаруживается:
- визуально определяемая сильная деформация;
- сгибание вызывает появление реберного горба;
- треугольники талии расположены не симметрично;
- надплечья и лопатки расположены на разной высоте и удаленности от анатомических ориентиров;
- неодинаковое распределение околопозвоночных мышц в люмбальном отделе при проведении наклонов;
- отмечается торсия;
Для сколиоза 2 степени характерно появление компенсаторного изгиба выше или ниже патологического процесса. Эта реакция направлена сохранение естественной функции позвоночника в связи с большой нагрузкой на него, обусловленной прямохождением.
Сколиоз 2 степени можно корректировать вытяжением. При этом способе лечения получается убрать компенсаторный изгиб и существенно повлиять на основную дугу и даже частично воздействовать на торсию, однако наибольшим эффектом на этой стадии заболевания обладает проведение специальных физических упражнений. Массаж при сколиозе 2 степени может оказывать значительный эффект. Для проведения же оперативного лечения показаний нет.
Кроме того, эта степень сколиоза является основанием для признания человека непригодным для службы в рядах Российской армии.
Сколиоз 3 степени
Сколиоз 3 степени ставится при рентгенологическом исследовании с углом Кобба от 25 до 40 градусов.
При сколиозе 3 степени определяется:
- сильное деформирование позвоночника с развитием значительной асимметрии;
- часто встречается неровное положение таза;
- реберный горб определяется в положении стоя и лежа;
- грудина в результате сильной асимметрии реберно-позвоночного каркаса в ряде случаев отклоняется в направлении вогнутости;
- главная и компенсаторная дуги, как правило, фиксированы, вследствие чего их полная ликвидация затруднена;
- общая сумма углов Кобба компенсаторных искривлений ниже величины главного.
Сколиоз 3 степени является основанием получения инвалидности, так как он существенно сказывается на качестве жизни.
Диагноз сколиоза 3 степени ставит исключительно специалист, от которого в последующем зависит лечебная тактика. Возможно проведение консервативного лечения или оперативного вмешательства.
Сколиоз 4 степени
Угол Кобба при этой степени сколиоза составляет более 40 градусов.
При сколиозе 4 степени наблюдаются серьезные изменения:
- неправильно расположен таз относительно других частей тела;
- тело отклоняется от сагиттальной плоскости;
- ограничена подвижность позвоночника;
- каркас грудной клетки сильно деформирован;
- реберный горб спереди и сзади;
- на рентгенологическом снимке – клиновидное изменение тел позвонков в грудном отделе;
- развитие спондилоартроза и спондилеза;
- угол первичного искривления равен сумме компенсаторных дуг.
Лечение сколиоза 4 степени затруднено в связи с фиксированностью всех патологических изгибов, поэтому значительного эффекта невозможно добиться без проведения оперативного вмешательства с клиновидной резекцией тел позвонков на границах деформаций.

Болезнь зарождается в организме и постепенно начинает прогрессировать. У детей чаще всего выделяют разные степени сколиоза в зависимости от развития патологии. Виды болезни отлично видны на рентгене. Необходимо делать диагностику в лежачем и сидячем положении. Врачи выделили 4 основные степени сколиоза.
На рентгене такой сколиоз деформирует позвоночник всего на 5 градусов вбок. Проявляется этот тип такими симптомами:
- Плечи у пациента располагаются на разных высотах;
- Лопатки находятся на разных расстояниях от позвоночника;
- При наклонах спина искривлена в сторону;
- Сутулость у пациента практически не выражена внешне;
- Появляются неприятные боли при нагрузках и длительной работе в одной позе.
Первая цель при лечении данного этапа сколиоза – остановить прогрессию и не дать болезни перейти на второй этап.
Врачи назначают такие методики лечения 1 стадии:
- Лечебные упражнения;
- Массаж для спины, поясницы и плечей;
- Плавание в бассейне;
- Электростимулирование мышц;
- Другие физиопроцедуры.
На данном этапе угол смещения позвоночника составляет от 6 до 20 градусов. Врачи выделили такие симптомы второй стадии:
- У пациента внешне видна сутулость и изгиб позвоночника;
- Появляется реберный горб при сгибании спины;
- В области поясницы появляется напряженный участок мышц;
- Пациент часто устает и ощущает вялость в теле.
Главная цель лечения – уменьшить процесс деформации, и остановить развитие сколиоза. Доктор назначит такие методы терапии:
- Обязательное ношение корсета для спины;
- Вытяжение позвоночного столба на лечебных кроватях с наклоном;
- Лечение в санатории со специальными процедурами;
- Выполнение назначенной гимнастики;
- Посещение бассейна;
- Массажные процедуры.
Если вышеописанные способы лечения не дают результат, тогда врач назначает пациенту операцию на спину.
На этой стадии угол изгиба позвоночника будет от 26 до 80 градусов на рентгене. Необходимо выделить основные симптомы данного этапа:
- У пациента появляется сильная сутулость, все туловище перекашивается вбок;
- Заметный реберный горб при наклоне;
- Деформация в зоне грудной клетки;
- Изменение высоты лопаток и плечей;
- Сильнейшие боли в позвоночнике;
- Проблемы в сосудистой системе;
- Частые одышки;
- Возникновение респираторных инфекций;
- Сильное давление на спинной мозг с нарушением кровообращения;
- Потеря чувствительности в некоторых зонах тела.
Вылечить сколиоз на 3 стадии можно с помощью процедур только детям до 11 лет. Для окрепшего взрослого организма консервативное лечение не подойдет. Есть возможность только приостановить развитие болезни, и снизить уровень изгиба позвоночника. При запущенной ситуации необходимо срочно начинать операцию.
Сколиоз на 4 стадии
На данном этапе заболевание изгибает позвоночник на 80 градусов. Болезнь приводит к таким симптомам:
- Сильные изменения положения позвоночника и всего тела;
- Туловище перекашивается и искривляется под большим углом;
- Позвоночник перестает расти;
- Грудная клетка изменяет свое расположение;
- Внутренние органы смещаются, их работа нарушается;
- Большое давление на спинной мозг;
- Проявление пареза ног;
- Проблемы с мочеиспусканием;
- Сильные боли в области позвоночника;
- Инвалидность.
На 4 стадии необходимо обязательное оперативное вмешательство, иначе пациент рискует на всю жизнь остаться инвалидом.
Физкультура в качестве терапии

Врачи часто на 1 и 2 степени сколиоза назначают пациентам лечебные упражнения. Выполнять все движения необходимо под присмотром специалиста. В противном случае можно усугубит болезнь неверными тренировками. Основная цель такой гимнастики:
- Укрепление всех спинных мышц;
- Стабилизация позвоночного столба;
- Исправления изгиба в позвоночнике;
- Возможность наладить работу сердца и легких;
- Полное исправление осанки;
- Укрепление всего организма в целом.
Для тренировок могут потребоваться специальные валики, гантели, надувные мячи и стенки. Можно использовать для терапии такой комплекс упражнений:
- Ложитесь на спину и заведите руки за голову. Медленно разводите локти на выдохе. Выполните 4 повтора;
- Ложитесь на спину и сгибайте ноги в коленях. Поднимайте их к животу на выдохе и опускайте на вдохе. Сделайте упражнение 5 раз;
- Ложитесь на животе и аккуратно поднимайте тело над полом. Делайте по 5 прогибов в день;
- Лежа на животе, опирайтесь руками в пол. Поднимайте тело над полом, держа опору в руках. На выдохе можно расслабиться и медленно опустить корпус. Сделайте по 3 повтора.
Перед выполнением курса упражнений обязательно проконсультируйтесь с врачом. На разных стадиях болезни нужны особенные методы тренировок.
Параллельно с гимнастикой необходимо обязательно ходить в бассейн и плавать брасом. Детям и подросткам можно заниматься волейболом для улучшения тонуса в позвоночнике.
Корсет при сколиозе
– корсеты и корректоры осанки, как правило, используются у детей с кривизной между 25-40 градусами, которые все еще будут значительно расти;- хирургия предлагается для пациентов с кривизной более 50 градусов при отсутствии лечения корректорами осанки. У взрослых сколиоз редко прогрессирует выше 40 градусов, но операция может потребоваться, если у пациента сильные боли или если сколиоз вызывает неврологические проблемы.
– брекеты (брекет-системы – сложные устройства, для коррекции положения позвонков), как правило, назначают для предотвращения дальнейшего прогрессирования кривых , по крайней мере, на 25 градусов и не более 40 градусов. Результаты варьируются в широких пределах, в зависимости от продолжительности времени изношенности скоб, их типа и тяжести кривой. Сказать однозначно, какие брекеты эффективнее, трудно, тут нужно оценивать прогрессирует ли искривление при из использовании.
У подростков с избыточным весом и идиопатическим сколиозом, корректоры осанки менее эффективны, чем у тех, у кого нет избыточного веса.
Корсет является одним из видов лечения сколиоза. Он работают путем оказания давления на спину и ребра, чтобы подтолкнуть позвоночник к прямому положению. Корсеты обычно одеваются плотно вокруг туловища. Детям, находящемся в процессе роста, корсет рекомендуется чтобы замедлить дальнейшее прогрессирование искривления позвоночника. Его обычно носят все время, пока рост костей не остановится.
Многим пациентам назначается обязательное ношение корсета. Он позволит закрепить позвоночник в одном положении и будет препятствовать искривлению. Детям до 12 лет рекомендуется ношение корсета, чтобы уменьшить деформацию спины при сколиозе. Помимо этого нужно обязательно выполнять гимнастику и процедуры, назначенные врачом. Только один корсет не сможет полностью вылечить болезнь.
Основные плюсы корсета:
- Остановка прогрессии сколиоза;
- Фиксация позвоночника в правильном положении ежедневно;
- Снижение нагрузки на поврежденную зону спины;
- Позволяет всегда помнить об осанке и держать спину правильно.
Некоторые отказываются от корсета, так как он стесняет движения при ежедневной активности. Многие врачи считают, что неверно подобранное приспособление может навредить спине и усугубить сколиоз. При постоянном ношении корсета мышцы сами не будут держать позвоночник и из-за этого ослабнут. Поэтому нужно дозировано использовать ортопедический корсет только с назначения врача.
Операция при сколиозе
Оперативное вмешательство врач назначает индивидуально для каждого пациента. Чаще всего процедура используется при сильных деформациях в позвоночнике, когда консервативное лечение неэффективно. Основные показания к операции при сколиозе:
- Старший возраст. Чем старше пациент, тем сложнее вылечить сколиоз без операции. Например, детям такая процедура не назначается, так как их позвоночник еще формируется и все неровности можно исправить консервативной терапией;
- Виды искривления. Грудной сколиоз быстро развивается и требует срочной операции. А вот поясничный вид болезни протекает очень медленно и поддается лечению процедурами;
- Если у пациента есть психологические проблемы из-за искривления позвоночника. В этом случае врач назначает операцию;
- Длительность сколиоза. Если заболевание протекает много лет, его становится сложнее вылечить. В этом случае подойдет только оперативное вмешательство.
В момент процедуры поврежденную часть позвоночника зафиксируют металлическими приспособлениями. Врач может назначить один из 2 видов операции: этапную или одномоментную.
В момент этапной операции пациенту устанавливают металлическую конструкцию в позвоночник на время. После этого делают дополнительные оперативные вмешательства, удлиняют приспособление в спине. После каждой операции пациент снова проходит обследование, и врач смотрит на картину заболевания. Минус этого вида – несколько операций на спину.
Одномоментная операция позволяет установить металлическую конструкцию на постоянный срок. Выпрямление спины происходит сразу после первого хирургического вмешательства. Минус этого типа операции – с возрастом могут начаться осложнения в виде тяжелого сколиоза, который невозможно вылечить.
Спондилодез – сращивание позвонков при сколиозе
Большинство операций сколиоза включает слияние или сращивание позвонков – спондилодез. Приборы и устройства, используемые для поддержки слияния варьируются.
В ходе процедуры хирург поднимает закрылки, которые расположены вдоль кривой, удаляет костные наросты вдоль позвонков, что позволяет позвоночнику вращаться и сгибаться, кладет костные трансплантаты вертикально, вдоль открытой поверхности каждого позвонка, стараясь, чтобы они касались прилегающих позвонков, складывает позвонки обратно в их первоначальное положение, охватывая костные трансплантаты.

Эти трансплантаты будут врастать в кости, сливаясь с позвонками. Костные трансплантаты («аутотрансплантаты») изготавливаются из костей бедра, ребра, позвоночника или других костей пациента. Однако, поскольку аутотрансплантаты взяты непосредственно из костей пациента, операция обычно длится дольше обычного, а у пациента после нее больше боли.
Исследователи тщательно изучают возможность использования аллотрансплантатов (это органы или ткани, пересаженные между аллогенными индивидуумами, т.е. полученные от донора) – они позволили бы уменьшить боль и продолжительность операции. Аллотрансплантаты представляют повышенный риск заражения от донора.
Для того чтобы предотвратить дальнейшее искривление, остальную часть позвоночника оставляют гибкой. Позвонки срастаются до 3 месяцев, хотя иногда требуется 1-2 года до полного их сращивания.
Процедура Харрингтона. Иногда для дополнительной поддержки позвоночника во время сращивания позвонков, хирург использует стальной стержень, проходящий от основания до вершины кривой (хирург может использовать более одного стержня, в зависимости от типа кривой и имеет ли пациент наружу искривление позвоночника). Однако эта процедура применяется для прогрессирующего и тяжелого заболевания.
После данной операции пациенты должны носить специальный литой корсет-корпус из гипса и лежать в постели в течение 3-6 месяцев, пока слияние не будет достаточно завершено для стабилизации позвоночника. Через 1-2 года стальной стерженьуже не будет необходимым, но он почти всегда остается на месте, если не возникают инфекции или другие осложнения.
– у около 40% пациентов операция вызывает состояние, которое называется «синдром плоской спины». Этот синдром развивается из-за необходимост соблюдения длительного постельного режима, исключающего поддержание нормального лордоза (внутреннего изгиба нижней части спины). Синдром плоской спины не причиняет боли, однако в последующие годы может произойти нарущение дисков ниже слияния позвонков, из-за чего человеку будет трудно стоять прямо.
А это может вызвать сильную боль в пояснице и эмоциональные переживания;- исследования показали, что через 5-7 лет после операции от одной пятой до одной трети пациентов, перенесших процедуру Харрингтона, имеют боли в пояснице. В то же время боли не были настолько серьезными, чтобы помешать нормальной деятельности и не требовали дополнительных операций;
– у детей в возрасте до 11 лет позвоночник является незрелым, и процедура Харрингтона представляет достаточно высокий риск для прогрессии искривления. Это состояние возникает, когда передняя часть срощенного позвоночника продолжает после процедуры расти. Позвоночник не может расти в длину, поэтому он изгибается, и вновь развивается сколиоз.
Процедура Котреля-Дюбуссе. Эта процедура корректирует не только искривление, но и скручивание, и при этом не вызывает синдрома плоской спины. Этот метод лечения основан на использовании имплантата, состоящего из стержней и фиксационных крючков. Стержням придают необходимый изгиб и крепят их на позвонках. Пациенты часто возвращаются домой через 5 дней после процедуры и могут учиться или трудиться уже через 3 недели.
Техника роста Род. Этот метод используется для очень маленьких детей, которым не помогло ношение корректоров осанки. Вместо того чтобы делать спондилодез, врачи хирургически вставляют стержень в спину пациента. Пациенту каждые 6 месяцев продлевают стержень так, чтобы позвоночник мог продолжать расти.
Позвоночное сшивание тела и передний спинальный путь. Хирурги проводят эти процедуры с использованием хирургии переднего подхода и без синтеза. Позвоночное сшивание тела – экспериментальный метод, который может предотвратить прогрессирование кривой у некоторых молодых пациентов с кривыми менее 50 градусов.
Какой спорт запрещен при сколиозе
Если у пациента начался сколиоз, необходимо соблюдать некоторые правила и внести в жизнь определенные запреты. В противном случае болезнь будет прогрессировать и приведет к опасным последствиям. Врачи ввели такие запреты при сколиозе:
- Нельзя вести постоянно сидячий образ жизни и отказываться от движения. Тогда мышцы еще больше ослабеют и не смогут справиться с болезнью;
- Длительное сидение в одной позе приводит к зажатости в мышцах и к сильным болям;
- Нельзя давать нагрузку только на одну часть позвоночника;
- Не поднимайте тяжести. Это может спровоцировать защемление корешка в спинном мозге и вызвать сильную боль;
- Избегайте переохлаждения. Оно негативно повлияет на кровообращение и вызовет спазм;
- Не делайте резкие движения в момент тренировок. Запрещено делать повороты туловищем. Это приведет к смещению позвонков.
Врачи рекомендуют пациенту заниматься спортом и вести активный образ жизни. Однако некоторые виды спорта могут навредить позвоночнику и усугубить заболевания. Избегайте таких тренировок:
- Единоборства;
- Фехтование;
- Малый теннис или бадминтон;
- Хоккей и футбол;
- Акробатические движения;
- Опасный паркур;
- Бег;
- Катание на лыжах.
Лучше всего перед занятием спортом проконсультироваться с врачом. Он индивидуально сможет определить, какие тренировки разрешены для пациента.

Есть также движения, которые при гимнастике и йоге могут усугубить сколиоз. Врачи советую исключить из тренировок данные упражнения:
- Ножницы или велосипед. Они увеличат угол прогиба в позвоночнике;
- Запрещено висеть на турнике. Это дает большую нагрузку на суставы и связки, которые находятся близко к поврежденному отделу;
- Прыжки вверх. Они разболтают позвоночник и могут привести к опасным последствиям;
- Неравномерная нагрузка с гантелями. Приводит к нарушениям в тазовой зоне;
- Выпады. Вызывают неравномерное сокращение мышц в позвоночном отделе;
- Кувырок. Есть риск спровоцировать травму или повреждение;
- Стоять в мостике. Упражнение может увеличить поясничный лордоз;
- Любые круговые движения. Приводят к защемлению корешка в спинном мозге.
Если у пациента угол изгиба позвоночника не более 5 градусов, тогда любые упражнения и нагрузки разрешены.
Влияние сколиоза на костно-мышечную систему
В первую очередь сколиоз влияет на мозговое кровообращение, при этом оказывает воздействие на мышление, умственные способности (снижая работоспособность), психическую и эмоциональную сферу пациента. Такие люди больше других подвержены депрессиям, неврозам и тревожным состояниям.
Сколиоз грудного и поясничного отделов на рентгене
Высокое артериальное давление тоже частое явление у взрослых пациентов со сколиозом, которое дает о себе знать простым переутомлением, после которого может появиться головная боль, боль в затылке, тошнота, слабость. Такие пациенты долго не могут поверить, что это высокое артериальное давление тому причиной, ведь им всего лишь 30-40 лет, а гипертонию чаще связывают не с искривлением позвоночника, а с нарушением обменных процессов в стенках сосудов и возрастом после пятидесяти лет.
Грудное левостороннее искривление позвоночника 3-4 степени может привести к серьезным проблемам со стороны сердечно-сосудистой системы: ишемической болезни сердца, нарушению ритма, сердечной недостаточности, инфаркту.
Асимметрия лопаток, западение ребер с одной из сторон грудной клетки приводит к тому, что одно легкое становится меньше другого и хуже работает, нарушается процесс дыхания, насыщение тканей кислородом. Это приводит к тому, что простая простуда очень легко переходит в бронхит или пневмонию, к периодическим повышениям кровяного давления, увеличению нагрузки на сердце, особенно на его правую половину (на ЭКГ часто диагностируют гипертрофию миокарда правого желудочка).

Со стороны желудочно-кишечного тракта чаще при сколиозе встречается желудочно-пищеводный рефлюкс, эрозии на слизистой желудка и пищевода, колиты.
Со стороны мочевыделительной системы чаще пациенты жалуются на запоры, нарушение функции мочеиспускания.
- Боль, чаще локализующаяся в пояснице или в грудном отделе позвоночника (межреберная невралгия), отдающая в нижние конечности, в грудную клетку, руки.
- Боль в спине можно охарактеризовать как ноющую или тупую, а вот в места, куда она отдает – больше жгучей, стреляющей.
- Боль усиливается в положении сидя, при сгибании туловища вперед, долгом стоянии на одном месте.
- При образовании грыж к симптомам присоединяется онемение или покалывание в конечностях, пациент испытывает трудности при ходьбе.
- Нарушения функции тазовых органов, например, расстройства мочеиспускания и дефекации.
Причинами боли в спине при сколиозе могут быть сужение или стеноз позвоночного канала, межпозвоночные грыжи.
Во время беременности может беспокоить тянущая боль в пояснице, запоры, геморрой, головная боль. В основном все же возникают трудности не в течение беременности, а во время родов. Перекошенный таз и кривая поясница могут привести к слабой родовой деятельности, повышенной болезненности при родах.
Женщины, которые успешно лечились от сколиоза, имеют лишь незначительные и без дополнительных рисков осложнения во время беременности и родов. История сколиоза матери не угрожает ребенку. Сама беременность, даже многоплодная, не увеличивает риск прогрессии кривой. Однако женщинам, которые имеют тяжелый сколиоз, ограничивающий работу легких, следует лучше следить за своим здоровьем.
Сколиоз у детей
Примерно у 2-3% детей до 16 лет угол Кобба составляет более 10 градусов, однако в то же время только у 0,3-0,5% случаев угол Кобба превышает 20 градусов.
Идиопатический сколиоз у детей – это деформация спины во фронтальной плоскости с увеличением угла Кобба более, чем на 10 градусов, с или без отклонения в сагиттальной плоскости (с затрагиванием кифоза или гиперлордоза) с постановлением диагноза до 18 лет.

Угол Кобба определяют с помощью рентгеновского снимка в переднезадней проекции по следующему алгоритму:
- Определяется верхний позвонок сколиотической дуги (самый смещенный позвонок с наименее наклоненными поверхностями);
- Проводится линия через верхний и нижний позвонки, которые наименее смещены и при этом имеют максимально наклоненные края. Линии проходят через верхнюю поверхность верхнего позвонка и нижнюю поверхность нижнего позвонка в сторону вогнутости;
- Угол между этими линиями или угол между взаимными перпендикулярами, опущенными от этих взаимных линий, и называется углом Кобба.
- При S-образной деформации нижний позвонок верхней дуги является верхним позвонком нижней.
Нейродегенеративный сколиоз спины развивается как результат нейро-мышечного дисбаланса. Это можно объяснить тем, что за поддержание идеальной осанки отвечает баланс между костными структурами, связочным и мышечным аппаратом, соответственно дефицит одного из этих компонентов приводит к появлению патологических изгибов.
Раннее начало сколиоза у детей было приводит к более тяжелым спинальным искривлениям. Кроме того, с увеличением возраста возрастает жесткость сколиоза, что усложняет проведение адекватной хирургической коррекции для достижения хорошего эффекта.
Идиопатический сколиоз у детей встречается в 2-4 % случаев. Большая часть искривлений встречается у подростков старше 11 лет.
Идиопатический сколиоз подразделяют на следующие категории в зависимости от возраста его манифестации (L.A.Goldestein, 1973):
- инфантильный (от 0 до 3-х лет);
- ювенильный (от 4 до 9 лет);
- подростков (от 10 лет).
Это подразделение на категории обусловлено периодами увеличения скорости роста. Тем не менее, скорость роста у детей относительно стабильна, поэтому термин раннего начала сколиоза применяется для детей в возрасте до 5 лет. У детей с формированием сколиоза до 5 лет высок риск развития проблем с сердечно-легочной системой, таких как рестриктивное поражение легких, артериальная гипертензия и легочное сердце.
Инфантильный идиопатический сколиоз – это структурная деформация позвоночника с формированием верхушечной ротации и заклиниванием, которая развивается в первые 3 года жизни. Распространенность этой патологии составляет менее 1 процента всех случаев идиопатического сколиоза. Впервые этот вид сколиоза позвоночника был описан в 1930 году.
Считается, что распространенность среди мальчиков выше в 3-5 раз.
Были предложены две теории для объяснения патогенеза инфантильного сколиоза:
- нарушения внутриутробного развития;
- послеродовое давление на позвоночник в положении на спине.
Изначально Броуном была высказана идея, что высокое внутриматочное давление может деформировать позвоночник и привести не только к развитию сколиоза, но и к плагиоцефалии (асимметрии черепа), ограничению отведения бедра и деформации грудной клетки. Противоречие этой теории состоит в том, что патологии нет при рождении и она развивается с течением времени.
Поскольку частота инфантильного сколиоза выше в Европе, Мау предположил, что причиной сколиоза может быть послеродовая деформации позвоночника, которая развивается в положении на спине. Эта теория поддерживается сочетанием ипсилатеральной плагиоцефалии, ограничением отведения бедра, контрактурами шеи и ног у этих детей.
Дифференциальный диагноз идиопатического сколиоза включает:
- врожденные заболевания;
- нервно-мышечные заболевания (миеломенингоцеле, мышечные дистрофии, спинномозговые аномалии);
- нейрофиброматоз.
Большую важность в установлении диагноза имеют подробный анамнез и физическое обследование. Начинать следует с записей о рождении ребенка и основных этапах его развития, а также наследственности (наличие этой патологии у родственников).
Физическое обследование начинается с общей оценки здоровья ребенка, в том числе роста и веса. Раздевание младенца облегчает тщательный осмотр кожи, что может помочь в определении других заболеваний, вызвавших развитие сколиоза. Кроме того, у младенца оценивается асимметрия плеч, грудной клетки и таза.

Ребенка с подозрением на сколиоз следует подвергнуть передне-задней и боковой полной рентгенографии, захватывающей всю длину позвоночника. Это обследование может определить аномалии позвоночника и определить врожденную основу сколиоза. Кроме того, возможно использование компьютерной томографии, что существенно повышает информативность исследования.
Распространенность ювенильного идиопатического сколиоза, по различным оценкам, составляет от 8% до 16 % всех пациентов с идиопатическим сколиозом. Этот вид сколиоза по определению наблюдается у пациентов в возрасте от 4 до 10 лет. Причина до сих пор не установлена – теории предполагают влияние дисфункции задней колонны позвоночника (поперечные отростки, остистые отростки, ножки дужек позвонков, ламинарные части дужек, фасеточные суставы, межостистые, надостистые и желтая связки), дефицит нейромедиаторов (связанных с работой шишковидной железы), генетическая предрасположенность.
Для этой формы болезни характерна распространенность у мальчиков левостороннего, а не правостороннего сколиоза, который сам может разрешиться.
При оценке распространенности следует учитывать возраст развития сколиоза:
- от 3 до 6 лет у мальчиков и девочек заболеваемость одинакова;
- от 6 до 10 лет среди девочек распространенность в 8 раз выше.
Картина сколиоза при ювенальной его форме напоминает пациентов подросткового возраста. Отношение правостороннего сколиоза к левому в грудном отделе составляет 3:1. В проведенном американскими учеными исследовании описано 109 пациентов с ювенильным сколиозом. Прогрессирование искривления было отмечено у 104 из 109 пациентов (95%), а в дальнейшем у 77 из них потребовалось проведение спинного артродеза.
Для постановки диагноза ювенильного идиопатического сколиоза следует исключить другие вероятные причины этого заболевания. Проводится исследование анамнеза заболевания и тщательное физическое обследование. Проводится изучение функции двигательных, чувствительных нервов и рефлексов.
Первоначальное рентгенографическое обследование включает в себя проведение рентгенографии в переднезадней и боковой проекциях на всю длину позвоночника.

Прогрессирование сколиоза в растущем организме может создавать уникальные проблемы. Сколиоз часто приводит к формированию сердечно-легочной патологии. Проведение спондилодеза (хирургического вмешательства, проводимого с целью обездвиживания смежных позвонков) может оказывать негативный эффект на рост позвоночника и грудной клетки.
Многие хирургические процедуры были разработаны для контроля прогрессирования сколиоза незрелого позвоночника. Общий принцип этих процедур состоит в том, что короткий, прямой позвоночник лучше, чем длинный, но кривой. Явление коленчатого вала – патологическое кручение позвоночника вокруг фиксирующей конструкции происходит, когда происходит фиксация только задней части позвоночника.
Передние отделы продолжают расти, несмотря на заднюю фиксацию, что приводит к заметному вращению позвоночника. В связи с этим необходимо проводит как переднюю, так и заднюю фиксацию. Однако такой подход приводит к негативным последствиям для растущих грудной клетки и легких. В связи с этим проведение операции со взаимным обездвиживанием позвонков рекомендуется после закрытия зон роста.
С целью торможения роста позвонков на выпуклой стороне позвоночника проводится эпифизиодез. В 1963 году группа ученых предоставила первые результаты эффективности проведения этого оперативного вмешательства. И, хотя 23% пациентов продемонстрировали значительное улучшение, у 40% искривление осталось практически неизмененным.
В связи с этим разрабатываются методики, включающие контроль прогрессирования сколиоза с некоторой начальной коррекцией и сохраняющие при этом рост позвоночника.
Адолесцентный (подростковый) вариант болезни поражает до 3 % населения и имеет большее распространение среди женщин с формированием правостороннего сколиоза в области грудной клетки и левостороннего грудопоясничного сколиоза. Его прогрессирование наиболее выражено в период бурного роста.
Адолесцентный идиопатический сколиоз может проявляться деформацией позвоночника в 3-х измерениях: венечной, сагиттальной и осевой плоскостях. Его можно диагностировать при любом искривлении, равным или превышающим 10° во фронтальной плоскости у пациентов от 10 до 18 лет. Как правило, ставится этот диагноз после исключения других возможных причин (врожденных, нервно-мышечных или синдромальных).
Подозревается, что генетический компонент имеет значение в отношении формирования идиопатического адолесцентного сколиоза позвоночника. Так, отмечается его развитие с частотой 11% среди родственников первой степени родства, в связи с чем обращение за медицинской помощью целыми семьями не является редкостью.
Подростковый идиопатический сколиоз затрагивает от 2% до 3% подросткового населения, но меньше, чем 10% пациентов с этой этиологией, нуждаются в лечении. Чем выше степень сколиоза, тем ниже его распространенность. Так, угол искривления выше 30 ° имеют всего от 0,1% до 0,3%. При незначительной степени искривления распространенность среди мужчин и женщин одинакова, однако при значительной степени сколиоза он встречается в 10 раз чаще среди женщин.
Прогноз сколиоза
Тяжесть сколиоза зависит от степени кривизны и того, есть ли угроза жизненно важным органам – в частности, легким и сердцу.
- Мягкий сколиоз (менее 20 градусов) не является серьезным и не требует лечения, кроме мониторинга.
- Умеренный сколиоз (25-70 градусов). Пока что не ясно, вызывает ли умеренный сколиоз серьезные проблемы со здоровьем в дальнейшем.
- Тяжелый сколиоз (более 70 градусов). Тяжелое скручивание позвоночника, которое переходит в структурный сколиоз, может привести к давлению ребер на легкие, ограничению дыхания и снижению уровня кислорода. Искажения также могут вызывать опасные изменения в сердце.
- Очень тяжелый сколиоз (более 100 градусов). Легкие и сердце могут быть повреждены. Пациенты с этой степенью тяжести восприимчивы к инфекциям легких и пневмонии. Однако эта проблема – очень большая редкость.






