Что такое вколоченный перелом лучевой кости

Причины перелома луча
Основная причина возникновения переломов в области лучевой кости запястья — это неудачное падение на вытянутую руку. Также повреждения возникают на фоне остеопороза — заболевания, которое сопровождается повышенной хрупкостью и ломкостью костей. Наиболее подвержены развитию болезни женщины в постклимактерическом периоде, когда наблюдается естественная убыль костной ткани и повышается риск развития переломов даже после незначительных травм.
Остеопороз прогрессирует у пациентов старше 60 лет. В этом возрасте рекомендуется соблюдать особую осторожность в быту. Специалистам известны случаи, когда даже легкое падение на руку вызывало вывихи и переломы запястья. Переломы лучевой кости встречается и у молодых здоровых людей, особенно у пациентов, которые активно занимаются спортом и много путешествуют.
Переломы лучевой кости в типичном месте или иных зонах возникают из-за механических повреждений руки при физической нагрузке (например, во время спортивной тренировки или в процессе тяжелой физической работы), при ударах руки о твердую поверхность, падении, скручивании конечности.
Но существуют и другие причины возникновения данных травм: возрастные изменения, врожденные патологии костной ткани и приобретенные заболевания, провоцирующие ее хрупкость. При этом нарушается минеральная плотность ткани и изменяется ее микроархитектоника (наблюдается при остеопорозе), что приводит к риску получения травмы.
Такое повреждение, как трещина костной ткани, характерна для людей, занимающихся спортивной деятельностью, физическим трудом, не достигших 40-45 лет. Это говорит о том, что в молодом возрасте костная структура более прочная и эластичная.
Исходя из вышеизложенных характеристик физиологической структуры лучевой кости, можно понять, почему она так часто травмируется. Перелом лучевой кости руки зачастую возникает от приземления на вытянутую для защиты вперед руку или сокрушительного удара ею о твердую поверхность. Ситуации, в которых человек может получить подобное повреждение:
- автомобильная авария;
- при недостаточном соблюдении техники безопасности на производстве;
- неблагоприятные погодные условия;
- увлечение экстремальными видами спорта.
Покалечить руку может каждый человек. Но все же, врачи выделяют следующие категории людей, у которых риск получить перелом верхней конечности выше, чем у остальных. Группы риска:
- женщины старше 45 лет;
- дети от 5 до 15 лет;
- люди, занимающиеся тяжелым физическим трудом;
- спортсмены.
Что такое перелом лучевой кости руки
Повреждение лучевой кости — нарушение целостности кости в ее дистальном отделе, там, где кисть соединяется со всей конечностью.
Перелом дистального отдела чаще всего происходит на расстоянии около 2- 3 см от лучезапястного сустава.
Лучевая кость — одна из самых функциональных и в то же время одна из самых уязвимых. Она активно задействована в повседневной жизни человека, с ее помощью выполняются различные движения и навыки. В подростковом возрасте лучевая кость более пластичная, но с возрастом становится хрупкой и менее плотной. Поэтому данная травма наиболее часто встречается у пожилых людей.
Пик подобных травм приходится на осенне -зимний период, когда устанавливается снежный покров, который ведет к гололедице и повышенному травматизму. Повреждение может возникнуть при сильном ударе, неудачном падении, во время транспортно- дорожных происшествий. Также данный тип переломов встречается у спортсменов, которые занимаются экстремальными видами спорта:
- женщины после менопаузы;
- дети от 5 до 15 лет;
- люди, чья профессиональная деятельность сопряжена с тяжелым физическим трудом;
- спортсмены.
В зависимости от типа, степени тяжести перелома кости, наличия осложнений в виде разрыва мышечных волокон и связок (при сложных случаях травмы требуется хирургическая операция), определяют срок использования гипсовой фиксирующей повязки.
При неосложненной травме (без смещения костных фрагментов) лангет снимают через 1-3 месяца.
При тяжелом повреждении требуется 5-6 месяцев и более для окончательного срастания костей (без учета периода реабилитации).
Немного об анатомии
Лучевая кость находится в предплечьи. Это часть руки между локтем и запястьем. Нижняя часть лучевой кости довольно уязвимая. Она более тонкая и ее наружный (кортикальный) слой так же менее прочный.
Лучевая кость является одной из двух костей предплечья. Она имеет сложное строение, находится вблизи локтевой кости. Верхняя часть луча переходит в шейку и заканчивается головкой, которая соединяется с костью плеча, а с боковой поверхности — луч соединяется с костью локтя. В нижней части лучевая кость расширяется и начинает занимать почти весь объем лучезапястного сустава — как раз в этой области луч переходит в запястье.
С учетом описанных выше анатомических особенностей строения лучевой кости выделяют несколько видов переломов, при которых могут повреждаться как лучевая, так и локтевая кости.
- перелом головки, шейки лучевой кости;
- перелом лучевой кости в типичном месте (травма приходится на участок, расположенный немного выше лучезапястного сустава);
- повреждение Галеацци;
- изолированный перелом диафиза лучевой кости.
Каждый из этих видов переломов имеет свои особенности и симптомы, с которыми хорошо знакомы травматологи. Все попытки провести самостоятельное лечение при травмах кисти приводят к развитию осложнений, среди которых деформации сустава, инфекционно-воспалительные процессы, хронический болевой синдром, ограничение функциональных способностей конечности.
Классификация травмы
Выделяют множество классификаций повреждений лучевой кости. В зависимости от анатомического строения кости существуют виды перелома:
- Перелом диафиза кости. Так называется середина между двумя суставами — тело трубчатой кости.
- Внутрисуставной перелом головки и шейки лучевой кости. Головка — часть кости округлой формы, входящая в сустав. Шейка находится рядом с головкой и перетекает в диафиз.
- Перелом шиловидного отростка. Шиловидный отросток — конец дистального отдела лучевой кости, противоположен головке, находится рядом с кистью.
Один из наиболее распространенных видов трав 1 перелом в типичном месте, приходящийся на область лучезапястного сустава, так как на эту часть опирается человек при падении. Такие переломы подразделяются на:
- Сгибательный (или перелом Смита). Данный вид перелома впервые был описан врачом Робертом Смитом, по имени которого и был назван, в 1847 году. Такое повреждение случается, если человек упал на руку, а кисть в это время была согнута в сторону тыльной стороны предплечья. При этом дистальный отдел лучевой кости смещается к наружной стороне предплечья.
- Разгибательный (перелом Колеса). Назван по имени ирландского врача, впервые описавшего такой перелом в 1814 году. Представляет собой зеркальное отображение перелома Смита, когда падение пришлось на ладонь, согнутую к внешней поверхности предплечья. При этом дистальный отдел смещается в тыльную сторону предплечья.
По целостности кожного покрова выделяют:
- открытый — нарушение целостности кости, при котором кожа повреждается, а отломок выходит наружу;
- закрытый — нарушение целостности кости, при котором отломки остаются под кожей.
По типу смещения делят:
- Со смещением. Происходит перемещение одного фрагмента кости относительно другого. Наблюдаются внешние изменения в конечности — деформация.
- Без смещения. Перемещение фрагментов отсутствует.
По локализации линии разлома травмы подразделяют на:
- Вколоченный перелом — нарушение целостности кости, при котором один фрагмент вбивается в другой.
- Продольный. Линия разлома костных фрагментов горизонтальна.
- Поперечный. Линия разлома фрагментов вертикальна.
- Винтообразный. Линия разлома имеет форму спирали.
- Т-образный — сочетание продольного и поперечного переломов.
- Оскольчатый — повреждение, при котором образуется 3 и более отломка.
- Компрессионный. Происходит сдавливание кости, при котором она начинает дробиться с образованием множества осколков и повреждением мягких тканей.
- Косой. При такой травме линия разлома находится под углом к продольной оси кости.
По отношению к суставу:
- Внутрисуставной. Линия перелома распространяется на лучезапястный сустав.
- Внесуставной. Не распространяется на сустав.

Виды переломов лучезапястной кости:
- Внутрисуставной, при котором граница перелома простирается на лучезапястное сочленение.
- Внесуставной, при котором повреждение не затрагивает лучезапястный сустав.
- Открытый, когда наблюдается нарушение целостности кожного покрова, в данном случае кожа может травмироваться снаружи до кости (открытый первичный перелом), а также травмироваться изнутри костными отломками (открытый вторичный перелом). Эти повреждения требуют срочной медицинской помощи из- за риска вероятного инфицирования, а также из-за сложности сращения костей и заживления ран.
- Оcкольчатый, который возникает при переломе кости на несколько фрагментов (от 3 и более).
- Со смещением, когда происходит смещение отломков кости относительно друг друга.
- Без смещения, когда смещение фрагментов не наблюдается.
Перелом Коллеса — одна из наиболее распространенных травм дистального отдела, когда отломок кости смещен к тыльной поверхности предплечья. Травма назвали в честь ирландского хирурга, который впервые ее описал.
Перелом Смита — данная травма является противоположностью перелома Коллеса, это значит, что дистальный фрагмент смещается к ладони.
| Классификация | Тип | Особые черты |
| По направлению смещения поврежденной лучевой кости | Перелом Коллеса либо сгибательный | Отломанный фрагмент перемещается к тыльной области предплечья |
| Является следствием приземления на раскрытую ладонь | ||
| Повреждение Смитаили разгибательный | Обломок перемещается к поверхности ладони | |
| Проявляется травма при падении с приземлением на тыльную часть запястья | ||
| По расположению | Шейка и головка лучевой кости | Следствие падения на вытянутую конечность |
| Центральный участок | Повреждается диафиз при ударе либо падении | |
| В «типичном месте» | Приземление с согнутой кистью и вытянутой рукой |

- Открытый или закрытый перелом. В первом случае травмируется эпидермис, а из раны выходят обломки лучевой кости. При травме второго типа кожный покров остается невредим, возможен лишь отек.
- Перелом с или без смещения. Последний еще принято называть вколоченным, вследствие которого отмечаются трещины на лучевой кости. Такое повреждение верхней конечности диагностируется чаще всего. При смещении возникает вероятность вторичного перемещения оторванных фрагментов лучевой кости.
- Внутрисуставный или внесуставный перелом. В первом случае травма заходит на лучезапястный сустав. При внесуставной поражении подвижное сочленение не затрагивается.
Перелом лучевой кости со смещением
Смещение костных фрагментов может быть вызвано воздействием повреждающего фактора, когда кость раздроблена на множество мелких осколков. Это случается в результате растягивания одного конца кости в свою сторону и происходит смещение относительно другого конца кости, к которой эта мышца уже не фиксируется. Чаще всего при данных травмах возникает оба варианта одновременно, что затрудняет восстановление функций руки.
Основной внешний признак перелома со смещением — это визуальное изменение формы конечности, когда происходит ее деформация. Однако, визуальная деформация заметна только при сильном разрушением костной ткани и встречается не так часто.
Также наблюдается продольное и поперечное смещение костных фрагментов. В этом случае в первую очередь возникает косой или поперечный перелом, которые делят лучевую кость на два обломка. Затем один из них смещается в сторону под воздействием сокращающихся мышц — это поперечный перелом. При продольном повреждении, часть обломков уходит вверх по руке, и они двигаются относительно друг друга.
Существует еще один вид перелома со смещением — вколоченный. При падении на руку, один фрагмент кости входит в другой, в этом случае один отломок кости торчит из другого.
Еще один вид переломов со смещением — компрессионный. Такие повреждения возникают в результате транспортных аварий и травм на производстве. В этом случае повреждение костей происходит вследствие ущемления кисти тяжелыми металлическими объектами, рука оказывается, как бы в тисках. Это приводит к раздроблению кости на множество мелких осколков и к значительному повреждению мягких тканей.
Перелом шейки и головки лучевой кости
Переломы чаще встречаются в быту, а также они нередко возникают во время спортивных тренировок, когда спортсмен падает на разогнутую руку. Бытовые травмы встречаются преимущественно у женщин пожилого возраста с признаками остеопороза. Нередко повреждение головки и шейки лучевой кости возникает при автодорожных катастрофах, падении с большой высоты, во время несчастных случаев на улице или на производстве.
Симптомы перелома лучевой кости:
- боль, которая усиливается при пальпации и попытке подвигать рукой;
- припухлость тканей;
- гиперемия кожи в месте повреждения;
- возможно появление хруста (крепитация) отломков кости;
- деформация лучезапястного сустава.
Подобные травмы лечат обычно с помощью консервативных мероприятий. При переломах со смещением доктор накладывает гипс на несколько недель, после чего назначает активную реабилитацию. Переломы со смещением требуют проведения закрытой или открытой репозиции — сопоставление отломков костей. Процедура проходит под местным обезболиванием и не вызывает никаких дискомфортных ощущений у пациента.
Перелом лучевой кости со смещением
Этот вид повреждений также случается часто. В некоторых случаях мышечных сил недостаточно для относительного смещения отломков кости. Иногда даже полное поперечное повреждение костных структур не сопровождается их смещением.
Очень часто на бытовом уровне говорят о трещине в лучевой кости. В контексте травматологии трещина — неполный перелом, когда наблюдается повреждение определенного участка, но оно не охватывают всю ее толщину. Обычно трещины -результат бытовых и спортивных травм, как правило, у молодых людей. У них кости прочные, крепкие и эластичные для того, чтобы выдерживать значительные нагрузки, и полный перелом возникает достаточно редко.
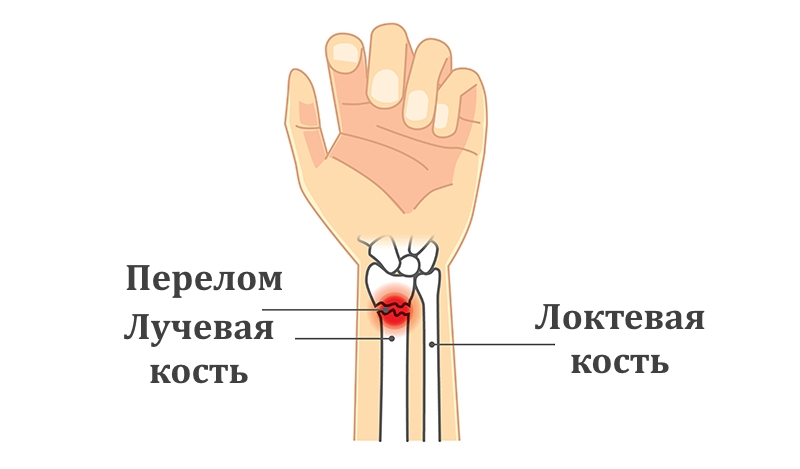
Перелом лучевой кости в типичном месте
Переломы лучевой кости выше лучезапястного сустава считаются самыми распространенными травмами костей предплечья. Они наблюдаются и в детском возрасте, и среди взрослого населения. У пожилых пациентов получение травмы обусловлено прогрессирующим остеопорозом. Типичный перелом луча возникает преимущественно при падении на вытянутую конечность, может быть со смещением или без смещения кости.
Типичные переломы лучевой кости могут быть внесуставными, внутрисуставными, закрытыми и открытыми. При повреждении пациент испытывает резкую боль, после чего появляются отек, гиперемия, возникают кровоизлияния. В некоторых случаях наблюдается хруст обломков, а также патологическая подвижность в лучезапястном суставе.
Закрытая травма лучевой кости

Закрытый тип повреждения характеризуется скрытой травмой, то есть она остается под кожей и выявить ее можно только при помощи рентгенографии.
Закрытый тип повреждения также может быть:
- со смещением;
- без смещения.
Любой тип закрытого повреждения характеризуется ноющей болью, незначительной отечностью, появлением гематом, а иногда деформацией костных структур. Не стоит игнорировать такие повреждения, поскольку в будущем они могут стать причиной инвалидности.
У взрослых и детей сломы луча имеют общую классификацию:
- Внутрисуставные. Травма, при которой повреждается непосредственно лучезапястный сустав.
- Внесуставные. Сустав остается невредимым;
- Закрытые переломы костей. Слом скрыт под кожей. Видимого разрыва нет, целостность мышц и связок не нарушена. Закрытый перелом лучевой кости самый безопасный для пострадавшего вид перелома кисти.
- Открытые. Очень опасный вид травмы. Опасность состоит в том, что кожа и мягкие ткани разорваны, в рану в любой момент может попасть загрязнение, а как следствие вызвать серьезное инфицирование.
- Осколочный перелом. Лучевая кость повреждена в более чем двух местах. Зачастую он случается при сильном сдавливании конечности с двух сторон. В конечном итоге кость разламывается на множество мелких осколков, которые в свою очередь серьезно повреждают близлежащие ткани.
- Перелом со смещением и без (трещина).
Данный вид перелома рассмотрим более детально. В зависимости от линии слома смещение может быть горизонтальным или вертикальным. При горизонтальном переломе кость переламывается на две части и смещается в сторону. Продольный слом возникает в том случаи, когда один из осколков переместился выше и вдоль другой части кости.
Слом луча в нижней его части (нижней трети) — это перелом лучевой кости в типичном месте. В зависимости от того в каком положении находилась кисть в минуту травмы выделяют два основных вида этого перелома:
- Разгибательный (перелом Колеса). Это самый распространенный в травматологии вид слома луча. При этом повреждении один из обломков кости смещен в сторону тыльной поверхности руки.
- Сгибательный (перелом Смита). Основной удар приходится на внутреннюю сторону запястья. Плоскость излома – спереди назад к внешней стороне ладони и снизу вверх.
Повреждение Галеацци
Данный вид повреждения лучевой кости был открыт хирургом Галеацци, который проживал в Италии. В основе травмы лежит сочетание перелома луча с вывихом локтевой кости в лучезапястном суставе. Травма встречается довольно редко. Проявляется болевым синдромом, отечностью мягких тканей и выраженным ограничением подвижности.
На фоне таких переломов часто развивается компартмент-синдром — сложный симптомокомплекс, в основе которого лежит повышение тканевого давления в закрытом костно-мышечном пространстве, что приводит к кислородному голоданию мышечных тканей, некрозу и образованию ишемической контрактуры. При подтверждении диагноза «компартмент-синдром» проводится оперативное лечение.
Первая помощь
Переломы лучевой кости в типичном месте или других областях требуют оказания первой помощи: устранения или снижения болевого синдрома, обеспечения фиксации поврежденной конечности и покоя пострадавшему, защиту от повреждения мягких тканей, находящихся в области травмы.Перелом кости закрытого типа нуждается в надежном закреплении конечности в безопасном и безболезненном положении для пострадавшего.
Повреждение открытого типа требует срочной остановки кровотечения с помощью наложения жгута. До приезда врачей скорой помощи необходимо письменно зафиксировать время наложения (записка подкладывается под жгут).
Жгут накладывают выше травмированной области не более чем на 40 минут, чтобы не допустить развития некроза тканей.
Затем используют защитную повязку, для изготовления которой при отсутствии стерильного бинта подойдет чистый носовой платок или лоскут одежды, и ожидают приезда медицинских специалистов.
После травмы симптомы будут усиливаться, а в месте травмы достаточно быстро сформируется отек. Для того чтобы минимизировать его последствия необходимо зафиксировать руку в одном положении при помощи импровизированной шины, которую делают из подручных средств. В качестве шины может вступать палка, доска, длинная линейка, часть лыжи и пр.
Чтобы снять болевой синдром и предупредить развитие отека следует приложить к месту повреждения компресс со льдом. Прикладывать на поврежденный участок спиртовой согревающий компресс строго запрещается, ведь под действием тепла отек будет только нарастать. Для купирования боли можно дать пострадавшему обезболивающее средство: анальгин, темпалгин, кетанов и пр.
При открытой травме место нарушения целостности кожи смазывают дезинфицирующими средствами, после чего на кожу накладывают чистую повязку.
В лечебном учреждении проводят рентген и на основании полученных результатов ставят диагноз. В отдельных сложных случаях проводят дополнительное исследование магнитно — резонансным томографом (МРТ) и компьютерной томографии (КТ).
Самое первое, что необходимо предпринять в ситуации перелома – полностью обездвижить руку. Это делается для того чтобы предотвратить дальнейшее смещение костных обломков и избежать повреждения близлежащих тканей, нервов и сухожилий. Сделать это под силу каждому человеку, даже если он не имеет медицинского образования. Главное – не бояться.
Если травма закрытого характера, конечность следует хорошо зафиксировать путем наложения шины. Фиксационной шиной может выступить любой плоский и твердый предмет. Если произошел открытый перелом и он сопровождается обильной кровопотерей, то для начала ее следует ликвидировать при помощи жгута, туго свернутой ткани, ремня или веревки. Только после этого фиксируем руку шиной. Ее следует накладывать от середины плеча до основания пальцев.

Для снижения болевых ощущений можно ненадолго приложить что-то охлаждающее. Получив такую травму, с обращением в травмопункт не стоит медлить. Лучше всего обратиться за квалифицированной помощью в течение одного-двух часов после инцидента. При открытом переломе, скорее всего, придется лечь на какое-то время в больницу. Закрытую травму можно лечить и дома. Основное правило при этом остается не низменным – безукоризненно выполнять все предписания лечащего врача.
Оказание первой помощи заключается в следующих шагах:
- Адекватное обезболивание. Необходимо смотреть по ситуации, какой анальгетик и каким способом дать пострадавшему. При закрытой травме без смещения уместным будет дать обезболивающую таблетку, а при раздробленном открытом переломе со смещением введите внутривенно промедол;
- При наличии кровотечения из крупного сосуда (вена или артерия), остановите его и наложите асептическую повязку для предотвращения инфицирования;
- Транспортная иммобилизация. На поражённую конечность наложите шину Крамера. Фиксируя два сустава (локтевой и лучезапястный), приведите руку в физиологическое положение (согнута в локте под углом 90, а кисть отведена вбок). Зафиксируйте бинтами;
- Транспортируйте пострадавшего в травматологический пункт.
Сломанную руку необходимо освободить от колец, часов, браслетов, чтобы избежать любого сдавливания кровеносных сосудов.
Для фиксации пострадавшей руки ее сгибают под углом 90 градусов кистью наверх. Руку надо приблизить к туловищу, наложить на нее шину, сделанную из подручных средств, и перевязать бинтами. Затем нужно закрепить руку в таком положении с помощью платка или шарфа, обвязанного вокруг шеи.
Если перелом открытый, то сперва следует остановить кровотечение и обработать рану. В случае артериального кровотечения (из раны будет идти кровь ярко-красного цвета) накладывается жгут выше раны, при венозном (темно-красная кровь) — ниже. Жгут стоит периодически ослаблять на пару минут. Рана должна быть обработана антисептиком. Сверху на нее накладывается асептическая повязка из ваты и бинта, помогающая избежать проникновения инфекции.
Лечение
Консервативное
Если отмечается краевой перелом в районе лучевой кости, то требуется незамедлительно показаться доктору, который проведет диагностику и назначит лечение. При легкой травме используется гипсовая повязка, которая помогает держать конечность в одном положении. Гипс при переломе лучевой кости используют на протяжении 1—1,5 месяца.

Лечение при переломах лучевой кости подбирает квалифицированный травматолог. Возможно задействование других профильных специалистов при обнаружении сочетанных травм и повреждений, а также при обострении некоторых хронических заболеваний. Промедление нередко приводит к осложнениям, вплоть до развития хронического болевого синдрома, заметных суставных деформаций и ограничений двигательной активности. При «старых» переломах лечение преимущественно оперативное.
Врачебная тактика зависит от степени повреждения и характера травмы. Врачи Клиники «КОНСТАНТА» в Ярославле при выборе методов лечения переломов лучевой кости ориентируются в первую очередь на интересы пациента. Специалисты подбирают такие методики, которые помогают в короткие сроки восстановить самочувствие пациента и нарушенные функции.
Если консервативная терапия не дает ожидаемого результата или не может быть использована из-за серьезности повреждения, специалисты применяют хирургические методы лечения перелома. Наиболее распространенный способ коррекции перемещенных отломков — остеосинтез (репозиция), который может быть как открытым, так и закрытым.
Если закрытая репозиция невозможна, используется открытый остеосинтез с применением специальных пластин или винтов. Хирург делает небольшой разрез тканей, чтобы получить свободный доступ к поврежденной кости. После устранения смещения костные отломки фиксируют в анатомически правильном положении. В качестве фиксирующих элементов используют титановые пластины, которые отличаются биосовместимостью с тканями и позволяют как можно скорее начать разработку сустава с целью предупреждения развития контрактуры.
При открытых переломах лучевой кости используются аппараты внешней фиксации. Они надежно фиксируют костные отломки, предотвращая вторичное смещение. Открытый перелом лучевой кости требует проведения оперативного вмешательства в течение 6-8 часов после повреждения. В обязательном порядке проводится антисептическая обработка раны.
Но полное восстановление занимает несколько месяцев, и на протяжении этого срока рекомендуется щадить больную руку, ограничивать физическую активность и делать всё для профилактики возникновения повторных травм.
Лечение проводится в несколько этапах:
- Первая помощь, которая преследует следующие цели: уменьшение боли, создание комфорта для руки, предупреждение травм мягких тканей.
- Врачебная помощь оказывается непосредственно специалистом с медицинским образованием в травматологическом пункте. Прежде всего необходимо выявить степень повреждения с целью определения дальнейшего лечения и предотвращения развития осложнений.
- Квалифицированная медицинская помощь осуществляется травматологом, которые проводит ряд манипуляций для восстановления костных структур и функциональной целостности сустава.
Важно не только восстановить целостность костных структур, но и обеспечить подвижность сустава и всех пальцев кисти, а также сохранить их чувствительность.
Суть лечения состоит в ручной репозиции костных отломков: фрагменты кости выставляются так, как они располагались до момента травмы. Потом накладывают гипсовую повязку для их фиксации в этом положении. Повязку носят несколько недель пока не сформируется костная мозоль и кости не срастутся.
Данный метод самый безопасный, но в то же время около 20% переломов после ручной репозиции срастаются криво, что приводит к бугристости костей. Это не всегда заметно невооруженным взглядом, но часто приводит к плачевным последствиям.
Суть лечения состоит в внедрении металлической спицы для правильного сращивания костных структур. Для этого делают прокол, через который вводят спицу или накладывают пластину, а специальными болтами фиксируют части кости в правильном положении.
Данный метод имеет множество преимуществ. Самый главный — надежность и эффективность метода. Ведь фиксация на болтах и металлических спицах проводится под зорким взглядом хирурга, а не вслепую, как в предыдущем методе. Тем не менее и этот метод не лишен недостатков, поскольку это все-таки хирургическое вмешательство и ему присуще определенные риски, а инородные металлические имплантаты часто отторгаются организмом.
Это так называемый компрессионо- дистракционный остеосинтез. Суть метода заключается в следующем: через кожу больного вводят спицу и закрепляют ее на специальной раме цилиндрической формы, куда помещается рука пострадавшего, затем устройство перемещают таким образом, чтобы фрагменты кости оказались в том положении, в каком они находились на момент травмы.
Данная методика является лучшей, поскольку позволяет совершенно точно и правильно восстановить костные элементы. Однако при этом существует вероятность инфекционных осложнений, которые могут проникнуть в организм через металлические спицы.
При смещенной травме руки врачи зачастую выбирают один из двух проверенных временем путей лечения: вправление кости руками специалиста или открытая репозиция с последующей фиксацией осколков спицами. Сделать верный выбор им помогает рентгенография руки. Важно не только правильно срастить кость, еще крайне необходимо сохранить прежнюю чувствительность и маневренность пальцев. Срок срастания при переломе лучевой кости со смещением во многом зависит от выбранного лечения.
Ручным методом смещение исправляют после местного обезболивания. После этого на тыльную сторону предплечья и кисти накладывают не круговую гипсовую повязку, а гипсовые пластины (лангеты). Они будут фиксировать руку первые 3-5 дней, пока не спадет отек. Иначе кровообращение поврежденной руки может существенно нарушится. Когда припухлость спадает, делают повторный снимок, после чего шину укрепляют бинтами либо заменяют ее циркулярной гипсовой повязкой.
Открытая репозиция – это небольшая операция, при которой над местом повреждения делают надрез. Получив открытый доступ к сломанной кости, смещение устраняют. Восстановленную структуру закрепляют посредством спиц, пластин или других специальных конструкций и накладывают гипс.

Интерес, сколько носить гипс при переломе лучевой кости, понятен. Всем пациентам очень хочется быстрее вернуться к привычному ходу жизни.
Ответ на него, будет обусловлен рядом факторов:
- серьезности травмы;
- возраста пациента (у ребенка кость срастается быстрее, у пожилых людей дольше);
- вида лечения (соединения обломков в ходе оперативного вмешательства значительно снижает риск неправильного сращивания кости).
Учитывая наведенные выше факторы, период ношения гипса при переломе лучевой кости может варьироваться от трех недель до полутора месяцев. Средний срок срастания – 5 недель.
Перелом лучевой кости руки: лечение и срок срастания поврежденной конечности — проблемы, требующие решения не только от лечащего травматолога, но и хирурга.
Если случай тяжелый (открытый вид травмы или наличие большого количества фрагментов разрушенной костной ткани), то необходимо срочное хирургическое вмешательство.
Схема терапии определяется в индивидуальном порядке.Гипс при переломе лучевой кости со смещением накладывается после сопоставления всех отломков поврежденной костной ткани. Такая фиксация позволяет избежать повторного смещения и способствует положительной динамике срастания фрагментов.
Правильно наложенная гипсовая повязка (лангет или ортез) фиксирует область нижней трети плеча, все предплечье и кисть.
Перед снятием фиксирующего лангета лечащий врач направляет пациента на контрольную рентгенографию, чтобы определить степень срастания ткани, состояние костной мозоли и наличие возможных осложнений.
В сложных случаях для лечения такого перелома применяют остеосинтез фрагментов ткани посредством спиц или металлических пластин, устанавливаемых через надрезы в мягких тканях конечности. Остеосинтез — это еще 1 метод репозиции (соединения) и фиксации отломков кости.
Чтобы предотвратить инфицирование раны или тканей, в рамках восстанавливающей терапии врач выписывает курс антибиотиков.
Устранить болевой синдром помогают болеутоляющие медикаменты, которые назначает врач.

Перелом луча в типичном месте лечится двумя способами: консервативно и хирургически. Какой метод лечения выбрать – определит лечащий врач в зависимости от тяжести травмы.
Консервативное лечение заключается в ручной репозиции отломков и наложении гипсовой лонгеты сроком на 4-5 недель.
Это нужно для того, чтобы проконтролировать процесс сращения и проверить, нет ли вторичного смещения отломков. Оперативное лечение бывает двух видов:
- Чрескожная репозиция отломков с дальнейшим применением спиц. Это самый популярный метод хирургического лечения. Врач проводит сопоставление отломков, а после просверливает их специальными спицами для того, чтобы избежать смещения. Такой метод ценят за дешевизну, практичность и хороший результат, но он имеет несколько минусов. Главными минусами можно назвать более продолжительный срок ношения гипса и возникновение контрактур из-за невозможности рано разрабатывать лучезапястный сустав;
- Открытый остеосинтез. Суть операции состоит в доступе к повреждённой кости через разрез на коже. Врач проводит репозицию и фиксирует отломки пластинами и винтами. Главный плюс такой операции – необязательно носить гипсовую лонгету. Титановые пластины надёжно удерживают отломки в правильном положении. Достаточно будет пользоваться специальным ортезом или эластичными бинтами.
Симптомы и диагностика

Прежде чем начинать лечение перелома лучевой кости, стоит обратиться к доктору, который уточнит тяжесть и вид патологии. Требуется осмотр ортопеда или хирурга. При диагностике определяется состояние кожного покрова, лучевых и локтевых нервных волокон, присутствие пульса. Подтвердить перелом, определить его характер и тип возможно такими инструментальными способами:
- компьютерная или магнитно-резонансная томография;
- снимок рентгена;
- ангиография с использованием контрастного вещества;
- ультразвуковое обследование.
При подозрении на перелом лучевой кости диагноз устанавливается по результатам обследования. Чаще всего специалисты ограничиваются рентгенографией в двух проекциях. Рентгенография является наиболее распространенным и доступным методом исследования для специалистов и большинства пациентов.
Но при сложных переломах и сочетанных патологиях используются и другие методы исследования, в частности — компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Эти два метода обследования дают максимальную информацию о состоянии мягких и твердых тканей, позволяют планировать дальнейшее лечение, в том числе оперативное, делать точные прогнозы на будущее.
Определить, произошел ли у пострадавшего перелом «луча» в типичном месте или другой части конечности, а также выяснить, образовалась ли трещина в костной ткани, может только травматолог или хирург.
Для диагностики полученного повреждения применяют рентгенографию в 2 проекциях. Этот метод демонстрирует: наличие и тип смещения отломков, наличие гематомы, трещин, степень целостности суставов, связок и т. д.
В сложных случаях, требующих более глубокого и детализированного анализа специфики травмы, используют компьютерную томографию. Она позволяет увидеть состояние сосудов, капиллярной сети и целостность вен поврежденной конечности.
По своей симптоматике перелом лучевой кости в типичном месте сходный с остальными видами переломов. Пострадавшие жалуются на:
- Резкую сильную боль в области лучезапястного сустава;
- Нарастающий отёк на кисти и в нижней трети предплечья;
- Деформацию предплечья;
- Крепитацию отломков (при движении слышен звук морозного снега);
- При переломе левого луча или правого луча со смещением происходит укорочение соответствующей конечности;
- Артериальное или венозное кровотечение, как следствие повреждения сосудов;
- Онемение и снижение чувствительности кисти при повреждении нервных волокон.
Врач-травматолог диагностирует перелом луча после:
- Сбора детального анамнеза с указанием характера травмы;
- Сбора жалоб и тщательного осмотра;
- Рентгенографии. Именно рентгеновский снимок достоверно показывает наличие перелома, его характер, возможное смещение.
Нельзя ставить диагноз без рентгеновского снимка. Только низкоквалифицированный специалист допустит такое. По возможности попросите травматолога дать направление на рентген для подтверждения диагноза.
Возможные осложнения
Для скорого восстановления функций конечности мероприятия по реабилитации должны осуществляться в комплексе. Необходимо выполнять упражнения лечебной физкультуры, а также применять методы физиолечения и делать массажи. Начать разработку мышц и суставов можно уже на 4–5 день после травмы в зависимости от рекомендаций врача.
Массаж
Для предотвращения гипотрофии мышц необходимо делать массаж ладонями и кончиками пальцев. Порядок воздействия на различные области конечности зависит от того, какое место было травмировано. По мере продвижения к месту травмы сила воздействия должна уменьшаться. Также разминают ближайшие к лучевой кости отделы: шею и спину.
Физиотерапия
Применяются методы физиотерапии:
- электрофорез — метод, при котором лекарственные средства вводятся в кожу посредством электрического тока;
- фонофорез — метод, при котором лекарства вводятся с помощью ультразвука;
- магнитотерапия — метод лечения с помощью воздействия на организм магнитного поля;
- ультрафиолетовое излучение — метод воздействия на организм ультрафиолетовым излучением, способствующим выработке в организме витамина D.
Основа реабилитации — выполнение упражнений ЛФК. Начинать следует с простых движений, постепенно увеличивая нагрузку.
Врач даст рекомендации, какие суставы и мышцы следует разрабатывать в первую очередь, как держать руку и какие упражнения выполнять. Если при выполнении комплекса ощущается боль, стоит обратиться к врачу.
Когда гипс снимут, не ждите, что рука сможет сразу же выдерживать прежние нагрузки. От вынужденного простоя мышцы значительно ослабли. Чтобы обрести прежнюю подвижность кисти следует пройти полный реабилитационный цикл. Он включает в себя разминочную гимнастику и упражнения на мелкую моторику, массаж специальными мазями и различные физиотерапевтические процедуры. Тренировать руку следует осторожно, нагрузку увеличивать постепенно.
Вернуть былую силу руке помогут различные водные процедуры, плаванье или ванночки с морской солью. Температура воды при этом не должна превышать 36-37 градусов.
Питание так же играет не последнюю роль. Организм нуждается в кальции больше чем обычно. Особенно его много в различных молочных продуктах. Но есть и продукты способные замедлить срастание. Это алкоголь, крепкий чай и кофе с большим уровнем кофеина, любые газированные напитки.
Перелом лучевой и локтевой костей обуславливает необходимость в восстановлении подвижности руки после срастания костной ткани. Реабилитация включает лечебный массаж, физиотерапевтические процедуры и занятия лечебной физкультурой (ЛФК).
Массаж стимулирует кровообращение в поврежденной области конечности. Процедура восстанавливает нервное волокно.
Первые сеансы длятся не более 10-15 минут. С третьего сеанса время массажа увеличивают до 30 минут.
К физиотерапевтическим процедурам относят:
- использование УФ-лучей различной длины волны для лучшего проникновения в костную структуру фосфора и кальция;
- стимулирование нервной и мышечной тканей поврежденной зоны с помощью магнитного поля;
- введение медикаментов, содержащих кальций, в костную ткань через слизистые оболочки или кожный покров посредством электрического тока;
- прогревание поврежденных участков с помощью электромагнитного поля через мышечные волокна.
Разработка поврежденной руки требует занятий специальной лечебной физкультурой (под контролем инструктора и травматолога), направленной на устранение или профилактику гипотрофии тканей.
Инструктор с учетом индивидуальных особенностей пациента и типа его травмы разрабатывает специальный комплекс упражнений, с постепенно возрастающей нагрузкой. Это предотвращает возникновение травм и снижает риск повреждений.
Аккуратное сгибание, разгибание пальцев поврежденной конечности (резкие движения запрещены), захватывание пальцами мелких предметов и занятие на специальных тренажерах — основа ЛФК при данной травме.
В рамках реабилитационной программы больному рекомендуется соблюдать специальную диету, включающую продукты, насыщенные полезными веществами и элементами. Из меню полностью исключается вредная пища и алкоголь.
Приветствуется дополнение рациона белковыми блюдами, фруктами, бобовыми, орехами и овощами.

Последствия перелома лучевой кости со смещением (и без смещения) представляют собой такие осложнения, как:
- различные виды повреждений нервной ткани (например, разрывы), отвечающей как за подвижность конечности, так и ее чувствительность;
- повреждение сухожилий, контролирующих двигательные функции кисти;
- травмы магистральных кровеносных сосудов, провоцирующие внутриполостные кровоизлияния (гематомы);
- отрывы мышечных волокон от мест их крепления с костной тканью, их разрывы, ведущие к необратимому лишению той или иной части руки подвижности;
- гематогенный остеомиелит (как последствие инфекционного заражения костной ткани).
Кроме вышеперечисленных осложнений, отмечают нарушение структуры кости (ее искривление), возникающее из-за некорректно проведенной репозиции отломков и неаккуратно наложенной фиксирующей гипсовой повязки.
Весомую роль во время реабилитационного периода играет лечебная гимнастика. Все опытные травматологи рекомендуют ЛФК для предотвращения контрактур и снижения функций конечности. Комплекс упражнений для быстрого восстановления:
- Сомкните ладони на уровне груди, а руки выпрямите. Наклоняйте ладони сначала в левую, а затем в правую сторону. Старайтесь не нажимать слишком сильно. Упражнение не должно вызывать у вас болевые или другие неприятные ощущения;
- Возьмите обыкновенный пластилин и старайтесь сминать его в различные фигуры (шар, куб). Сначала будет плохо получаться, так как мелкая моторика ещё заторможена. Но со временем результат значительно улучшится;
- Положите кисть и предплечье на стол. Поочерёдно поднимайте пальцы над поверхностью, а после поднимите все вместе;
- Возьмите мячик (хорошо подойдёт резиновый мячик с выпуклостями) и ладонью катайте его по столу. Благодаря своей поверхности мяч будет оказывать массажный эффект на кисть.
Все осложнения делятся на:
- моментальные, которые возникают сразу же после повреждения костной ткани;
- отложенные, которые развиваются не сразу, а спустя некоторое время после повреждения.
Первая группа осложнений возникает из- за воздействия повреждающего фактора в момент травмы. Вторая группа- осложнения, возникающие вследствие неадекватного лечения, когда заживление и сращение происходит неправильно.
К моментальным осложнениям можно отнести:
- Разрывы нервных волокон, которые отвечают за чувствительность и подвижность кисти. Мелкие косные острые осколки способны разорвать нервные стволы, которые теряют связь с центральной нервной системой (при потере сигналов, идущих из мозга). В результате может нарушиться двигательная активность и утратиться чувствительность.
- Повреждение сгибателей пальцев происходит при травме сухожилий, так острые костные осколки, смещаясь, могут повредить пучки сухожилий, которые отходят от кисти, что приводит к потери ее двигательных функций.
- Отек кисти Турнера приводит к рефлекторной неподвижности кисти и пальцев. В результате чего человек не способен совершать произвольные действия, а при попытке подвигать кистью пострадавший испытывает сильную боль. Кроме того, на данном участке конечности развивается остеопороз.
- Повреждение крупных сосудов может привести к внутриполостным кровоизлияниям, что вызывает отдаленные осложнения.
- Разрыв мышц полного или частичного характера, а в некоторых случаях даже отрыв мышц от места крепления костных структур, препятствует подвижности кисти и ее произвольных движений.
- Инфекционные осложнения, которые приводят к поражению тканей гноеродной инфекцией, способствуют развитию остеомиелита.
К отдаленным осложнениям относятся:
- Ишемическая контрактура кисти приводит к нарушению подвижности кисти из-за неправильного сращения костной ткани в результате неправильно наложенной гипсовой повязки. Компрессия мягких тканей нарушает кровообращение, а также способствует образованию спаек.
- Неправильная репозиция, как и неправильно наложенная повязка, слабо удерживает костные отломки, что ведет к их не корректному сращению
- Отдаленные инфекционные осложнения характеризуются появлением хронического остеомиелита.
Скорость восстановления после перелома луча зависит от многих факторов, в том числе от профессионализма врача и общего состояния здоровья пациента. В течение нескольких недель после травмы возможно сохранение боли, которая купируется анальгетиками и нестероидными противовоспалительными средствами. Если болевой синдром усиливается, необходимо рассказать об этом лечащему врачу.
После наложения гипсовой или полимерной повязки пациент должен следить за состоянием кожных покровов возле гипса. Если они изменяют окраску (бледнеют, синеют), то это может быть признаком сдавления сосудов и мягких тканей. Снижение чувствительности говорит о передавливании нервов и тоже требует консультации травматолога.
Реабилитация
При своевременном обращении за медицинской помощью травмы лучевой кости протекают без осложнений и большинство пациентов через некоторое время после снятия гипса возвращаются к привычному образу жизни и полностью восстанавливают утраченные функции. Незначительные двигательные ограничения могут сохраняться несколько месяцев, как и небольшая болезненность кисти.
Для ускорения восстановления и возвращения лучезапястному суставу нормальной подвижности специалисты назначают лечебную физкультуру, физиотерапевтическое лечение, массаж. Скорость восстановления во многом зависит от действий самого пациента и его желания поскорее выздороветь. Рекомендуется в полной мере соблюдать врачебные назначения и своевременно приходить на прием к травматологу.
Если у вас остались вопросы , вы можете в любой момент обратиться к специалистам Клиники «КОНСТАНТА». Мы рекомендуем не медлить с лечением при повреждениях кисти и как можно скорее обращаться за квалифицированной помощью.
Задать интересующие вопросы или записаться на консультацию к специалисту можно по телефону:(4852) 37-00-85Ежедневно с 8:00 до 20:00
Записаться на консультацию
Физиотерапия
Реабилитация после перелома лучевой кости со смещением происходит после полного сращивания лучевого сустава. Когда снимают гипс рука еще слабая и уязвимая и сразу нагружать ее нельзя. Все нагрузки должны нарастать постепенно. Ведь от вынужденной иммобилизации мышцы существенно ослабли, и чтобы вернуть им прежнюю силу и функциональность надо пройти курс реабилитации.
Немаловажную роль в восстановлении играет диетотерапия. После травмы организм очень нуждается в кальции. Поэтому в свой рацион следует внести молочные продукты, листовую зелень и капусту, где его содержание повышено. Замедлить срастание кости могут алкогольные напитки, крепкий кофе, и газированные напитки.
В среднем длительность реабилитационного периода составляет от полутора месяца до двух месяцев. В этот период пострадавший не сможет самостоятельно обслуживать себя, следовательно, ему потребуется посторонняя помощь. На сроки реабилитации влияют совокупность многих факторам.
К ним относится:
- степень повреждения;
- масштаб оперативного вмешательства;
- возраст пациента;
- наличие недугов мышечно — костной системы;
- наличие сопутствующих хронических заболеваний;
- сложность полученной травмы;
- скорость восстановления;
- состояние иммунной системы.
В некоторых случая выздоровление затягивается из-за пренебрежения советами и рекомендациями врача. Так, некоторые самонадеянные личности самостоятельно снимают гипсовые повязки, нагружают конечность раньше положенного времени. Все это приводит к осложнениям, о которых мы писали выше. Соблюдение всех правил и рекомендаций травматолога в реабилитационный период приведет к быстрому выздоровлению и восстановлению лучевой кости.
Консервативная терапия
Перелом луча в типичном месте без признаков смещения подлежит консервативной терапии. Специалисты фиксируют конечность гипсовой повязкой, при болевом синдроме назначают анальгетики. Если лучевая кость смещена, врачи возвращают ей анатомически правильное положение с помощью репозиции и надежно фиксируют для успешного сращения кости.
Скорость сращения перелома во многом зависит от качества проведенной иммобилизации. Конечность фиксируются в неподвижном положении на 1-1,5 месяца. На протяжении всего лечебного периода пациент должен периодически посещать травматолога, чтобы специалист контролировал состояние больного и при необходимости мог изменить тактику лечения.
Снимают гипсовую повязку примерно через месяц после перелома. Но на этом лечение не заканчивается. Пациенты с травмами кисти нуждаются в эффективных реабилитационных мероприятиях, которые помогают восстановить объем движений в поврежденной руке и предотвращают развитие отсроченных осложнений, в частности — необратимых контрактур.





