Корешковый синдром – симптомы, лечение, причины

Причины появления синдрома
Комплекс симптомов проявляется в результате сдавливания нервов, человек ощущает резкую боль и мышечное напряжение в пораженно области. До некоторых пор его еще было принято называть радикулит, однако определение не совсем корректно. Ведь воспалительного процесса в корешке не происходит, а имеет место механическое сдавливание. Поражать он может практически любой позвонок, но чаще всего встречается в пояснице (l5), шеи и крестцового отдела (s1).
Спровоцировать появление недуга могут следующие факторы:
- развивающийся остеохондроз хребта;
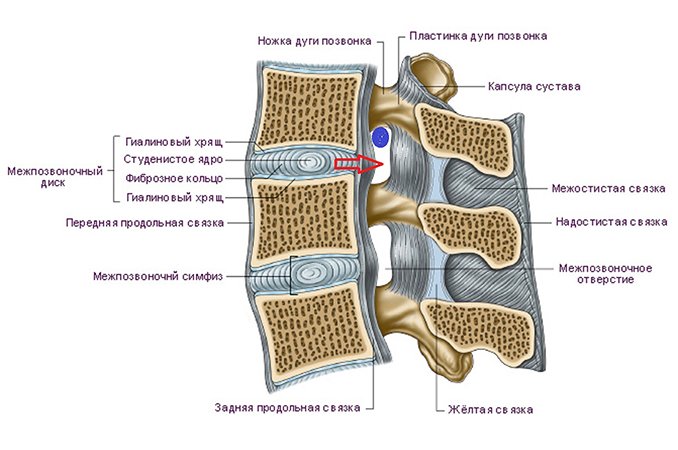
- сокращение диаметра отверстий между позвоночными дисками;
- межпозвоночная грыжа;
- травмы спины;
- менингит или инфекция;
- туберкулез или сифилис;
- рак спинномозгового канала;
- избыточная масса тела;
- гормональный сбой в организме;
- врожденные аномалии костной ткани;
- длительное пребывание на холоде;
- частые физические нагрузки;
- снижение высоты дисков.
Провоцируют воспаление корешков проблемы с хребтом, нарушение поступления необходимых веществ для питания межпозвоночных хрящей. Усугубляют положение возраст пациента, наличие избыточной массы тела, хронические заболевания, а также отсутствие компетентного лечения. Чаще всего диагностируется синдром у людей ведущих пассивный образ жизни, злоупотребляющих вредной едой и не занимающихся спортом.
Факторы риска
Факторы риска возникновения корешкового синдрома включают:
- Возраст. Возрастные изменения в позвоночнике, такие как межпозвонковые грыжи и костные разрастания, являются наиболее частыми причинами возникновения корешкового синдрома;
- Ожирение. Избыточный вес тела увеличивает нагрузку на позвоночник и тем самым способствует появлению изменений, вызывающих корешковый синдром;
- Работа. Работа, которая требует от человека резких поворотов туловища, поднятия тяжелых грузов или длительное вождение автомобиля может сыграть свою роль в появлении корешкового синдрома;
- Длительное нахождение в положении сидя. Люди, которые вынуждены по долгу службы проводить много времени в сидячем положении, а также люди, ведущие малоподвижный образ жизни чаще страдают от корешкового синдрома;
- Диабет. Это состояние повышает риск поражения нервной ткани;
- Курение. Предполагается, что курение ускоряет процесс старения организма, в том числе и позвоночника, вызывая в нем дегенеративные изменения, что приводит к стенозу позвоночного канала, появлению костных разрастаний, межпозвонковым грыжам и т.д.
Как проявляется патология?
Симптомы корешкового синдрома грудного отдела будут немного отличаться от поясничного, так как различается локализация поражения. В целом он проявляется сильной болью, ноющего или тупого характера, которая распространяется на конечности или даже внутренние органы. Также пациенты отмечают сниженную чувствительность или нарушение координации движений. Исходя из расположения болезни, могут наблюдаться следующие симптомы:
- Грудной уровень: болевой синдром в лопатках, дискомфорт под ребрами, сердечные боли, одышка, беспричинный кашель, повышение давления.
- Поясница: сильная боль в виде прострелов, люмбалгия, боль в бедре, или с переходом на внутреннюю поверхность голени (если поражен l4), изменение походки при сдавливании S1, затруднительный подъем по лестнице.
- Область шеи: боль в надплечье, слабость, прострел при движениях, дискомфорт во время ночного отдыха.
Болевой синдром появляется в результате ишемии корешка или раздражении нерва. Поэтому она ощущается преимущественно только со стороны, где произошло защемление. Если поражение коснулась двигательной функции корешка, то больной ощущает снижение мышечного тонуса, подергивания в конечностях, слабость.

Боль в пояснице при корешковом синдроме может иметь острый или хронический характер
Осложнения
Хотя большинство людей с корешковым синдромом полностью восстанавливаются иногда даже без всякого лечения, корешковый синдром потенциально может вызвать необратимое повреждение нерва. Немедленно обратитесь за врачебной помощью, если у Вас наблюдается хотя бы один из нижеперечисленных признаков:
- Потеря чувствительности в руке или ноге;
- Слабость в руке или ноге;
- Частичная или полная потеря контроля за функциями мочеиспускания и/или дефекации.
Обращаются к врачу пациенты чаще в период обострения заболевания, когда обычные обезболивающие мало чем помогают. И в этом заключается главная ошибка. Ведь чем позже обратиться за помощью, тем выше вероятность появления осложнений. Самыми распространенными из них являются:
- Появление хромоты или плоскостопия.
- Длительная психическая нестабильность (из-за постоянных психозов и неврозов).
- Полный паралич.
- Более серьезные патологии и инвалидность.
Чтобы исключить развитие осложнений, необходимо лечить заболевание до наступления беременности, регулярно выполнять зарядку по утрам, контролировать свой вес, посещать массажиста, правильно питаться, чередовать тяжелый физический труд с полноценным отдыхом. Такие несложные правила станут отличной профилактикой развития заболевания.
Корешковый синдром является распространенным заболеванием, но своевременное обращение к врачу позволяет сделать лечение эффективным и предотвратить развитие осложнений. Симптоматика у него довольно выраженная, поэтому при появлении первых признаках, необходимо незамедлительно получить квалифицированную помощь.
Чтобы избежать подобных неврологических состояний, необходимо соблюдать несколько простых правил:
- Не допускать переохлаждение организма.
- Своевременно лечить инфекционные и вирусные заболевания.
- Проявлять физическую активность.
- Соблюдать диетические нормы рационального питания.
- Следить за личной и санитарной гигиеной.
Симптомы по отдельным корешкам
 Боль в шее после сна
Боль в шее после сна- С1. Череп невольно наклоняется в сторону поражения, наблюдается тошнота, головные боли, напряжение мышц или боль при пальпации.
- С2. Повернуть головой больному не удается, как и сделать наклон, видна гипестезия кожи в затылочной части.
- С3. Ощущается сильная боль в затылке, нарушается речь, тяжело поворачивать голову или даже ею двигать.
- С4. Дискомфорт отдает в предплечье, доходит до 4 ребра, распространен в шеи.
- С5. Наблюдается нарушение сенсорного восприятия, а также понижение рефлекса бицепса.
- С6. Боль наблюдается не только в шее, но и может через предплечье распространиться вдоль всей руки. Резкое снижение рефлекса запястья.
- С7. Болевой синдром отличается глубиной, распространяется на предплечье. Пациенту тяжело сгибать и разгибать пальцы.
- Т1-Т2. Наблюдается боль только в плече, максимум в подмышках, при этом сопутствующими симптомами являются слабость мышц, онемение конечностей. Пациенты часто жалуются на дисфункцию пищевода.
- Т3-Т6. Боль сдавливает кольцом в ребрах, может отдавать в область груди. Часто локализация с левой стороны, что приводит к имитации нарушения работы сердца.
- Т7-Т8. Наблюдается ферментная недостаточность поджелудочной железы, гастралгия, диспепсия, снижение верхнего брюшного рефлекса.
- Т9-Т10. Болевой синдром ощущается в верхней части живота.
- Т11-Т12. Ирритативная боль ощущается в паховой зоне, наблюдается дискинезия кишечника.
- L1. Болевые ощущения наблюдаются в паховой области, распространены на квадрант ягодицы.
- L2. Боль распространяется на бедра, больной отмечает чрезмерную сладость, если присаживается на корточки или даже садится на стул.
- L3. Прострел наблюдается в задней части бедра и распространяется на колено, если поражение правостороннее, то ощущается именно с этой стороны.
- L4. Боль чувствуется в коленном суставе, переходящая в лодыжку, коленный рефлекс существенно снижен.
- L5. Боль отдает от поясницы в одну из ягодиц и передается в область бедра или даже голени. В зоне боли наблюдаются сенсорные нарушения.
- S1. Боль локализируется в поясничной области и крестце (может проявляться как люмбоишиалгия), может отдавать в бедро или голень. Человеку тяжело сгибать стопу из-за сниженного рефлекса.
- S2. Наблюдаются судороги в бедре, боль охватывает не только бедро, но и всю ногу вплоть до пальцев целиком.
- S3-S5. Онемение в промежности, боль в крестце. Может наблюдаться дисфункция сфинктера тазовых органов.
Поэтому специалист при обследовании пациента проводит тщательный опрос, который позволит установить характер боли, ее точное расположение и сопутствующие симптомы. Это поможет быстро выявить нарушение и принять нужные меры для его лечения.
Диагностические исследования
Поставить точный диагноз врач может только после тщательного обследования пациента. На первичном приеме специалист проводит сбор анамнеза и осмотр, с целью определения локализации сдавливания, тонус мышечных тканей, оценку рефлексов, степени чувствительности. Сложнее всего визуально выявить корешковый синдром грудного отдела, так как проявляющиеся признаки во многом схожи с рядом других заболеваний.

Компьютерная томография позволит установить причину развития корешкового синдрома
Особенности лечения

Если у пациента наблюдаются дегенеративно-дистрофические заболевания позвоночника (ДДЗП), врачи обычно принимают решение применить традиционную терапию. Кроме нее, могут применяться нехирургическое лечение корешкового синдрома и оперативное вмешательство. Выбор тактики воздействия на болезнь зависит от общего состояния больного, его возраста, наличия сопутствующих патологий. Каждая из них имеет свои сильные стороны и влияет на организм немного по-разному.
На начальной стадии корешкового синдрома, когда болезнь не доставляет серьезных неудобств человеку, назначается консервативная терапия. Она включает в себя прием следующих видов препаратов:
- Обезболивающие (Баралгин, Кетанов, Кеторол). Для устранения острого болевого синдрома.
- Противовоспалительные (Диклофенак, Мовалис, Нурофен). Снижают воспаление, отечность, могут применяться в виде мази.
- Миорелаксанты (Баклофен, Метилликаконитин, Диазепам). Принимаются с целью устранить блокаду мышц.
- Для снятия отека (Фуросемид, Этакриновая кислота). Помогают быстрее справиться с отечностями в тканях.
- Витаминные комплексы. Преимущественно включающую группу В, так как они способствуют улучшению обменных процессов в тканях.
Какими препаратами лечить больного, решает исключительно врач. После постановки диагноза пациенту следует придерживаться назначенной терапии и не превышать указанную дозировку, ни менять препараты или ни добавлять другие средства (к примеру, по рекомендации друзей) без консультации с врачом.

Все медикаменты при корешковом синдроме нужно принимать строго по назначению врача
Если выбранная консервативная терапия корешково сосудистого синдрома оказалась неэффективной, то врач может назначить операцию. При условии, что болезнь прогрессирует, а симптомы с каждым днем становятся все более выраженными. Проводится хирургическое вмешательство нейрохирургом, оно направлено на снижение компрессионного воздействия корешка и устранение причины возникновения симптома.
Эффективность такого способа лечения во многом зависит от основной болезни, степени прогрессирования корешкового синдрома и своевременности принятых мер. Если пациент обратился за помощью поздно, есть риск появления дегенеративных изменений, которые приводят к инвалидности.
Физиотерапия
Еще одним способом является лечебная гимнастика, воздействие электроимпульсными точками и электрофорез. Такая методика позволяет купировать болевой синдром, замедлить или вовсе устранить воспаление в тканях, повысить обменные процессы в пострадавших нервах, а также восстановить мышечный тонус. Самостоятельно записываться на физиотерапию после постановки диагноза нельзя, их назначает врач, с учетом состояния больного и целесообразности проведения таких процедур, исходя из степени поражения. Выполнять любые упражнения или заниматься физкультурой в период лечения полностью противопоказано.
Также хорошо помогает при поражении периферических нервов иглоукалывание. Этот способ доказывает свою эффективность вот уже не одно десятилетие. Но важно найти хорошего специалиста, который корректно проводит процедуры и не навредит своей неопытностью или нарушением технологии.

Иглоукалывание позволит снизить интенсивность болевого синдрома
Среди прочих расстройств невралгического характера, поясничный отдел занимает «лидирующее» положение. Наиболее часто компрессионное защемление диагностируется у тучных людей, беременных женщин, и пациентов, чья профессия связана с тяжёлым физическим трудом на открытом воздухе. В первом и втором случае, дегенеративно-дистрофические нарушения связаны со смещением оси позвоночника под воздействием лишнего веса.





