Синдром позвоночной артерии: при шейном остеохондрозе, симптомы, лечение в домашних условиях

Причины и механизмы развития синдрома позвоночной артерии
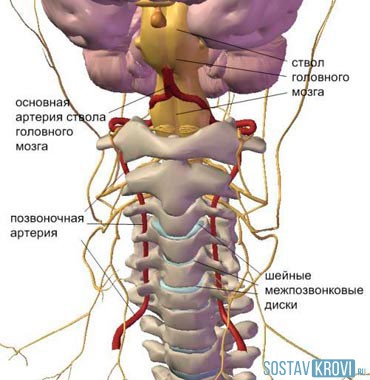
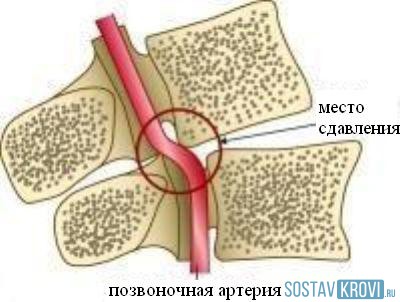
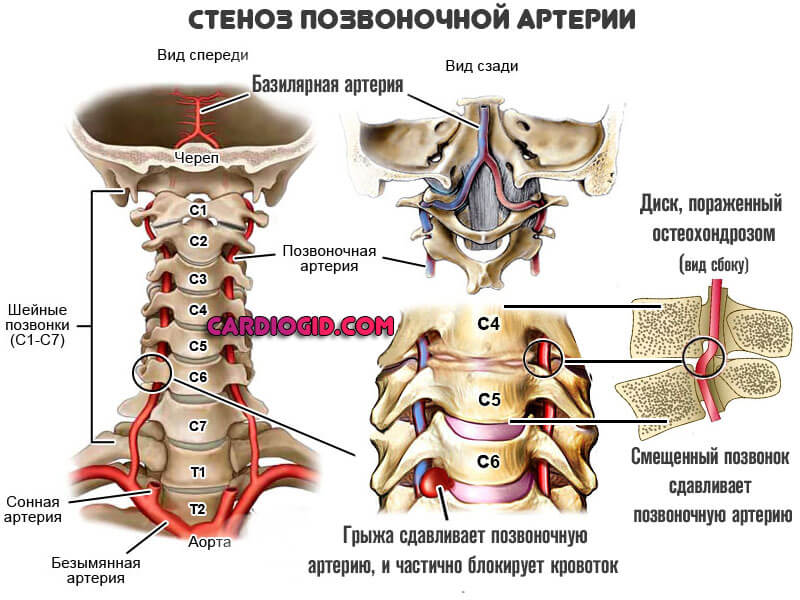
Синдром позвоночной артерии – это не заболевание в правильном понимании этого термина. Это скорее следствие или симптомокомплекс, возникающий из-за прогрессии остеохондроза шейного отдела позвоночника. Одна из артерий (базилярная), которые питают головной мозг, сужается. Стенозирование происходит по причине компрессии тканей деформированными участками позвоночного столба в зоне шеи.
Ведь основная часть позвоночной артерии располагается в канале, который состоит из позвонков и их элементов. Когда начинаются дегенеративно-дистрофические изменения костной ткани, межпозвоночных дисков шейного отдела, страдает и артерия. А также нервная ткань, которая располагается в том же подвижном канале.
Соответственно, сужение базилярной артерии вызывает снижение интенсивности кровообращения, кислородного снабжения мозга. В результате страдают такие элементы, как ствол мозга, отделы височных долей, черепно-мозговые нервы, внутреннее ухо.
При синдроме позвоночной артерии кровоснабжение снижается на 15-30%, но в целом поддерживается благодаря работе сонных артерий. Однако и этого дефицита хватает, что нанести большой урон структурам головного мозга и другим органам головы. А если пациент в целом склонен к сердечно-сосудистым заболеваниям, синдром позвоночной артерии становится крайне опасным состоянием, которое может стать причиной летального исхода.
Первый и основной — стеноз. То есть сужение или спазм сосуда в результате двух групп причин.
- Вертеброгенных (связанных с позвоночником): межпозвоночная грыжа, шейный остеохондроз, увеличение остеофитов (наростов на шейных позвонках), воспалительные процессы в фасеточных суставах, травмирование позвонков приводят к сдавливанию артерий.
- Невертеброгенных (не связанных с позвоночником). Спазм позвоночной артерии встречается у пациентов курящих, злоупотребляющих спиртным или имеющих склонность к потреблению наркотиков.
Сужение просветов сосудов вследствие их гипоплазии (недоразвития), непрямолинейности хода ПА (чрезмерной извилистости). Реже в результате течения соматических эндокринных патологий и прочих.
Второй – отложение на стенках позвоночных артерий холестериновых бляшек. В результате длительного течения обменных нарушений.
Липиды (жиры) перемещаются по кровеносному руслу, радиально облепляют стенки, сужают просвет и не позволяют крови нормально циркулировать.
При длительном существовании атеросклероза (название самого диагноза) бляшки накапливают соли кальция, становятся твердыми как камень. Удалить их на этой этапе можно только хирургическими методами.
Третий — закупорка сосуда тромбом. Дальше многое зависит от степени обструкции. До 20% — симптоматика минимальная, до 50% — выраженная, вплоть до острого состояния, свыше 80% — не избежать инсульта обширного типа и летального исхода.
Далее процесс развивается по сценарию ишемического расстройства головного мозга.
Церебральные структуры недополучают кислорода и полезных веществ. Отсюда неврологические симптомы.
Первым страдает мозжечок, возможно стремительное отмирание его тканей и развитие стойкой слепоты. Полной или частичной.
Инвалидность оказывается наиболее вероятным исходом, смерть возможна, но далеко не обязательна.
Патологический процесс может протекать без выраженной клиники при формальной полной сохранности деструктивных расстройств.
То есть человек прямой дорогой идет к тяжелому итогу, даже не подозревая об этом. На полное развитие патологии в случае хронического течения уходит не один год.
На своем протяжении позвоночная артерия контактирует и с твердыми структурами позвоночного столба, и с мягкими тканями, окружающими его. Патологические изменения, возникающие в этих тканях, и являются предпосылками к развитию СПА. Кроме того, причиной могут стать врожденные особенности и приобретенные заболевания непосредственно артерий.
Итак, существует 3 группы причинных факторов синдрома позвоночной артерии:
- Врожденные особенности строения артерии: патологическая извитость, аномалии хода, перегибы.
- Заболевания, в результате которых уменьшается просвет артерии: атеросклероз, всевозможные артерииты (воспаления стенок артерий), тромбозы и эмболии.
- Сдавления артерии извне: остеохондроз шейного отдела позвоночника, аномалии строения костей, травмы, сколиоз (это вертеброгенные, то есть связанные с позвоночником, причины), а также опухоли тканей шеи, их рубцовые изменения, спазм мышц шеи (это невертеброгенные причины).
Зачастую СПА возникает под воздействием сразу нескольких причинных факторов.
Стоит отметить, что чаще развивается СПА слева, что объясняется анатомическими особенностями левой позвоночной артерии: она отходит от дуги аорты, в которой нередко имеются атеросклеротические изменения. Второй ведущей причиной, наряду с атеросклерозом, являются дегенеративно-дистрофические заболевания, то есть остеохондроз.
При наличии одной или нескольких из вышеуказанных причин, факторами, предрасполагающим к ухудшению самочувствия больного и появлению жалоб, являются резкие повороты или наклоны головы.
Кровоснабжение
Голова снабжается кровью из двух основных бассейнов, это вертебробазилярный и каротидный. Ко второму относятся все сонные артерии, которые перекачивают около 80% общей массы.
Сосуды отвечают за большую часть основных нарушений возможных сбоев в работе головного мозга, в том числе это касается инсультов головного мозга и инфарктов. Любое поражение этих сосудов может привести к необратимым процессам в человеческом организме.
К первому бассейну относятся обе позвоночные артерии, задачей которых является кровоснабжение заднего отдела головного мозга. Это примерно от 10 до 30% от общей массы перекачиваемой крови. Поражение этих сосудов может также привести к тяжелой инвалидности или к различным осложнениям. Патология артерий оказывает негативное влияние на зрение, слух, координацию движения. Возможно появление сильных головных болей.
Классификация
Типизация синдрома позвоночной артерии (сокращенно СПА) проводится как по тяжести клинических проявлений, так и по формам расстройства, основному органическому происхождению отклонения.
Второй критерий позволяет выделить 4 разновидности болезни:
- Ангиоспастическую. Происходит сужение позвоночных артерий c ухудшением кровотока. На фоне чего развивается подобное — нужно выяснять отдельно с помощью инструментальных исследований.
- Компрессионную. Считается одной из основных. Суть патологического процесса в пережатии позвоночной артерии сторонними объектами.
В подавляющем большинстве случаев речь идет о мышцах в спазмированном состоянии.
Обычное дело для пациентов, страдающих остеохондрозом, спортсменов, людей длительно находящихся в положении лежа или отдыхающих на неудобной подушке.
- Ирритативную. Суть заключается в нарушении иннервации сосудов. Передается аномальный сигнал, который и провоцирует стеноз позвоночных артерий. Встречается такой вариант примерно в 10% случаев. Трудно поддается диагностике и отграничению от прочих форм расстройства.
- Смешанная разновидность. Обнаружить суть патологического процесса еще труднее. Требуется всесторонняя диагностика.
Первый же критерий подходит скорее для стадирования расстройства.
- Начальная стадия. Латентная или скрытая. Заболевания слабо выражено, потому клиники практически нет, кроме нечастых головных болей, нарушения ориентации в пространстве.
- Вторая стадия. На этом этапе обнаружить отклонение довольно просто, при условии, что человек обратится к доктору. Но такого чаще всего не происходит. Потому патология благополучно прогрессирует, приводит к необратимым изменениям состояния головного мозга.
- Третья стадия. Сопровождается критическим снижением церебрального кровотока в затылочной области. Симптомы неврологические, тяжелые, ухудшают качество жизни. Невозможно заниматься повседневной деятельностью. Трудоспособность минимальна.
- Четвертая стадия. Обычно предшествует инсульту, через несколько суток, максимум недель наступает неотложное состояние. Далее сценария два: инвалидность с полной или преимущественной утратой зрения или гибель.
Классификации СПА используются практиками для определения тактики диагностики, терапии, прогнозирования вероятного исхода синдрома вертебральной артерии (другое название состояния).
Возможно подразделение расстройства на функциональное и органическое (разница в стойкости проявлений).
Причины
Возникает синдром позвоночных артерий у человека под влиянием двух основных групп причин. Это:
- Не вертеброгенные, то есть не относящиеся к патологиям самого позвоночного столба. К этим причинам относят врожденные аномалии развития одной или сразу двух позвоночных артерий, это может чрезмерная их извитость, уменьшение размеров в диаметре. Также не вертеброгенные причины связаны бывают с атеросклерозом.
- Вертеброгенные причины подразумевают заболевания, затрагивающие позвоночник. Это травмы, опухоли, у взрослых болезнь Бехтерева. Но все-таки на первом месте среди причин развития синдрома позвоночных артерий у человека стоит шейный остеохондроз.

Основная причина возникновения синдрома позвоночной артерии – это заболевание шейного отдела позвоночника, а точнее – шейный остеохондроз. А вот почему образовывается остеохондроз, не всегда удается выяснить. Это может быть и врожденная склонность пациента к болезням ОДА, и травма, и даже неправильное питание.
Наиболее распространенные причины, способствующие развитию патологии:
- Большие нагрузки на область шеи – наиболее характерны для спортсменов, занимающихся тяжелыми видами спорта. А также для людей, которые в силу профессиональных или бытовых факторов испытывают такие нагрузки.
- Недостаточная подвижность шейного отдела позвоночника – ситуация характерна для людей, которые работают в сидячем положении и практически не двигаются в течение дна. К примеру, водители такси, дальнобойщики, компьютерщики, швеи, бухгалтеры часами сидят со слегка склоненной головой, выполняя свою работу.
- Недостаточное качество питания – отсутствие в пище белков и витаминно-минеральных нутриентов. Это негативно отражается на костной и хрящевой тканях опорно-двигательного аппарата.
- Травматизация – патологические процессы могут начать развиваться вследствие микротравмы, травмы, оперативного вмешательства на любых тканях шейного отдела.
- Плохая организация «гигиены сна» — неудобная постель, избыток или недостаток подушек.
- Ношение обуви на высоком каблуке – это ведет к нарушению осанки, позвоночник искривляется, нарушается его структура, анатомическое строение.
- Переохлаждение, в том числе систематическое. Может начаться воспалительный процесс в мягких тканях, который негативно отразится и на других структурах шеи.
- Регулярное спазмирование мышц шеи.
- Опухолевые заболевания с метастазами в структуры шейного отдела позвоночника.
Факторы развития шейного остеохондроза могут быть и комплексными. В этом случае они усиливают патологическое действие друг друга. К примеру, человек часто носит тяжести на спине, плохо питается, в пределах его семьи были частые случаи заболеваний ОДА. У такого человека риск развития синдрома позвоночной артерии выше, чем у остальных больных с шейным остеохондрозом.
В подавляющем большинстве случаев речь идет о двух негативных состояниях.
- Остеохондроз шейного отдела позвоночника. Хроническое дегенеративно-дистрофическое заболевание опорно-двигательного аппарата. Сопровождается нестабильностью костных тканей, воспалительными процессами и постоянной или регулярной компрессией нервных окончаний, сосудов около позвоночника.
- Миозиты, хронические спазмы мускулатуры на уровне шеи. Здесь расположены мощные мышцы. В результате неудобного положения во время сна, малоподвижного образа жизни, неверной позы при сидении развивается хронический спазм. Его трудно снять своими силами. Если не невозможно. Требуется помощь специалистов: как минимум ортопеда, массажиста и врача ЛФК, также, скорее всего, физиотерапевта.
- Чуть реже встречаются прочие причины. Среди которых грыжи шейного отдела позвоночника, курение, потребление спиртного в неумеренных количествах, наркотическая зависимость, гиподинамия, артериальная гипертензия.
В долгосрочной перспективе таким неожиданным образом сказываются некоторые застарелые травмы позвоночного столба.
Основные причины синдрома позвоночной артерии, это:
- Наличие врождённых патологий в строении самого сосуда. Сюда относятся перегибы или неестественная извилистость.
- Заболевания, которые могут спровоцировать уменьшение просвета в артерии. К таким относятся атеросклероз, артроз, аномалия Киммерли, артрит, заболевание Бехтерева, различные эмболии и тромбозы.
- Любое сдавливание сосудов, которое может спровоцировать развитие остеохондроза, патологии костей, сколиоза, сильных мышечных спазмов и появление опухолей на шее.
Стоит отметить, что причины делятся условно можно разделить на следующие:
- Вертеброгенные, которые напрямую связаны с позвоночником. Среди таких наиболее частыми являются межпозвоночная грыжа, разрастание остеофитов, воспалительные процессы в суставах фасеточного типа, любые травмы позвонков, дистрофические изменения костей позвоночника.
- Невертеброгенного характера. Эти причины не связаны с позвоночником. К таким относятся атеросклероз сосудов, значительное сужение просвета в сосудах из-за их недоразвития, неестественная извилистость, частые спазмы.
- Спровоцировать начало развития патологического процесса может неаккуратное или резкое движение головой или шеей. Любые повороты и наклон, а, также пассивный образ жизни больного. Для лечения аномалии сначала необходимо выявить основную первопричину возникновения этого заболевания.
Симптомы и признаки синдрома при шейном остеохондрозе
Первый признак, который свидетельствует о развитии патологии – это частые головные боли и боли в шее. Сначала этот факт списываю на усталость, погоду, стрессы. Но со временем к головным болям присоединяются и другие симптомы. Симптомы, которые в сочетании с существующим заболеванием «шейный остеохондроз», уже не оставляют места для сомнений при постановке диагноза:
- Головокружение – в большинстве случаев появляется после ночного сна. Особенно если человек спал в неудобной позе, на большой плотной подушке. Но нередко возникает и в течение дня. Может длиться несколько минут или не оставлять пациента по несколько часов кряду.
- Нарушения зрения – мошки и туман в глазах, расплывчивость изображения, двоение изображения в разных проекциях. Снижение уровня зрения в одном или обоих глазах, периодическая слепота, боль в глазах. Разные офтальмологические диагнозы (глаукома).
- Нарушения слуха, в том числе возникновение шума в ушах. Интенсивность и характер шума может меняться при изменении положения головы. Нередко симптом появляется в ночное время.
- Нарушения речи, координации движений.
- Нарушение чувствительности вплоть до полного онемения. Онеметь могут ткани лица, в большинстве случаев в зоне рта. А также ткани шеи, верхние конечности. Это связано с нарушением трофики тех или иных тканей.
- Тошнота и/или обмороки.
- Сбои в артериальном давлении.
Также у многих пациентов на фоне синдрома позвоночной артерии развивается депрессия. Начинаются нарушения в работе центральной нервной и сердечно-сосудистой систем.
Боль, которая неотступно преследует пациента, может иметь такие характеристики:
- Локализация – шея, затылок и виски, надбровные дуги. Такую боль часто называют мигренью. Иногда боль иррадиирует в предплечье или плечо, лопатку.
- При движениях головы боль меняет интенсивность – от значительного усиления, до полного исчезновения.
- Боль при надавливании или прощупывании шеи.
- Характер боли может быть абсолютно разный – пульсирующий, жгучий или стреляющий, распирающий или тянущий.
Если присутствуют вышеперечисленные симптомы, значит, велика вероятность того, что скоро могут начаться существенные и, порой, необратимые осложнения.
Основные симптомы синдрома позвоночной артерии, это:
- Нестерпимая головная боль. Чаще всего она локализована в затылочной или же теменной области. Она может часто сопровождается тошнотой и обильной рвотой. Иногда при некоторых положениях головы спазмы могут частично стихать.
- Потеря равновесия и частые головокружения.
- Артериальная гипертензия.
- Шум в ушах.
- Сбои координации движения.
- Снижение зрения.
- Боль в области шеи.
- Фотопсия..
- Ишемические атаки.
- Нарушение речи и двигательных способностей.
Если обнаружена рефлекторно-ангиоспастическая форма синдрома, то возможно проявление следующих симптомов:
- Головная боль из-за стрессов и любого другого нервного перенапряжения.
- Эндокринные сбои.
- Скачки давления.
- Синкопальные приступы, в результате которых при любых движениях головой можно упасть в обморок.
- Ощущение сильного жара.
- Чувство сдавливания внутри черепа.
- Головокружение вместе с фотопсией.
- Нарушения кохлеовестибулярного характера.
- Сбои в работе органов зрения.
- Кашель.
- Дисфалгия.
- Изменение в работе вкусовых рецепторов.
- Истерические припадки.
- Тревожное состояние.
- Першение в горле.
- Непроизвольное слезотечение.
В некоторых случаях синдром позвоночной артерии при шейном остеохондрозе может спровоцировать проявление следующих симптомов:
- Головные боли исключительно гемикранического характера.
- Хруст в области шеи при любых, даже незначительных движениях.
- Кохлеовестибулярные расстройства.
- Зрительные нарушения.
- Внезапные дроп-атаки.
- Гипоталамические нарушения.
Основными виновниками синдрома позвоночной артерии при шейном остеохондрозе являются:
- Остеофиты, то есть нарастание костных выступов на позвонках. Это приводит к механическому сдавлению рядом расположенных сосудов и главным образом позвоночной артерии. Остеофиты также постоянно раздражают окружающее сосуд нервное сплетение, что еще больше повышает спазм артерии.
- Отклонение позвонков от их нормального месторасположения.
- Воспалительные процессы в тканях шеи. При воспалении возникает отечность, она оказывает давление на сосуд.
- Мышечный спазм в шейном отделе. Спазмирование мышц при остеохондрозе шейного отдела обусловлено рефлекторной защитой организма в ответ на боль и ограничение движений.
Недостаточность поступления крови в головной мозг всегда приводит к развитию характерной симптоматики, при синдроме позвоночной артерии больные чаще всего предъявляют жалобы на:
- Сильную боль в голове. Она может быть в виде пульса, постоянной, локализуется в области затылка и темени, над бровями, часто отмечается только с одной стороны. Усиливается боль после резких движений шеей или после сна с запрокинутой или неловко повернутой головой.
- Головокружение, шум в ушах.
- Периодическую тошноту и рвоту без облегчения самочувствия.
- Нарушения зрительной функции – появления мушек, пелены и двоения перед глазами. Возможно падение остроты зрения.
- Снижение слуха, чаще всего этот признак фиксируется с одной стороны.
- Нарушения в координации движений.
Если человек также в анамнезе имеет болезнь сердца или гипертонию, то при сдавлении позвоночной артерии помимо основных признаков могут беспокоить и сжимающие или колющие боли в области сердца.
У меньшей части больных отмечается синдром Бернара-Горнера, проявляющейся жжением и покалыванием в одной стороне лица, ощущением инородного предмета в глотке.
Клинические проявления недуга зависят от степени патологического нарушения гемодинамики и от типа нарушения снабжения кровью отделов головного мозга. Принято классифицировать по степени выявленных гемодинамических изменений синдром позвоночной артерии на две стадии:
- Функциональная, ее также обозначают термином дистоническая, стадия проявляется практически постоянной головной болью. Нарастает боль при резких поворотах головой и шеей, после нахождения длительное время в одной позе. По характеру боль пульсирующая, жгучая, ноющая, охватывает она в основном затылок, виски, область лба. На этой же стадии болеющий человек часто предъявляет жалобы на головокружение, проявляться оно может чувством неустойчивости, ощущением быстрого вращения рядом находящихся предметов или чувством падения собственного тела. Кроме головокружения и боли на дистонической стадии часто беспокоят нарушения слуха, зрительной функции.
- Ишемическая (другое название органическая) стадия проявляется транзиторными ишемическими атаками. Это резко возникающие приступы сильнейшего головокружения, выраженного нарушения в координации движений, изменения речи, тошнота и рвота. Ишемические атаки часто возникают именно при резких изменениях положения головы, и если человек сможет принять горизонтальное положение, то возможна регрессия, то есть стабилизация самочувствия. После атаки некоторое время беспокоит вялость, слабость, могут быть искры перед глазами, шум в ушах, головная боль.

По характеру гемодинамических нарушений заболевание подразделяют на:
- Ирритативную форму. Формируется этот вариант протекания синдрома в результате раздражения эфферентных симпатических волокон, что вызывает спазм артерий.
- Ангиоспастическая форма возникает как результат рефлекторного спазма при раздражении рецепторов. Как симптомы этой формы преобладают диффузные вегетативные расстройства, не связанные с различными движениями головой.
- Компрессионная форма возникает при механическом сдавлении сосудов, вызванном патологией шейного отдела.

Патологический процесс при СПА проходит 2 стадии: функциональных нарушений, или дистоническую, и органическую (ишемическую).
Главным симптомом на этой стадии является головная боль: постоянная, усиливающаяся во время движений головой или при длительном вынужденном положении, пекущего, ноющего или пульсирующего характера, охватывающая области затылка, висков и следующая вперед ко лбу.
Также на дистонической стадии пациенты предъявляют жалобы на различной интенсивности головокружения: от чувства легкой неустойчивости до ощущения быстрого вращения, наклона, падения собственного тела. Помимо головокружения больных нередко беспокоит шум в ушах и нарушения слуха.
Могут иметь место и разнообразные зрительные нарушения: песок, искры, вспышки, потемнение в глазах, а при осмотре глазного дна – снижение тонуса его сосудов.
Если на дистонической стадии причинный фактор в течение длительного времени не устраняется, заболевание прогрессирует, наступает следующая, ишемическая стадия.
На данной стадии у пациента диагностируются преходящие нарушения мозгового кровообращения: транзиторные ишемические атаки. Они представляют собой внезапно возникающие приступы выраженного головокружения, нарушения координации движений, тошноты и рвоты, нарушений речи. Как было сказано выше, эти симптомы зачастую провоцируются резким поворотом или наклоном головы.
Таковыми являются:
- дроп-атаки (больной внезапно падает, голова его запрокидывается, пошевелиться и встать в момент приступа он не может; сознание не нарушено; в течение нескольких минут двигательная функция восстанавливается; данное состояние возникает вследствие недостаточного кровоснабжения мозжечка и хвостовых отделов ствола головного мозга);
- синкопальный вертебральный синдром, или синдром Унтерхарнштайдта (при резком повороте или наклоне головы, а также в случае длительного нахождения ее в вынужденном положении больной на короткий срок теряет сознание; причиной данного состояния является ишемия области ретикулярной формации головного мозга);
- задне-шейный симпатический синдром, или синдром Баре-Льеу (основным признаком его являются постоянные интенсивные головные боли по типу «снимания шлема» — локализуются в затылочной области и распространяются в передние отделы головы; усиливаются боли после сна на неудобной подушке, при повороте или наклоне головы; характер болей пульсирующий или стреляющий; могут сопровождаться другими симптомами, характерными для СПА);
- вестибуло-атактический синдром (основными симптомами в данном случае являются головокружение, ощущение неустойчивости, нарушение равновесия, потемнение в глазах, тошнота, рвота, а также нарушения со стороны сердечно-сосудистой системы (одышка, боли в области сердца и другие);
- базилярная мигрень (приступу предшествуют нарушения зрения обоих глаз, головокружение, шаткость походки, шум в ушах и смазанность речи, после которых возникает интенсивная головная боль в области затылка, рвота, а затем больной теряет сознание);
- офтальмический синдром (на первый план выступают жалобы со стороны органа зрения: боль, чувство песка в глазах, слезотечение, покраснение конъюнктивы; больной видит вспышки и искры перед глазами; острота зрения снижается, что особенно заметно при нагрузке на глаза; частично или полностью выпадают поля зрения);
- кохлео-вестибулярный синдром (больной предъявляет жалобы на снижение остроты слуха (особенно затрудненно восприятие шепотной речи), шум в ушах, чувство покачивания, неустойчивости тела или вращения предметов вокруг больного; характер жалоб меняется – они напрямую зависят от положения тела больного);
- синдром вегетативных нарушений (пациента беспокоят следующие симптомы: озноб или чувство жара, потливость, постоянно влажные холодные ладони и стопы, колющие боли в сердце, головные боли и так далее; зачастую этот синдром не протекает сам по себе, а сочетается с одним или несколькими другими);
- транзиторные ишемические атаки, или ТИА (больной отмечает периодически возникающие преходящие чувствительные или двигательные нарушения, нарушения со стороны органа зрения и/или речи, шаткость и головокружения, тошноту, рвоту, двоение в глазах, затруднения глотания).
Диагностика
Симптоматика недуга схожа с проявлениями мигрени, что усложняет его выявление. Диагностика синдрома позвоночной артерии начинается с опроса больного. На этом этапе врач должен выявить группу симптомов, свойственную СПА. При надавливании на левый и правый поперечные отростки шейных позвонков у пациента возникают неприятные ощущения. Вместе с болезненностью проявляется чрезмерное напряжение затылочных мышц. Чтобы подтвердить диагноз, врач назначает:
- допплерографию экстракраниальных отделов сосудов (УЗДГ);
- КТ/МРТ позвоночника;
- РЭГ.
Эти методики позволяют установить диаметр сосудов, степень сужения и ее локализацию (справа или слева). С помощью УЗДГ можно диагностировать непрямолинейность хода артерий. КТ и МРТ позволят выявить стеноз позвоночной артерии на ранней стадии. В расшифровке аппаратного исследования будет указан код МКБ и краткое описание недуга. Если заболевание не лечить либо подобрать неправильную терапию, то пациент столкнется со следующими последствиями:
- нарушения кровообращения малого или большого сегмента головного мозга;
- неврологические нарушения (кратковременная потеря зрения, онемение конечности и т.д.);
- разрушение костной ткани из-за суженого позвонка;
- инсульт.
На основании жалоб больного врач определит наличие одного или нескольких вышеуказанных синдромов и, в зависимости от этого, назначит дополнительные методы исследования:
- рентгенографию шейного отдела позвоночника;
- магнитно-резонансную или компьютерную томографию шейного отдела позвоночника;
- дуплексное сканирование позвоночных артерий;
- вертебральную допплерографию с функциональными нагрузками (сгибанием/разгибанием/поворотами головы).
Если при проведении дообследования диагноз СПА подтверждается, специалист назначит соответствующее лечение.
Такой диагноз, как синдром позвоночной артерии может быть установлен при следующих критериях:
- Любые проявления неврологического характера являются показателем наличия отклонений в вертебрально-базилярной сосудистой системе больного.
- Наличие клинических симптомов.
- Визуализация при МРТ или МСКТ обследованиях любых морфологических изменений.
- Нарушение кровотока, обнаруженное при УЗИ (ультразвуковое исследование).
- Обследование подразумевает проведение:
- Рентген шейного отдела.
- МРТ головы.
- Проведение ультразвуковой доплерографии.
Предположить у пациента синдром позвоночной артерии врач невролог или терапевт может по симптомам этого заболевания.
Для подтверждения диагноза назначается ряд инструментальных обследований:
- УЗДГ — ультразвуковая допплерография. Это обследование напоминает по своему проведению УЗИ и позволяет выявить размеры сосудов, скорость тока крови в них, наличие извилин и сужений.
- МРТ шеи позволяет обнаружить ишемические очаги, степень кровоснабжения мозга.
- Рентгенография шейного отдела назначается с целью выявления причины заболевания.
Лечение начинается сразу после подтверждения синдрома позвоночной артерии, и оно обязательно должно быть комплексным.
Группы лекарственных препаратов подбираются в зависимости от всех выявленных изменений и симптомов, беспокоящих пациента.
В большинстве случаев назначается следующая схема терапии:
- Противовоспалительная, она направлена на снятие воспаления и болевого синдрома, особенно это необходимо при шейном остеохондрозе. Курсом используют Нимесулид, Ибупром, дозировка подбирается индивидуально.
- Лекарства для улучшения венозного оттока. Назначают Диосмин, Троксерутин, в условия стационара внутривенно капельно вводят L-лизин.
- Улучшение проходимости позвоночной артерии достигается за счет использования Трентала, Агапурина.
- Препараты, снижающие гипоксию головного мозга, это Мексидол, Актовегин.
- Препараты, улучшающие кровоснабжение головного мозга – Тиоцетам, Пирацетам.
- Нейропротекторы – Глиатиллин, Солмазин.
- При выраженном и частом головокружении назначают Бетасерк, Бетагистин.
- Курс витаминов.
- При выявленном остеохондрозе назначают хондропротекторы.
Некоторые из лекарственных препаратов больному прописываются на несколько месяцев. Дозировка препаратов подбирается врачу конкретно каждому пациенту и поэтому может различаться.
Народные средства
Народные методики лечения синдрома позвоночной артерии необходимо использовать только в комплексе с медикаментозным лечением, так как это заболевание всегда требует серьезного подхода к его терапии. К самым популярным средствам относят:
- Чесночную настойку. Три крупные головки чеснока нужно очистить, измельчить, пересыпать в банку и оставить в прохладном месте на трое суток. Затем получившаяся масса процеживается и к ней в равных пропорциях добавляется натуральный мед и свежий сок от лимона. Принимать это средство необходимо по столовой ложке перед сном, оно хорошо разжижает кровь и способствует лучшему кровотоку.
- Хвойные ванны. Для их приготовления подойдет хвоя сосны, кедра, пихты, ели. Хвою заваривают и после 12 часового настаивания выливают в воду. Подобная ванная снимает спазм с мышц, хорошо расслабляет и способствует лучшему кровотоку, принимают ее по 20-30 минут.
- От головокружений помогает трава душицы. Ее заваривают из расчета литр кипятка на две столовые ложки травы, заваривать необходимо на ночь. В течение следующего дня весь напиток выпивается за четыре приема.
Применение назначенных медикаментов в домашних условиях часто рекомендуют использовать в сочетании с ношением специального шейного корсета, называется он воротник Шанца.
Обязательно после купирования острой симптоматики заболевания необходимо дома ежедневно выполнять комплексы физических упражнений. Занятия должен подбирать врач с учетом всех изменений позвоночника.
К самым простым упражнениям, которые могут быть порекомендованы при синдроме позвоночной артерии, относят:
- Осторожные повороты головой. Амплитуда движений должна наращиваться постепенно.
- Наклоны.
- Выполнение наклонов и поворотов с противодавлением. То есть необходимо, поворачивая голову в сторону, рукой пытаться удерживать ее от этого движения.
- Пожимание плечами.
В подостром периоде может быть назначен массаж, но он при синдроме позвоночной артерии должен выполняться высококвалифицированным специалистом. Показаны физиотерапевтические процедуры.
Проводится под тщательным контролем ортопеда или травматолога. Доктора оценивают сам опорно-двигательный аппарат в системе с окружающими тканями.

Но их одних недостаточно, потому как проблема междисциплинарная. Также требуется консультация невролога или даже профильного хирурга (сосудистого).
Среди мероприятий:
- Устный опрос и сбор анамнеза жизни. Все жалобы и важные моменты фиксируются.
- Проверка рефлексов, функциональные тесты. Дают возможность чуть не с первого взгляда заподозрить болезнь. Для этого требуется определенный опыт.
- Рентгенография шейного отдела позвоночника, в том числе с нагрузкой. Используется для оценки анатомических структур.
- Допплерография сосудов шеи. Основная и наиболее действенная методика. Снижение кровотока по позвоночным артериям почти в 100% случаев однозначно указывает на развитие рассматриваемого патологического процесса или на его длительное существование. Зависит от полученных данных.
- Также оценивается кровоток в структурах головного мозга (дуплексное сканирование).
- Ангиография.
- КТ или МРТ.
Лабораторные тесты неинформативны. Потому к ним не прибегают почти никогда. Разве что оценить соединения липидного спектра в ходе биохимии, если предполагаемая причина синдрома позвоночной артерии кроется в атеросклерозе с отложением холестерина на стенках сосудов.
Первый метод самостоятельной диагностики – это ношение воротника Шанца. Если применение этого ортопедического приспособления дает ощутимый результат, головокружения проходят – значит, речь идет именно о синдроме позвоночной артерии. Но большинство врачей предпочитают более точные и эффективные методы выявления патологии. Для диагностики заболевания обращаться нужно терапевту или невропатологу, ортопеду, вертебрологу.
Специалист проведет визуальный осмотри пациента, соберет данные анамнеза. А также прощупает ткани шеи на предмет напряжения затылочных мышц, болезненности при пальпации отростков шейных позвонков или мягких тканей головы. Далее следует направление на аппаратное исследование:
- Ангиография – при помощи контрастной диагностики выявляются все нарушения структуры сосудов.
- Допплер УЗИ – метод, позволяющий оценить анатомию сосудов, степень стеноза, скорость и характер кровотока.
- МРТ головного мозга – метод, который дает возможность определить факт нарушения трофики тканей, степень тяжести нарушений. Также позволяет выявить ишемические очаги.
- Рентген выявляет костные причины развития патологии, помогает диагностировать первичное заболевание.
В зависимости от клинической картины, опыта и навыков врача, технических возможностей клиники могут быть назначены и другие методы аппаратных, инструментальных или лабораторных исследований.
Лечение
Как правило, в большинстве случаев используется комплексная терапия позвоночной артерии, сочетающая в себе медикаментозные и физиологические способы воздействия на область, где было обнаружено поражение сосудов.
Компрессионный воротник прекрасно снижает всю нагрузку на позвоночник, особенно это касается его заднего отдела. Если отмечается наличие вестибуло-кохлеарного синдрома, то больной в обязательном порядке госпитализируется в стационар. Поведение терапии необходимо начинать сразу же после обнаружения данной патологии. Очень важно подобрать грамотное и максимально подходящее лечение в каждом конкретном случае.
Препараты
Медикаментозные препараты необходимо подбирать с учетом всех особенностей организма больного. От выявленной симптоматики и происходящих изменений в организме.
В большинстве случаев используются следующие препараты:
- Противовоспалительные средства. Эти препараты дают возможность быстро приостановить развитие воспалительных процессов и с сильной болью. Популярно использование Ибупрома и Нимесулида. Дозировка в каждом конкретном случае подбирается строго индивидуально.
- Препараты стабилизирующие венозный отток. С этой задачей прекрасно справляются Троксерутин и Диосмин.
- Средства нормализующие проходимость сосудов. Здесь используются Трентал и Агапурин.
- Препараты, способные устранить или снизить мозговую гипоксию. Допускается использование Мексидола и Актовегина.
- Лекарственные средства, нормализующие кровообращение головного мозга. С этим отлично справляется Пирацетам и Тиоцетам.
- Вещества, блокирующие приступы головокружения. Здесь допускается использование Бетагистина и Бетасерка.
- Препараты, которые обладают нейропротекторным действием. К таким относятся Глиатиллин и Солмазин.
- Витаминная терапия.
- Часто синдром позвоночной артерии подразумевает использование в процессе лечения различных хондопротекторов.
Терапия является комплексной, сочетает медикаментозные и физические способы воздействия на пораженную область. Лечение синдрома позвоночной артерии при шейном остеохондрозе при обострении болезни требует ношения ортопедического воротника Шанца. Его подбирает врач на основе этиологии болезни. Воротник компрессионного типа снижает нагрузку на задний шейный отдел позвоночника. Если вестибуло-кохлеарный синдром сопровождается нарушением кровотока мозга, больного госпитализируют.
Лечебная гимнастика назначается пациентам после курса массажа. Первые занятия проходят с инструктором. Он объясняет пациентам технику упражнений. Во время занятий гимнастикой не должны возникать неприятные ощущения. Все упражнения делаются плавно и мягко, резкие рывки, повороты противопоказаны. Занятия следует временно прекратить, если началось обострение болезни. Упражнения при синдроме позвоночной артерии:
- повороты головы в стороны (до 10 раз);
- наклоны головы вперед-назад (до 10 раз);
- подъем плеч (5 раз);
- круговые движения головой (до 10 раз);
- смещение головы вперед-назад на одной плоскости (до 10 раз);
- умеренное противодавление рукой в разные стороны (до 10 раз).
Мануальную терапию используют для оздоровления всего организма человека, и сосуды не исключение. Массаж при синдроме позвоночной артерии проводится в стационаре специалистом, т.к. подразумевает вытяжение осевого скелета человека и прямое воздействие на шейные позвонки. Облегчение наступает после 5-6 процедур. Больным рекомендуется проходить курсы массажа 2-3 раза в год.
Врачи прописывают лекарства, повышающие скорость энергетических процессов внутри головного мозга. Они предотвращают гибель клеток, восстанавливают нервные окончания. Препараты при синдроме позвоночной артерии и схему их приема подбирает врач на основании клинической картины пациента. Самостоятельно назначать себе нейропротекторы и ноотропы запрещено. Помимо лекарств, ускоряющих нейронный обмен, тем, у кого обнаружен синдром ПА, назначают:
- уменьшающие отек анестетики;
- противовоспалительные медикаменты;
- препараты, усиливающие регенерацию клеток;
- лекарства, влияющие на весь метаболизм.
Процедура помогает мгновенно устранить боли в области шеи. В 70% случаев врачами назначается новокаиновая либо лидокаиновая блокада при синдроме позвоночной артерии. К смеси препаратов добавляют спазмолитики, глюкокортикоиды. Облегчение наступает из-за блокировки нервных окончаний. Импульс перестает поступать в клеточные рецепторы, благодаря чему неприятные ощущения пропадают. Блокада противопоказана, если у пациента:
- наблюдаются сильные деформации шейного отдела позвоночника;
- хронический остеохондроз;
- защемление дисков;
- аллергическая реакция на препараты.
Полностью устранить синдром шейной артерии с помощью блокады не получится: она является временной мерой в борьбе с недугом. Введение новокаина снимает отек и улучшает обменные процессы внутри хрящей, поэтому врачи сочетают эту процедуру с инъекциями хондропротекторов. Допустимо применять блокаду курсами при каждом обострении болезни. Если боль сильная и постоянная, пациента направляют на операцию.
Эффективность лечения данного состояния напрямую зависит от своевременности его диагностики: чем раньше выставлен диагноз, тем менее тернистым будет путь к выздоровлению. Комплексное лечение СПА должно осуществляться одновременно в трех направлениях:
- терапия патологии шейного отдела позвоночника;
- восстановление просвета позвоночной артерии;
- дополнительные методы лечения.
Прежде всего, больному будут назначены противовоспалительные и противоотечные средства, а именно нестероидные противовоспалительные препараты (мелоксикам, нимесулид, целекоксиб), ангиопротекторы (диосмин) и венотоники (троксерутин).
С целью улучшения тока крови через позвоночную артерию применяют агапурин, винпоцетин, циннаризин, ницерголин, инстенон и другие подобные препараты.
Чтобы улучшить метаболизм (обмен веществ) нейронов, используют цитиколин, глиатилин, церебролизин, актовегин, мексидол и пирацетам.
Для улучшения обмена веществ не только в нервах, но и в других органах и тканях (сосудах, мышцах), больной принимает милдронат, триметазидин или тиотриазолин.
С целью расслабить спазмированные поперечнополосатые мышцы будут использованы мидокалм или толперил, гладкие мышцы сосудов – дротаверин, более известный пациентам, как Но-шпа.
При приступах мигрени применяют антимигренозные средства, например суматриптан.
Для улучшения питания нервных клеток – витамины группы В (Мильгамма, Нейробион, Нейровитан и другие).
Чтобы устранить механические факторы, сдавливающие позвоночную артерию, больному может быть назначено физиолечение (мануальная терапия, постизометрическая релаксация мышц) или же хирургическое вмешательство.
В восстановительный период широко применяются массаж воротниковой зоны, лечебная физкультура, иглорефлексотерапия, а также санаторно-курортное лечение.
Терапия консервативная. К операции не прибегают, не считая крайних случаев, когда есть показания и это обосновано.
Назначаются лекарства нескольких групп:
- Ангиопротекторы. Анавенол и аналоги. Нормализуют эластичность артерий, препятствуют их разрушению.
- Средства для восстановления кровотока, снятия спазма. Обычно эффективно сочетание Нимесулид и его аналогов (противовоспалительные нестероидного происхождения) и флеботоника (Троксерутин). Возможно использование иных сочетаний. На усмотрение специалиста.
- Протекторы нервных клеток. В том числе Мексидол, Суматриптан.
- Средства для восстановления церебрального кровотока: Пирацетам, Актовегин, Циннаризин и прочие.
- Ноотропы. Нормализуют обменные процессы. Глицин и иные.
- Спазмолитики для купирования стеноза позвоночной артерии. Папаверин, Дротаверин.
- Миорелаксанты, если имеет место поражение мышц.
- Обязательно применение витаминов группы B.
Хирургические методы назначаются в крайних случаях. Основное показание — межпозвоночные грыжи. Также операция проводится при некоторых видах нестабильности столба, если речь о запущенном случае.
Помимо препаратов назначают массаж (кроме тех ситуаций, когда есть грыжи), ЛФК, физиотерапию.
Лечение синдрома позвоночной артерии продолжается от 3 до 12 месяцев.
В домашних условиях
Допустимо лечение синдрома позвоночной артерии в домашних условиях. Для этого используются специальные упражнения и массаж.
Упражнения
Назначение лечебной гимнастики обычно происходит после проведения специального курса массажа. Самые первые занятия обязательно проводятся вместе с инструктором, который подробно рассказывает больному всю специфику необходимых упражнений. Используемая гимнастика ни в коем случае не должна доставлять дискомфорт и болевые ощущения. Любое упражнение необходимо делать максимально плавно.
Используются следующие упражнения для позвоночной артерии:
- Повороты головой.
- Наклон вперёд.
- Подъём обоих плеч одновременно.
- Круговые движения головой.
- Все упражнения должны выполняться по 10 раз, не более.
Массаж
Приемлемо использование мануальной терапии. Это касается оздоровления абсолютно всего организма.

В качестве комплексной терапии допускается использование рецептов нетрадиционной медицины, но только после консультации с лечащим врачом.
Возможные осложнения
Самое грозное из осложнений синдрома позвоночной артерии — ишемический инсульт. Он затрагивает затылочную область.
Редко провоцирует летальный исход (примерно в 20% случаев, что мало для такого опасного состояния).
Неврологический дефицит — слепота, невозможность ориентироваться в пространстве при поражении мозжечка, потеря координации. Доводить до такого не стоит, все в руках человека.
Что говорить об осложнениях, когда речь идет о частичной блокировке кровоснабжения головного мозга? Понятно, что они будут тяжелыми. Наиболее распространенные последствия непролеченного синдрома позвоночной артерии при шейном остеохондрозе:
- Неврологические нарушения, которые вызывают транзиторные ишемические атаки;
- Инсульт;
- Полная потеря зрения, функции речи или слуха;
- Сильнейшие головные боли, которые в значительной степени ухудшают качество жизни пациента;
- Потеря трудоспособности, инвалидизация, невозможность вести нормальный образ жизни.
Самое страшное осложнение, которое может следовать за прогрессирующим синдромом позвоночной артерии – это кома, затем может настать и летальный исход. Именно поэтому ранняя диагностика патологии так важна. В таком случае также снижается длительность, тяжесть и стоимость лечения.
Народные средства
Народные средства для лечения синдрома позвоночной артерии:
- Чеснок.
- Конский каштан.
- Сбор лекарственных трав.
- Лекарственные растения в сочетании с лимонным соком.
- Боярышник.
- Сбор трав, способных сузить расширенные сосуды.
Лечение народными средствами синдрома позвоночной артерии в домашних условиях допустимо лишь в качестве дополнения к физиотерапевтическим процедурам и медикаментозной терапии.






