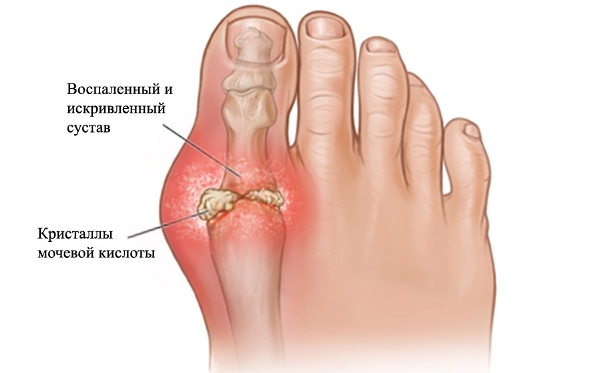
Артроз плюснефалангового сустава 1 пальца стопы

Виды болезни и диагностика
Различают 4 степени болезни, которые диагностируются как по сбору анамнеза, так и медицинскими средствами диагностики:
- Начальная степень характеризуется слабыми болями в большом пальце ноги, усиливающимися после перенесенной нагрузки. На снимке не видно никаких изменений.
- Вторая степень проявляется усилением болевых ощущений даже при неподвижном состоянии ног. Рентгенолог уже может выделить некоторые изменения в структуре хряща, а также начальное сужение щели сустава большого пальца.
- Третья степень – это уже сильные боли, непрекращающегося характера, видимая деформация стопы, изменение походки, на суставе с тыльной стороны прощупывается твердое образование. На снимке, особенно большого пальца, видны остеофиты, суставная щель практически отсутствует.
- Остеохондроз стопы четвертой степени – это запущенный случай полной деформации пальцев ног, смещение центра тяжести при ходьбе, утомляемость, боли. Снимок показывает крайнюю степень соединения костей при практически полностью истончившемся хряще.
Какие у артроза тазобедренного сустава симптомы, и как лечить его эффективно?
https://www.youtube.com/watch?v=V-eKeYZbz_s
Лечение последней степени заболевания может закончиться хирургическим вмешательством по замене суставов. Чтобы не допустить печального исхода, необходимо начать терапию при первых признаках недуга.
Диагноз выставляется специалистом по следующим критериям:
- сбор анамнеза;
- рентген-снимок;
- анализы крови.
На поздних стадиях заболевания может понадобиться МРТ-диагностика для уточнения хирургом тактики протезирования.
Как питаться больному?
Пациентам с диагнозом остеоартроз суставов следует соблюдать питание. Важно добавить в рацион продукты, богатые антиоксидантами. К ним относят:
- Витамин Е: авокадо, грецкий орех, миндаль, подсолнечное масло.
- Витамин С: лимон, брокколи, петрушка, болгарский перец.
- Селен: треска, креветки, лосось, кунжут.
- Бета-каротин: манго, морковь, абрикос, шпинат.
Полезно употреблять холодец и желе, а также другие продукты, содержащие большое количество желатина. Диета пострадавшего не должна содержать жирные, копченые, жареные, острые, слишком соленые блюда. Также следует исключить употребление кофеина и крепкого чая, выпечку, кондитерские и колбасные изделия.
Какой врач лечит артроз плюснефалангового сустава?
Молоткообразный палец представляет собой согнутую фалангу в первом плюснефаланговом суставе.
Такая деформация может развиваться на всех пальцах, кроме большого, является эстетичной проблемой, которая также причиняет огромный дискомфорт в стопе.
В месте локации могут возникать мозоли и другие выпуклости, которые причиняют боль при ходьбе.
загрузка…
Молоткообразная деформация пальцев стопы может быть фиксированной, когда можно вручную повернуть палец и нефиксированной, требующей только медицинского вмешательства.
Чаще всего встречается молоткообразная деформация второго пальца, иногда все кисти скрючиваются, и повреждается полностью стопа.
Изолировано аномалия встречается очень редко, а причиной его возникновения может стать избыточная длина плюсневой кости.
С течением развития болезни ходить становится все труднее, пальцы упираются в обувь, натирают, возникают болезненные натоптыши и мозоли.
Причинами развития недуга могут стать такие заболевания:
- псориаз;
- атеросклероз;
- ревматоидный артрит;
- сахарный диабет;
- ожирение;
- а также постоянное ношение обуви на высоком каблуке.
Болезнь прогрессирует с появлением костных мозолей, продолжается трение и раздражение поврежденной области. Таким образом,
появляются раны и даже нагноения.
загрузка…
Сухожилия в области подъема свода стопы пытаются стабилизировать кость, на мышцы, что регулируют подвижность пальцев. Вследствие этого оказывается дополнительное давление, в результате которого пальцы отводятся назад, а суставы начитают проступать.
Так возникает деформация фаланги.
https://www.youtube.com/watch?v=rnu3FyA3R3o
Если молоткообразные пальцы очень поджаты, то развести их бывает очень сложно.
Признаки болезни:
- второй палец удлиненный, а ногтевая фаланга смотрит вниз;
- на кисти имеются натянутые сухожилия, при этом палей уже не может самостоятельно выпрямиться;
- второй палец стеснен первым так, что он деформируется под нагрузкой кисти.
Ставим диагноз
Чтобы поставить правильный диагноз нужно проконсультироваться у ортопеда и сделать рентгенографию.
После постановки диагноза молоткообразная деформация пальцев ног назначается консервативное лечение без операции, что включает в себя ношение удобной и мягкой обуви, без каблука и различных подъемов.

Ботинки не должны стеснять стопу, обязательно просторный носок и комфортная задняя часть.
Рекомендованы ортопедические стельки.
В этот период назначаются курсы лечебного курирующего массажа и гимнастика, которые можно делать в домашних условиях, используя нетрадиционные методы лечения: травяные ванночки, ополаскивания, для снижения болезненности ноги.
В месте наибольшего трения нужно применять пластыри и ватные тампоны, любые ранки, повреждения должны быть немедленно обработаны и забинтованы.
Также в продаже сегодня есть голевые разделители для пальцев ног, которые снижают риск соприкосновения фаланг.
При появлении утренней скованности, болей в большом пальце и дискомфорта во время ходьбы, следует обратиться к ревматологу или ортопеду. Именно эти врачи должны лечить суставные патологии, в том числе и артроз 1 плюснефалангового сустава.
Если указанных специалистов в местной поликлинике нет, следует подойти к участковому терапевту или проконсультироваться с врачом общей практики.
Лечение артроза суставов, в том числе 1 плюснефалангового, начинается с выбора направления: консервативное или оперативное. Каждое из них способствует уменьшению болевого синдрома, но для лечения врач будет выбирать методы в зависимости от стадии артроза . При деформации сустава 1-2 степени заболевание успешно поддается лечению с помощью методов и препаратов консервативного сценария, при запущенной форме справиться с болезнью поможет только оперативное вмешательство.
Консервативные методы лечения доказывают свою эффективность при 1-ой и 2-ой стадиях артроза. Справиться с заболеванием помогают противовоспалительные, обезболивающие препараты в сочетании с физиотерапевтическими процедурами и ношением специальной обуви. Некоторые из медикаментозных средств негативно воздействуют на слизистую (к примеру, НПВС), поэтому противопоказаны больным, страдающим хроническими заболеваниями желудка и кишечника.
Противовоспалительные и обезболивающие препараты, в состав которых не входят стероидные гормоны, представлены широким выбором. Типичные представители этой группы:
- Ортофен – нестероидные противовоспалительные таблетки, которые помогают снять боль, отеки. Суточная доза не должна превышать 150 мг, выпускается препарат в виде свечей, мази либо инъекций.
- Индометацин – это мазь с обезболивающим, противовоспалительным местным действием. Применяют это наружное средство не более 10 дней, при условии, что кожа в зоне нанесения не повреждена. Суточная доза рассчитывается индивидуально, но ее объем должен быть примерно равен 15 см препарата, выдавливаемого из тубы. Индометацин также выпускается в виде таблеток, геля.
- Ибупрофен представляет собой противовоспалительный препарат для наружного, внутреннего или ректального применения. Наружно в виде мази, геля, крема препарат используют на протяжении 2-х недель. При приеме внутрь продолжительность определяется в индивидуальном порядке, норма суточной дозы достигает 2,3 г в несколько приемов.
Ношение специальной обуви – важный фактор, который помогает успешно справиться с «косточкой». Удобная обувь замедлит развитие деформации сустава, фиксируя ногу в правильном положении при ходьбе. Ортопедические стельки, жесткая подошва, невысокий каблук до 4 см – обязательные характеристики таких изделий. Специальная обувь помогает успешно вылечить артроз на ранних стадиях.
Чтобы устранить болезненные симптомы при лечении артроза суставов, врачи применяют стероидные средства, которые вводятся непосредственно в мягкие ткани. Но какие бы мази, таблетки, гели ни использовались при консервативном варианте лечения, без гимнастики стоп, массажа, подбора обуви не обойтись. При запущенной стадии артроза или если терапевтическая стратегия оказалась неэффективной, в медицинской практике применяется другой подход – оперативное вмешательство.
Хирург прибегнет к такому виду лечения в случае, если у пациента диагностирована 3-я стадия болезни. Удаление патологии с помощью хирургического вмешательства направлено на искусственное обездвиживание сустава. Для этого используются разные подходы:
- Резекция экзостозов или операция Брандеса предполагает удаление части основной фаланги 1-го пальца с последующим наложением гипсовой шины на стопу. Послеоперационный период займет около двух недель, в течение которых будет проводиться вытяжение фаланги и начнется курс лечебной гимнастики. После снятия швов между первым и вторым пальцем фиксируется ватно-марлевый валик, который обязателен вместе с ношением ортопедической обуви.
- Артродез (артропластика) – это хирургический метод для лечения артроза, который предусматривает полную неподвижность сустава. Проведение операции направлено на то, чтобы срастить основную фалангу 1-го пальца и плюсневой кости, что помогает избавиться от боли. Хирург делает разрез, удаляет часть кости, хрящ и сустав, крепит специальный фиксатор, прижимая оставшиеся фрагменты друг к другу. На полное сращение части сустава, хряща и кости уйдет около трех месяцев, зато это вместе с ношением специально обуви поможет избавиться от хромоты.
- Эндопротезирование или замена деформированного сустава искусственным, как одна из эффективных методик лечения, часто используется хирургами на практике. Разнообразие конструкций позволяет подобрать оптимальный размер, а вместе с практическим опытом врача и специальными инструментами гарантирует успешное проведение операции по замене своего сустава искусственным, если это единственный вариант лечения. Но постепенная изнашиваемость протеза свидетельствует не в его пользу, поскольку не исключает необходимость ревизионной операции.
Подобные признаки являются общими симптомами для многих болезней. Воспаление суставов первого пальца на ноге возникает при различных заболеваниях, среди которых артроз, артрит, бурсит.
Развитие артрита
Основными признаками артрита являются:
- Болевые ощущения в суставах, которые постепенно увеличиваются;
- Опухание суставной области;
- Покраснение и увеличение температуры кожного покрова поврежденного сустава.
При первых признаках развития заболевания нужно обратиться за помощью к врачу, чтобы не допустить появления осложнений.
При острой форме плюснефаланговый сустав первого пальца ноги сильно и часто болит, при хронической форме боли возникают периодически.
Особенно хроническое заболевание опасно наличием невыраженных симптомов, при этом воспалительный процесс деформирует суставы. Приводя к их постепенному разрушению.
Лечение с помощью средств народной медицины
Народные средства не могут применяться в виде монотерапии. Лечение артроза плюснефаланговых суставов должно проводиться комплексно. Имеется несколько рецептов для осуществления компрессов и растираний.
- Школьный мел мелко измельчается и смешивается с кефиром до получения однородной массы. На ночь прикладывается к стопе в виде компресса. Большое количество содержания солей оказывает обезболивающий эффект, а также снимает отеки.
- Вытопленный горячий свиной жир втирается в стопу. Укутывается целлофаном и теплой тканью. Компресс оставляется на ночь.
- Несколько столовых ложек овсяной крупы варятся на воде до кашицеборазной массы. Затем это прикладывается к стопе на ночь в виде компрессов. Использовать необходимо только свежую кашу.
Медикаментозные препараты
Остеоартроз лечат препаратами разных групп:
- нестероидные противовоспалительные средства в форме таблеток, мазей применяют непродолжительным курсом, чтоб купировать боль и снять воспаление. К этой группе относятся Диклофенак, Ибупрофен, Нимесулид, Индометацин;
- при артрозе 1-2 степени лечение можно осуществлять с помощью хондропротекторов, препаратов, содержащих компоненты хрящевой ткани (хондроитин и глюкозамин). Они могут замедлить разрушение хряща, пока оно не приняло необратимый характер, приостановить прогрессирование заболевания. Наиболее эффективен пероральный или инъекционный прием хондропротекторов, некоторые препараты (Артрин, Хондроксид) выпускаются в форме мази, геля;
- если воспаление не удается купировать с помощью НПВС, прибегают к инъекциям гормональных препаратов (Гидрокортизон);
- на поздней стадии для обезболивания приходится прибегать к сильнодействующим анальгетикам.
Методика лечения артроза первого плюснефалангового пальца на разных стадиях
Остеоартроз первого сустава подвергается комплексной терапии. Применяется медикаментозное лечение посредством таблеток, инъекций и наружных средств. Обязательны физиотерапевтические процедуры, физические нагрузки и прочее. Методика подбирается на основании стадии заболевания, течения, особенностей конкретного организма и прочих факторов.
При подборе ортопедических стелек нужно проконсультироваться с лечащим врачом
Главные правила для успешного лечения артроза фаланговых суставов стопы:
- Снижается любая нагрузка на сустав;
- При ожирении нужно придерживаться диеты, чтобы снизить вес;
- Исключить стоячее положение – лучше присесть или прилечь;
- Не носить неудобную обувь, высокие каблуки и т. Д.;
- Обувь должна быть просторной и исключительно на плоской подошве;
- Важно использовать стельки ортопедического характера;
- Делать специальные упражнения.
Как лечить артроз при различных степенях заболевания
Данный способ лечения обладает высокой степенью эффективности на ранних стадиях развития патологии, но и при позднем проявлении остеоартроза плюснефаланговых сустав стопы обязательно назначается. При физиотерапевтических процедурах применяется УВЧ с низкой интенсивностью, СУФ-облучение, магнитотерапия, инфракрасное лазерное воздействие.
Для более глубокого проникновения медикаментозных препаратов непосредственно в хрящевые ткани осуществляется воздействие фонофорезом и электрофорезом.
Благодаря данным процедурам ускоряются местные обменные процессы, снимается отёчность, регенерируются поврежденные клетки и ткани. Кроме того нормализуется тонусное состояние мышечной системы около суставов, нейтрализуется воспаление, ускоряется кровообращение и отток лимфы, обезболивается сустав.
Лечебно-физкультурный комплекс можно проводить как в стационарных условиях, так и домашних. Для этого существуют разные методики, о которых вам расскажет лечащий врач.
Вот несколько простых упражнений:
- Совершайте вращательные движения стопами ног сначала в одну, потом в другую сторону.
- Вытяните ноги и носки вперед. Отведите носок влево, а пятку вправо. Затем в другие стороны (пятка влево, носок вправо).
- Тяните носок на себя и от себя попеременно.
- Сядьте на стул, стопами обопритесь о пол. Перекатывайте стопу с пятки на носок и обратно, имитируя ходьбу.
- Возьмите резиновую ленту или эластичный бинт. Соедините им большие пальцы обоих ног. Теперь постарайтесь развести стопы в стороны (друг от друга). Вам нужно преодолевать сопротивление. Если данное механотерапевтическое упражнение приводит к сильным болевым ощущениям и дискомфорту, немного снизьте уровень сопротивления.
- Делайте массаж больших пальцев поглаживающими и разминающими движениями.

Лечение артроза 1-го плюснефалангового сустава 2 степени подразумевает применение медикаментозной терапии. Также она рекомендована и в начале развития 3-ей степени тяжести.
Используется следующее:
- Для купирования болевого синдрома и воспалительного процесса применяются нестероидные противовоспалительные средства в форме таблеток, гелей и мазей. Это такие препараты, как «Ибупрофен», «Диклофенак», «Нимесулид».
- Есть препараты, которые содержат глюкозамин и хондроитин. Это вещества, содержащиеся в хрящевых тканях. Относятся они к группе хондропротекторов. Предназначены для замедления процесса разрушения хрящевых тканей. Принимать следует длительно. Медикаменты: «Хондроксид», «Артрин». Использовать следует в виде мази, таблеток. Есть инъекционные растворы хондропротекторов, которые вводятся в сустав.
- При отсутствии положительного эффекта терапии нестероидными противовоспалительными препаратами, назначается стероидное лечение (посредством гормонов). Чаще всего применяется препарат «Гидрокортизон».
- Если болевой порог очень сильный, доктор может назначить мощные анальгетики, вплоть до средств с наркотическим составом.
- Обязательно принимать витаминные премиксы и минеральные комплексы. Это восстановит кровообращение и метаболизм.
- Возможно введение внутрь сустава гиалуроновой кислоты. Дело в том, что данное вещество заменяет синовиальную жидкость, которой не хватает при артрозе первого пальца стопы.
Оперативное вмешательство назначается только при тяжелом течении болезни и запущенной стадии. Это 3 и 4 степень. Основная цель хирургии – обездвиживание пораженного сустава искусственно.
Применяются такие современные методики:
- Операция по Брандесу или резекция экзостозов. В ходе оперирования удаляется часть из главной фаланги первого пальца. Далее накладывается гипсовая повязка с шиной на область стопы. После снятия гипса есть необходимость в реабилитационных мероприятиях на протяжении 14-ти дней. В это время вытягивается фаланга и проводится лечебная гимнастика. Когда швы будут сняты, хирург фиксирует между пальцами валик из ваты и марли.
- Артропластика или артродез. Хирургическая методика основана на сращивании основной фаланги первого пальца стопы при деформирующем артрозе плюснефалангового сустава с плюсневой косточкой. Благодаря этому купируется болевой синдром. В ходе проведения операции хирург осуществляет разрез, через который удаляется часть сустава, хряща и кости. Далее устанавливается медицинский фиксатор, который будет прижимать друг к другу оставшиеся части. Время полного сращивания фрагментов составляет 70-90 суток. Результат – больной перестает хромать и чувствовать боль. Обязательно носить ортопедическую обувь.
- Эндопротезирование сустава предполагает замену пораженного фрагмента протезом. Это наиболее часто используемая методика в современной хирургии. Врач удаляет пораженный сустав и устанавливает искусственный. Особенность – минимальный срок реабилитации, возможность подобрать протез необходимого размера. Но есть существенный минус – с течением времени протез изнашивается, в результате чего требуется новое хирургическое вмешательство по его замене.
Срок восстановления после хирургического вмешательства зависит от применяемой методики, особенностей организма пациента и четкости выполнения рекомендаций врача. Больной после операции обязан заниматься лечебно-физкультурным комплексом, принимать некоторые препараты, вести здоровый образ жизни.
Лечение 1-ой и 2-ой степени тяжести артроза первого пальца стопы осуществляется быстро – на протяжении 2-3х недель.
Нередко сами медики рекомендуют в качестве вспомогательного способа использовать рецепты народной медицины.
Эффективные методы лечения гонартроза коленного сустава 1 степени

Лечебные ванночки, мази и компрессы могут эффективно применяться лишь с разрешения лечащего врача
Вот некоторые универсальные средства:
- Возьмите растение – золотой ус в количестве 50-ти грамм. Измельчите и добавьте прополис (1 грамм), залейте медицинским спиртом (500 мл) и дайте настояться 10-12 суток. Принимать внутрь перед едой 2 раза в день по 1 столовой ложке.
- Возьмите 1 часть качественной водки, столько же сока из алоэ и 2 части натурального жидкого мёда. Получившуюся массу накладывают на пораженный сустав, накрывают полиэтиленом и мягкой тканью. Держать несколько часов, можно прикладывать такой компресс на ночь.
- Натуральная мазь. Соедините в равном соотношении масло оливы, кунжута и кукурузы. В целом у вас должно получиться 150 мг. Добавьте 1 ч. л. поваренной или морской (не ароматизированной) соли, 0,5 ч. л. красного молотого перца и головку измельченного чеснока. Поставьте смесь на водяную баню и доведите до кипения. Мазь втирается каждый день массирующими движениями.
- Соедините в равных пропорциях крапиву, сабельник, тимьян, имбирь и барбарис. У вас получится 5 столовых ложек всех компонентов. Залейте их растительным маслом (200 мл) и доведите до кипения на паровой бане. Использовать средство перед сном, втирая в пораженный участок. Так как масса имеет жирную основу, обязательно обмотайте сустав бинтом или тканью.
- Хороший эффект оказывают ножные ванночки. Сделайте отвар из корневой части топинамбура и веток сосны. Вылейте в тазик, добавьте на 5 литров жидкости 2 ч. л. натурального мёда, скипидара и 3 ст. л. морской соли. Погружать конечности в воду можно при комфортной температуре. Держать до 20-ти минут. Продолжительность курса лечения составляет 12 процедур максимум. После принятия ванночки нанесите нутряной жир на сустав. В крайнем случае, свиной.
Не забывайте, что использовать рецепты народной медицины можно только с разрешения лечащего доктора. Самолечение категорически запрещено!
Механизм развития артроза
С тех пор как 1887 году Дэвис-Колли впервые использовал термин Hallux limitus, возникали различные теории о формировании этого заболевания. Nilsonne, в 1930 году посчитал, что это заболевания является следствием наличия слишком длинной первой плюсневой кости, которая оказывает давление на основание основной фаланги. Вызвано оно неспособностью основания проксимальной фаланги производить адекватное тыльное сгибание по голову первой плюсневой кости.
Утверждение о том, что рассекающий остеохондрит в головке первой плюсневой кости участвует в формировании Hallux rigidus, было подтверждено Goodfellow в 1966 году, который обнаружил, что травма первого пальца может нарушить целостность хряща на головке первой плюсневой кости. McMaster в 1978 году более четко определил локализацию такого поовреждения – наиболее часто оно встречается на уровне тыльного края основания основной фаланги первого пальца стопы.
Hallux rigidus может быть результатом биомеханических и динамических нарушений в функции стопы. Сухожилие малоберцовой мышцы, проходя латерально по отношению к кубовидной кости и прикрепляясь к основанию первой плюсневой кости, действует как стабилизатор при ходьбе, чтобы сохранить подошвенное сгибание первого луча во время промежуточной фазе шага. Это позволяет сгибать первый палец в пропульсивной фазе шага.
При чрезмерной пронации в подтаранном суставе сухожилие малоберцовой мышцы теряет свою точку опору на кубовидной кости и поэтому не может стабилизировать первый луч. В результате возникает гипермобильность первого луча с последующим его тыльным сгибанием, что способствует тому, что основание основной фаланги первого пальца упирается в головку первой плюсневой кости.
С повторяющимися травмами в этой области, возникает костно-хрящевой дефект. Организм пытается восстановить поврежденный участок образованием новой костной ткани. Это новое формирование кости проявляется тыльным остеофитом на головке первой плюсневой кости, который приводит к дальнейшему соударению и ограничению тыльного сгибания первого пальца стопы.
Деформирующий артроз плюснефалангового сустава стопы, как и все формы артроза, имеет своей основной причиной нарушение метаболизма и нормального кровоснабжения суставных хрящей и костной ткани сустава. Нехватка питательных веществ приводит к остановке процесса регенерации, который в норме должен идти постоянно, поддерживая сустав в рабочем состоянии.

Артроз плюснефалангового сустава – внешний вид
Из-за этого хрящ теряет упругость, становится тонким, высыхает, покрывается трещинками. Сужаются межсуставные щели, затрудняя динамику суставов и увеличивая трение в области суставного сочленения.
Если процесс не остановить, происходит разрушение хрящевой прослойки, деформация костей из-за образования на поверхности суставов остеофитов – костных наростов, в том числе знакомой многим «шишки». Развитие подобных недугов чаще беспокоит пожилых людей – от 60 лет и старше, что объясняется естественным возрастным износом хрящевой и костной ткани. Такой артроз специалисты называют первичным или идиопатическим.
Причиной вторичного деформирующего артроза плюснефаланговых суставов в молодом возрасте могут стать:
- Гормональный сбой, приводящий к нарушению метаболических (обменных) процессов;
- Аутоиммунные заболевания, вызывающие отторжение организмом собственных тканей;
- Патологии, вызванные дисфункцией эндокринной системы – сахарный диабет, гипер- и гипотериоз щитовидной железы;
- Травмирование костно-связочного аппарата стопы – переломы, вывихи, растяжения;
- Плоскостопие, косолапость и другие врожденные и приобретенные дефекты ступни;
- Наследственная предрасположенность к развитию нарушений в области плюснефаланговых суставов стопы;
- Укорочение конечности в результате травмы или дисплазии (недоразвитости) суставов;
- Избыточный вес, приводящий к хронической перегрузке всех суставов нижних конечностей, в том числе стопы;
- Тесная и неудобная обувь, а также обувь на высоком каблуке, из-за чего артроз плюснефалангового сустава 1 пальца стопы чаще диагностируется у женщин, чем у мужчин;
- Виды труда, связанные с длительным пребыванием на ногах – продавец, рабочий-станочник, учитель, хирург, стоматолог, профессиональный танцор.

Распространенные причины развития проблемы
Артроз плюснефалангового сустава развивается вследствие разрушения гиалинового хряща на молекулярном уровне, низкой способности хондроцитов восстанавливаться. С прогрессированием заболевания хрящ разрыхляется и размягчается, на его поверхности появляются трещины, глубина которых впоследствии может доходить до кости.
В этот момент костные поверхности испытывают повышенную механическую нагрузку, которая распределена неравномерно. Это приводит к остеосклерозу и образованию костно-хрящевых разрастаний (остеофитов).
Остеоартроз плюснефалангового сустава пальца стопы на начальной стадии имеет слабую клиническую картину
ДОА 1, 2 плюснево-фалангового сустава развивается у лиц молодого возраста как следствие травмы, у пожилых людей как проявление возрастного изнашивания хряща, потери коллагена.
Помимо этого факторами риска развития артроза являются:
- наследственность;
- спорт – например, занятия футболом;
- хождение босиком по жесткой поверхности;
- травмы – переломы, вывихи, подвывихи;
- чрезмерная нагрузка на нижние конечности (ожирение, подъем тяжестей);
- ортопедическая патология (плоскостопие);
- чрезмерная физическая нагрузка;
- неудобная обувь (слишком узкая, плоская подошва или высокий каблук);
- эндокринная патология (сахарный диабет, тиреотоксикоз);
- системные заболевания соединительной ткани (ревматоидный артрит, красная системная волчанка);
- обменные нарушения – подагра.
Причинами артроза можно считать: неудобная обувь, травмы, наследственность
Остеоартроз начинается с разрушения суставного хряща. Спровоцировать дегенеративно-дистрофические процессы в хрящевой ткани могут разные факторы:
- биохимические изменения в организме на фоне эндокринных, гормональных, обменных расстройств, воспалительных процессов;
- нарушения кровообращения и трофики тканей, вследствие чего хрящ недополучает питательные вещества;
- механическое травмирование хряща при ударе, вывихе, вследствие чрезмерной нагрузки на сустав.
Хрящ, пораженный артрозом, становится менее эластичным, теряет межклеточную жидкость, истончается. В нем образуются трещины, кусочки хряща откалываются, попадают в суставную капсулу. Здоровый суставный хрящ предотвращает трение сочленяющихся участков костей друг о друга. При его разрушении и истончении субхондральные суставные поверхности обнажаются, движения затрудняются, становятся болезненными.
При артрозе 1 степени формирование остеофитов только начинается, они мелкие, единичные, расположены по краю суставной площадки. В дальнейшем появляются множественные крупные остеофиты по всей площади субхондральных поверхностей. Суставная щель сужается, остеофиты цепляются друг за друга, ограничивая движение в суставе.
Разрастание остеофитов приводит к выраженной деформации сустава, его утолщению. Особенно заметна деформация сустава 1 (большого) пальца стопы. Он становится тугоподвижным, вследствие чего слабеют окружающие мышцы и связки. Их атрофия усугубляет отклонение пальца от нормальной оси наружу, вальгусную деформацию.
Назначение терапии в зависимости от степени заболевания

На первом этапе болезнь проявляется небольшими неудобствами при ходьбе, процесс деформации запущен, врач может выявить при рентгене уменьшение просвета в суставной области.
Артроз 1 степени излечивается практически полностью при помощи лечебной физкультуры, физиотерапевтических процедур, приёма хондропротекторов.
Артроз плюснефалангового сустава второй степени излечивается с помощью приёма препаратов, уменьшающих боль. С осторожностью нестероидные противовоспалительные препараты стоит принимать пациентам, имеющим заболевания желудка: язва, гастрит.
При третьей, четвертой степени сустав пальца деформирован полностью, на первом пальце нарастает косточка, он становится неподвижным. Вылечить заболевание традиционными способами не удаётся, требуется операционное вмешательство.
Пациенту назначается инвалидность, так как передвигаться он может только с помощью трости, испытывая непрекращающиеся боли. Наступать может только на внешнюю сторону стопы.
Лечение направлено только на то, чтобы снять боль, которая становится постоянной, беспокоит пациента даже во сне.
Специалисты выделяют три степени заболевания:
- На первом этапе пациент испытывает периодические боли в области большого пальца стопы, которым обычно не придаётся значение. На рентгеновском снимке видно сужение суставной щели. Края суставов заострены, появляются начальные остеофиты.
Пальцы могут болеть и искривляться
- На втором этапе заболевания боли становятся постоянными, наблюдается отёчность больной области, появляется деформация сустава, уменьшается его подвижность. Существенно сужается суставная щель, фаланги начинают задевать друг друга. На рентгеновском снимке видны многочисленные остеофиты.
- Артроз в запущенной стадии характеризуется сильными болями, нарастанием косточки на большом пальце стопы. Нарушена походка, больной начинает прихрамывать. Постепенно заболевание переходит на всю стопу, охватывая другие пальцы.
Также с помощью консервативных методов мануальной терапии можно успешно лечить остеоартроз плюснефаланговых суставов 2-ой степени, поскольку синовиальная хрящевая ткань при данной стадии еще сохраняется. Максимально истонченный гиалиновый хрящ в некоторых местах даже может оголять головки костей, но с помощью лазерного воздействия и некоторых методов физиотерапии возможно запустить процесс успешной регенерации данной ткани. Самое главное при остеоартроз первого плюснефалангового сустава второй степени – немедленно обратиться к врачу для прохождения лечения.
Остеоартроз плюснефалангового сустава пальца 2-ой степени распознать гораздо легче. При этой патологии у пациента присутствуют следующие симптомы:
- ощущение довольно неприятной режущей или колющей боли в области основания большого пальца;
- сложности при ходьбе;
- отечность вокруг сустава и легкое покраснение кожных покровов;
- видимые признаки нарушения трофики тканей (шелушение кожи, её сухость, повышенная чувствительность);
- хрустящие или щелкающие звуки при сгибании и разгибании пальцев стопы.
Если появились такие симптомы, немедленно обратитесь к ортопеду и пройдите полноценное обследование.
Народная медицина при остеоартрозе стоп
Болезнь плюснефалангового сустава стопы в сочетании со всеми вышеперечисленными мерами успешно лечится домашними рецептами.
Ванночки из сосны. При артрозе стопы хорошо помогает ножная ванночка с сосной. Для ее приготовления нужно налить в таз горячей воды, почти кипяток. Добавить в эту воду рубленый корень топинамбура, 2 ч. л. скипидара, 2 ч. л. меда, 2-3 ст. л. морской соли и две сосновых ветки. Когда вода станет теплой и комфортной, нужно опустить в нее ноги и держать 15-20 минут. Курс составляет 10-12 ванночек.
Йод является противовоспалительным средством, поэтому в случае воспаления на месте сустава нужно каждый вечер делать йодную сетку. Свиной жир. Это средство поможет снять воспаление, обладает хондропротекторным действием, уменьшает болевые ощущения.
Обыкновенное свиное сало в растопленном виде нужно прикладывать к больному месту. Лучше всего делать это после лечебной ванночки, чтобы усилить эффект обоих методов.
Принципы лечения
- Мёд, алоэ, водка. Смешать 2 части мёда, по одной части сока алоэ, водки. С помощью смеси делать компрессы ежедневно.
- Перегородки грецкого ореха заливаются водкой или спиртом, настаиваются три недели. Ежедневно смазывается настойкой первый палец стопы. Настойку принимают внутрь по 1 чайной ложке два раза в день.
- Мазь из растительных масел, чеснока, перца. Для приготовления мази используется по 50 мл кукурузного, оливкового, кунжутного масла, 1 головка чеснока, пол-чайной ложки жгучего перца, чайная ложка соли. Компоненты перемешиваются, ставятся на водяную баню, доводятся до кипения. Мазью натирают больной палец стопы по 13-16 минут ежедневно.

Использование народной медицины
- 200 мл подсолнечного масла смешивается с 1 ст. л. трав: барбариса, тимьяна, сабельника, крапивы, имбиря. Смесь ставится на водяную баню, доводится до кипения. Остывшую мазь втирают в сустав первого пальца на ночь, укутывают полотенцем.
- Можно приготовить спиртовую настойку из золотого уса и прополиса. Берётся 50 гр. золотого уса, смешивается с 1 гр. прополиса, заливается половиной литра спирта. Настаивают полторы недели. Лечение заключается в приёме 1 ст. л. ежедневно 2 раза перед едой.
На первой стадии болезнь полностью излечима, но на этом этапе она редко диагностируется. Артроз второй и третьей степени лечится при помощи консервативных методов:
- Медикаментозной терапии;
- Физиотерапевтических процедур;
- Массажа и лечебной физкультуры;
Медикаментозная часть включает употребление хондропротекторов – препаратов, стимулирующих восстановление хрящевой ткани. К ним относятся Терафлекс, Хопдроитин, Дона, Артра. Поскольку восстановление хрящевой оболочки идет медленно, курс лечения хондропротекторами должен длиться от трех до шести месяцев и повторяться ежегодно, не давая процессу повернуть вспять.
В число физиотерапевтических методик, также рекомендуемых на второй стадии артроза плюснефаланговых суставов стопы, входят бальнеологические сеансы, парафинолечение, электрофорез. Упражнения ЛФК призваны восстановить нормальные динамические способности суставных сочленений. Чтобы помешать искривлению, применяются специальные вкладыши и фиксаторы, помогающие удерживать его в правильной анатомической позиции.
На третьей стадии показано применение болеутоляющих препаратов и нестероидных противовоспалительных средств (НПВС), в числе которых Диклофенак, Нимесулид, Кетопрофен, Индомеатцин. Все эти лекарства выпускаются в нескольких видах – мазей для наружного применения, таблеток для перорального приема и растворов для внутримышечных инъекций.
При отсутствии положительной динамики используются гормональные препараты, такие как Гидрокортизон. Глюкокортикостероиды применяются для внутрисуставных инъекций, воздействующих непосредственно на синовиальную жидкость, снижающих воспалительный процесс и нормализующих ее консистенцию.
Хирургическая коррекция плюснефаланговых суставов рекомендуется людям трудоспособного возраста, поскольку пожилым, часто обремененным более серьезными патологиями, нет смысла подвергать себя риску подобных манипуляций, требующих, помимо всего, достаточно длительного периода реабилитации.
В качестве профилактических мер для предотвращения артроза плюснефаланговых суставов врачи рекомендуют снижение нагрузки на стопу и отказ от обуви на высоком каблуке. Могут принести пользу и ортопедические стельки-супинаторы, помогающие избежать плоскостопия.
При артрозе плюснефаланговых суставов стоп лечение преследует несколько целей:
- снизить нагрузку на сустав;
- купировать боль и снять воспаление;
- замедлить прогрессирование заболевания, как можно дольше сохранить подвижность сустава.
Эти задачи решаются путем комбинации медикаментозной терапии с немедикаментозной. Важную роль играет лечебная физкультура, физиотерапия, диетотерапия. Показано использование ортопедических приспособлений для фиксации деформированного сустава в правильном положении и его разгрузки.
Для уменьшения нагрузки на сустав необходимо:
- носить удобную, не тесную обувь на низком ходу (не выше 4 см) с жесткой подошвой;
- использовать ортопедические стельки, обувь с супинаторами;
- сбросить лишний вес;
- чаще отдыхать, сидеть или лежать, избегать продолжительного пребывания на ногах.
При артрозе стопы лечение начинается с приема противовоспалительных препаратов. ЛФК и физиотерапевтические процедуры назначаются, когда купирован острый воспалительный процесс. Параллельно можно прибегать к народным методам. Разрабатывается лечебная диета, чтоб нормализовать вес, скорректировать обмен веществ, снабдить хрящевую и костную ткань необходимыми питательными веществами.
Народная медицина рекомендует сочетать препараты для внутреннего и наружного воздействия. Так, водочной или спиртовой настойкой перегородок грецкого ореха можно смазывать больные суставы, и ее же пить дважды в день по чайной ложке. Спиртовую настойку золотого уса с добавление прополиса принимают внутрь по столовой ложке перед едой дважды в день.
Можно самостоятельно приготовить мази с согревающим, местнораздражающим эффектом:
- Подготовить основу из смеси оливкового, кукурузного и кунжутного масел (по 50 мл). Добавить чайную ложку соли, пол-ложки острого красного перца в порошке, измельченную головку чеснока. Довести до кипения на водяной бане. Ежедневно втирать в сустав на протяжении четверти часа.
- Взять по столовой ложке листьев крапивы, тимьяна и сабельника, измельченных корней барбариса и имбиря, залить стаканом подсолнечного масла. Поставить на баню, довести до кипения. Втирать в сустав на ночь, укутывая.
Для ножных ванночек можно приготовить настой сосновых веток и измельченного корня топинамбура, залив их кипятком. Добавить в таз по 2 чайных ложки меда и скипидара, 2-3 столовых ложки морской соли. Когда вода остынет до комфортной температуры, погрузить в нее ноги и держать 15–20 минут. После процедуры рекомендуется втереть в суставы растопленный свиной жир, лучше нутряной. На курс лечения требуется 10–12 ванночек, которые лучше делать перед сном.
Лечение зависит от стадии деформирующего артроза, степени патологических изменений первого пальца стопы. В значительной части случаев назначается комплексная терапия, предполагающая комплекс физиопроцедур и ношение ортопедических изделий, медикаментозные препараты в виде таблеток, мазей инъекций. Хирургическое вмешательство проводится только на последних стадиях деформирующего артроза.
Лечение предполагает:
- снижение уровня нагрузки на сустав;
- назначение диеты для снижения излишнего вида;
- исключение по возможности стоячего положения, в котором нагрузка на сустав максимальна;
- запрет на ношение обуви с высоким каблуком, тесных или неподходящих по размеру моделей;
Хороший результат лечения показывает ношение ортопедических изделий, но подбор и назначение их должен проводить лечащий врач на основании стадии и симптомов деформирующего артроза. В целях лечения артроза плюснефалангового сустава назначают различные группы лекарственных препаратов:
- нестероидные средства — купируют болевой синдром и воспалительные процессы, они могут иметь форму таблеток, геля или мази, наиболее популярными является Ибупрофен, Диклофенак, Нимесулид;
- хондропротекторы — в их составе может присутствовать хондроитин и глюкозамин, которые в человеческом организме содержатся в хрящевых тканях, поэтому они способствуют замедлению патологических разрушительных процессов, к такой группе относится Хондроксид, Артрин;
- стероидные медикаменты — лечение гормонами проводится при отсутствии результата от консервативной терапии, наиболее часто назначается Гидрокортизон;
- гиалуроновая кислота — введение вещества нормализует состав синовальной жидкости, дефицит которой наблюдается при артрозе стопы и патологии первого пальца.
Еще о лечении деформирующего артроза стопы {amp}gt;{amp}gt;
При сильных болях назначаются анальгетики, на последних стадиях могут использоваться медикаменты, в состав которых входят вещества наркотической группы. В обязательном порядке для поддержания организма назначаются витаминные и минеральные комплексы.
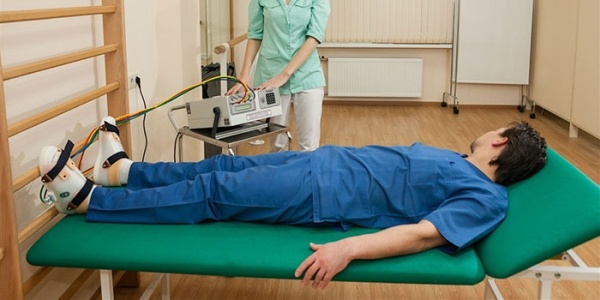
Лечебная физкультура показана на всех стадиях заболевания, но наибольший эффект показывает на начальном этапе деформирующего артроза. В число дополнительных физиопроцедур при патологии плюснефалангового сустава входит:
- УВЧ;
- СУФ-облучение;
- магнитотерапия;
- воздействие лазером;
- электрофорез, в том числе с лекарственными препаратами.
Прохождение курса физиопроцедур при артрозе плюснефалангового сустава улучшает обменные процессы, снимается отечность, улучшается регенерация тканей. В результате нормализации тонуса мышц снижается выраженность воспалительных процессов, ускоряется движение крови и жидкости в организме. В результате боль отступает, пациент перестает жаловаться на симптом того, что образование в области большого пальца мешает ему ходить.
С самого начала лечения пациентам показано ношение специальных ортопедических приспособлений для обеспечения правильного анатомического положения стопы. Используются межпальцевые вкладыши, супинаторы, накладки различной жесткости, предупреждающие дальнейшую деформацию плюснефалангового сустава. Ортопедические приспособления также помогают избежать развития воспалительного процесса из-за натирания мягких тканей.
Фиксатор.
Для повышения эффективности лечения пациентам рекомендовано отказаться от вредных привычек, значительно ухудшающих кровоснабжение нижних конечностей. Необходимо изменить рацион питания: исключить из него соль, пряности и специи, фастфуд, жирные сорта мяса. А вот жидкости пить нужно не менее 2,5 л в день, но только при отсутствии патологий органов мочевыделения.
Принцип развития
- снижение излишков массы тела – больному рекомендуется специализированный диетический рацион, с достаточным количеством витаминов и минеральных веществ;
- ношение удобной обуви на плоской подошве – весь период лечения необходимо использовать свободные и удобные туфли, каблук подпадает под строгий запрет;
- лечащий врач может порекомендовать приобретение специальной ортопедической обуви, стелек, вкладышей;
- уменьшение нагрузок на стопу – пациент не должен много времени проводить на ногах, при возможности лучше сидеть или лежать.
- О докторе
- Место работы
- Вопрос-ответ
- Отзывы
- Блог
- Контакты
- Артроскопия коленного сустава
- Повреждение мениска
- Повреждение передней крестообразной связки
- Стопа
- Артроз 1 плюснефалангового сустава стопы (hallux rigidus)
- Деформация Тейлора
- Косточки на стопах или шишки на ногах
- Лечение плоскостопия
- Молоткообразная деформация пальцев стопы
- Пяточная шпора
- Презентация операция на стопе
- Переломы
- Эндопротезирование суставов
- Предоперационное обследование
Причины и механизм развития патологии
Артроз плюснефалангового сустава является распространенной болезнью, которая провоцируется дистрофическо-деформационными изменениями, без присутствия воспалительного агента. Перенагрузки, неверно подобранная обувь, высокий каблук и травмы – основные причины развития недуга, запущенные формы которого требуют хирургического лечения.
Общая информация
Повреждение хрящевых, костных тканей при деструктивно-дегенеративных процессах приводит к развитию артроза. У большинства пациентов недуг повреждает первый палец, на который приходится максимальное количество нагрузки. Заболевание встречается у лиц после 45 лет, но может регистрироваться и у молодежи.
Деструктивные изменения в хрящевых дисках происходят постепенно, на их поверхности формируются трещины и впадины. Разрастание костных остеофитов приводит к постоянным травмам и если на начальных этапах воспалительный процесс отсутствует, то в дальнейшем начинается его развитие.
Симптоматика

Первые несколько лет заболевание не имеет явных клинических признаков, проходит незаметно для пациента. Врачи подразделяют артрозы в плюснефаланговом суставе по мере разрушения сочленения:
- На начальном этапе – симптоматика начинается с незначительного дискомфорта и скованности в районе суставного аппарата, в момент опоры на пальцы или переноса веса на них с пяточной зоны. Неприятные ощущения быстро исчезают, клинические признаки могут возникать один раз в несколько месяцев или недель.
- На вторичном – вспышки боли возникают периодически, при передвижении слышно похрустывание, образуются деформационные изменения сочленений в пораженной области.
- На третьем – болезненные ощущения присутствуют постоянно, даже при отсутствии движений. Наблюдается искривление пальца, с правосторонним отклонением. Косточка на ноге разрастается, что приводит к проблеме с выбором обуви.
- На четвертом – деформационные изменения становятся необратимыми, больному требуется хирургическое лечение.
Вторая и третья стадия недуга провоцирует воспалительные реакции в синовиальных оболочках, проявляющихся местными покраснениями, отечностью тканей. Подобные симптоматические проявления не являются характерными только для артроза – они могут присутствовать при артритах, подагре.
Источники развития
К ключевым предпосылкам формирования артрозов плюснефаланговых суставов относят нестабильность процессов обмена, проблемы с циркуляцией крови в районе хрящевых и костных структур сочленения. Недостаточное поступление полезных компонентов замедляет восстановительные процессы, вызывая снижение показателей упругости хряща.
Результатом дисфункции становится истончение, высыхание и растрескивание дисков. Сужение межсуставных просветов провоцирует нарушение свободных движений, увеличивает силу трения в суставном аппарате. При отсутствии лечения хрящевая прослойка разрушается, на поверхности костей образуются остеофиты — неравномерные наросты.
Вторичный форма заболевания развивается у молодежи, главные предпосылки его возникновения представлены:
- нарушениями гормонального равновесия, с последующими отклонениями в процессах метаболизма;
- аутоиммунными патологиями, провоцирующими атаки на собственные клеточные структуры;
- изменением функциональности эндокринного отдела, включая сахарный диабет, гипертиреозы, гипотиреозы;
- травмами в районе связочно-костного отдела стопы;
- отклонениями врожденного или приобретенного характера – плоскостопием, косолапостью;
- генетическим фактором — предрасположенностью к формированию изъянов стопы;
- укорочением нижней конечности из-за дисплазии сочленений, травматизаций;
- излишками массы тела – вес приводит к постоянным перенагрузкам всех суставов нижних конечностей;
- неудобной, тесной обувью, высокими каблуками – одна из причин, по которой заболевание чаще встречается у женского пола.

Патология тесно связана с продолжительным пребыванием на ногах – у представителей отдельных профессий.
Диагностика
После визуального осмотра и пальпаторного обследования травматолог выставляет предварительный диагноз и направляет больного на диагностические процедуры:
- клиническое исследование крови, мочи – позволит определить протекающие процессы воспаления, наличие ревматоидного фактора, повышение уровня мочевой кислоты;
- рентгенологические снимки – процедура помогает подтвердить изменения в межсуставных щелях, обнаружить остеофиты;
- УЗИ, КТ, МРТ – позволят оценить степень разрушения суставных тканей, обнаружат сопутствующие патологические отклонения.
Полное излечение болезни возможно только на первоначальных этапах развития. Вторая и третья стадия поддается консервативным методикам терапии, в которые включены:
- лекарственные препараты;
- физиотерапевтические процедуры;
- ЛФК, сеансы массажа.
В комплекс немедикаментозной терапии входят рекомендации по снижению нагрузок на пораженный суставной аппарата, к ним относят:
- снижение излишков массы тела — больному рекомендуется специализированный диетический рацион, с достаточным количеством витаминов и минеральных веществ;
- ношение удобной обуви на плоской подошве – весь период лечения необходимо использовать свободные и удобные туфли, каблук подпадает под строгий запрет;
- лечащий врач может порекомендовать приобретение специальной ортопедической обуви, стелек, вкладышей;
- уменьшение нагрузок на стопу – пациент не должен много времени проводить на ногах, при возможности лучше сидеть или лежать.
Сразу же после купирования болезненных ощущений необходимо постоянно выполнять упражнения лечебной гимнастики.
Медикаменты
Для купирования основных клинических признаков болезни используют отдельные подгруппы фармакологических средств:
- НПВС – используются для подавления воспалительного процесса, болевого синдрома, отечности. Препараты назначаются в виде таблеток, кремов, мазей, лечение проходит Индометацином, Ибупрофеном, Диклофенаком, Нимесулидом, Найзом.
- Хондропротекторы — медикаменты помогают восстановить разрушенные хрящевые ткани, замедлить их деформацию. Терапия проводится Хондроксидом, Артрином, Хондроитин-Акосом, Хондролоном, Артрой, Структумом, Хондрогардом.
- Глюкокортикостероиды – назначаются при отсутствии ожидаемого эффекта от применения НПВС. Предпочтение отдается инъекционным формам: Гидрокортизону, Локоиду, Латикорту, Кортефу, Пимафукорту.
- Сильнодействующие анальгетики — применяются на запущенных стадиях артроза плюснефалангового сустава: Буторфанол, Веро-Буторфанол, Стадол НС, Морадол.
- Поливитаминные комплексы – улучшают обменные процессы, нормализуют работу иммунной системы, восполняют недостаток полезных веществ: специальное драже Мерц, МультиМакс, Компливит, Центрум, Витрум, Менопейс, Супрадин.
Для снижения трения в суставе, восполнения дефицита синовиальной жидкости, обеспечения хрящевых тканей питательными компонентами поводятся инъекции гиалуроновой кислоты.
Физиотерапевтические процедуры и ЛФК
Физиотерапия показывает максимальные результаты на первых этапах развития патологического процесса.
К часто назначаемым процедурам относят УВЧ-терапию, СУФ-облучение, магнитотерапию, инфракрасную лазерную терапию, электрофорез и фонофорез. Манипуляции позволяют получить следующие результаты:
- избавить от болевого синдрома, воспалительного процесса, отечности;
- нормализовать обменные процессы, циркуляцию кровотока, лимфы в пораженных заболеванием областях;
- активизировать регенерацию тканей;
- стабилизировать тонус мышечных тканей, восстановить подвижность сочленений.
Физиотерапевтические процедуры имеют минимальное количество противопоказаний, используются при подострых фазах болезни.
Хирургическое лечение
Операции по терапии артроза плюснефалангового сустава представлены следующими вариантами:
- Хейлэктомией — иссечением костных наростов. В ходе манипуляции удаляются все остеофиты, препятствующие сгибанию и разгибанию пальцев. Для восстановления нормального объема движений больному рекомендуется лечебная физкультура.
- Артродезом – коррекция приводит к обездвиживанию проблемного сочленения, операция проводится при невозможности установки протеза. Правильное положение пальцев достигается фиксацией – корректоры сохраняются до полного сращения костных тканей. Реабилитационный период после вмешательства равен трем месяцам. Метод позволяет снизить трение, избавиться от болезненных ощущений, но не дает полного восстановления подвижности сустава.
- Эндопротезированием – замена поврежденного сочленения на искусственный имплантат рекомендуется больным старшего возраста, на запущенных стадиях недуга. К недостаткам операции относят время использования протеза – через определенный срок его необходимо снова заменять.
Целесообразность операции подтверждается диагностическим обследованием или отсутствием результатов консервативного лечения.
Для предупреждения формирования деструктивно-дистрофических процессов в суставном аппарате следует максимально снизить нагрузки на стопу, отказаться от постоянного ношения туфель с высокими каблуками. Пациенты должны следить за собственным весом, внести в ежедневный график гимнастические упражнения, не забывать о полноценном питании и витаминотерапии. Снижение вероятного травматизма поможет избежать развития болезни.
Неудобная обувь – одна из причин артрита
Одна из распространенных причин развития артрита плюснефалангового сустава стопы – это изнашиваемость сочленения и хрящевой ткани. Это связано с тем, что стопы ежедневно на протяжении всей жизни человека подвергаются огромным нагрузкам. Как правило, с естественным старением суставов сталкиваются люди старше 50 лет.
Среди прочих причин развития болезни:
- ношение слишком узкой обуви;
- травмы и повреждения сустава;
- подагра;
- солевые отложения;
- аномалии строения позвоночного столба;
- плоскостопие;
- наличие лишнего веса.
Неправильно подобранная обувь – это серьезное испытание для суставов стопы. Слишком узкие туфли приводят к компрессии 1-го плюснефалангового сустава. Из-за постоянного пережатия, в этой зоне нарушаются обменные процессы, увеличивается продукция синовиальной жидкости и развивается воспалительный процесс.
Еще одна распространенная причина развития артрита 1 плюснефалангового сустава – это ношение модельной обуви на высоком каблуке. Длительное пребывание в таких туфлях нарушает кровообращение в стопах и сопровождается неправильным распределением нагрузки на переднюю часть стопы, что вызывает боль и провоцирует развитие отека.


