В чем главная опасность синдрома позвоночной артерии

Что говорит статистика?
Статистическая обработка данных, полученных при компьютерной томографии, показала, что почти у 1/3 пациентов (26% изолированно и 3% в комбинации с другими сосудами) с ишемическим инсультом основной очаг расположен в вертебробазилярной зоне ответственности или бассейне. Его образуют двусторонняя позвоночная артерия, переходящая в базиллярную (основную).
Согласно клиническим заключениям, транзиторные ишемические атаки в этой зоне происходят в 3–3,5 раза чаще, чем в других экстракраниальных участках кровоснабжения мозга.
Причиной смертельного исхода от мозговой недостаточности сосудов в 57% случаев является атеросклеротический процесс в позвоночных артериях. Клиническая картина поражения связана с особенностями их расположения, формы, участия в гемодинамики.
Общие сведения
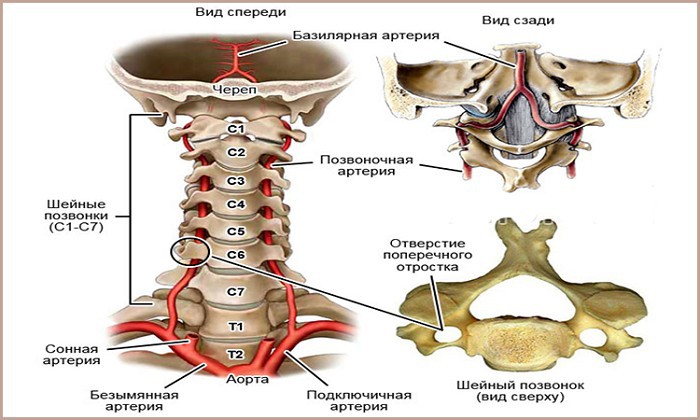
Сегменты позвоночной артерии проходят по каналу, сформированному поперечными отростками шейных костных элементов. За свое местоположение сосуды и получили наименование. Проникая в черепную полость сквозь затылочное отверстие, позвоночные артерии сливаются у ствола мозга в базилярный канал. От этого участка они проходят вверх. Под мозговыми полушариями происходит разветвление. С одной стороны проходит правая, а с другой – левая позвоночная артерия.
Если сужение позвоночной артерии связано с остеохондрозом, то неврологи рекомендуют по 2,5 часа в день носить воротник Шанца.

Ортопедический воротник способствует растяжению мышц шеи, снимает напряжение и боли
Для сна подойдет только полужесткий матрас или щит. Подушку следует приобрести в магазине ортопедических товаров или сделать самостоятельно невысокий, твердый, плоский валик. Он должен препятствовать перегибу в шейном отделе позвоночника.
Для снятия боли можно применять шарфы из шерсти, растирания с пчелиным и змеиным ядом.
Домашнее средство — роликовый массажер — удобно использовать, сидя у телевизора.
В качестве антиоксидантной терапии пациентам рекомендуется включить в рацион питания свежие ягоды, фруктовые соки, чернослив, облепиху, клюкву, смородину, черноплодную рябину, орехи, фасоль.
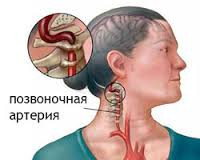
Синдром позвоночной артерии (СПА) — сложный симптомокомплекс, возникающий при уменьшении просвета позвоночной артерии (ПА) и поражении ее периартериального нервного сплетения. По собранным данным, в практической неврологии СПА встречается в 25-30% случаев нарушений церебрального кровообращения и является причиной до 70% ТИА (транзиторных ишемических атак). Наиболее значимым этиопатогенетическим фактором возникновения синдрома выступает патология шейного отдела позвоночника, которая также имеет распространенный характер. Большая распространенность, частая встречаемость среди трудоспособных категорий населения делают синдром позвоночной артерии актуальной социальной и медицинской проблемой современности.
Анатомия позвоночной артерии
У человека имеется 2 позвоночные артерии. Они обеспечивают до 30% церебрального кровоснабжения. Каждая из них отходит от подключичной артерий соответствующей стороны, направляется к шейному отделу позвоночника, где идет через отверстия в поперечных отростках СVI–СII. Затем позвоночная артерия делает несколько изгибов и сквозь большое затылочное отверстие проходит в полость черепа. На уровне начала моста позвоночные артерии сливаются в одну основную артерию. Эти три артерии образуют вертебробазилярный бассейн (ВББ), кровоснабжающий шейные сегменты спинного мозга, продолговатый мозг и мозжечок. Посредством веллизиевого круга ВББ взаимодействует с каротидным бассейном, кровоснабжающим остальную часть мозга.
В соответствии с топографическими особенностями ПА выделяют ее экстра- и интракраниальные отделы. Чаще всего синдром позвоночной артерии связан с поражением экстракраниального отдела артерии. Причем он может возникать не только при сдавлении и др. изменениях самой артерии, но и при неблагоприятных воздействиях на ее вегетативное периваскулярное симпатическое сплетение.
Синдром позвоночной артерии
Как выявить патологию вертебральных артерий?
В норме по вертебральным артериям поступает в головной мозг 30% необходимого объема крови. Анатомия играет значительную роль в создании условий для сужения диаметра сосудов.
Позвоночная артерия ответвляется от подключичной ближе к центральной части внутреннего края лестничной мышцы на шее.
Важно, что до соседнего устья щитошейного ствола, тоже являющегося ветвью подключичной артерии, остается не более 1–1,5 см. Это создает дополнительный механизм «обкрадывания» (перераспределения крови) при гипоплазии или стенозе вертебральной артерии.
Направляясь вверх, артерия на уровне шестого шейного позвонка (реже — пятого) входит в защищенный костный канал, образованный остистыми отростками позвонков.
Принято выделять отделы или сегменты позвоночной артерии:
- I — весь участок от VI до II шейного позвонков, где сосуд выходит из отверстия;
- II — вне канала под углом 450 отклоняется кзади и идет к поперечному отростку первого шейного позвонка (атланту);
- III — пройдя сквозь отверстие атланта на его задней стороне артерия образует петли, их роль — предупреждение нарушения кровотока при повороте головы;
- IV — направляясь в большое затылочное отверстие, артерия находится внутри плотной связки, при окостенении вместилища или костных выростах на затылочной кости создаются условия для травматизации стенок сосуда во время движений в шейном отделе;
- V — внутри затылочного отверстия (интракраниальный сегмент) вертебральная артерия проходит сквозь твердую мозговую оболочку и укладывается на поверхность продолговатого мозга.

Слияние левой и правой артерий в единый ствол (базилярную артерию) обеспечивает участие в образовании виллизиева круга в основании мозга
Особенностью является компенсаторное развитие кровообращения за счет вертебральной артерии с одной стороны, если пережата другая симметричная ветка. Асимметрия кровотока по позвоночным артериям нивелируется перетеканием крови через базиллярную артерию в неповрежденную часть.
20% случаев патологии вертебральных артерий приходится на аномалии развития:
- отхождение непосредственно от аорты;
- вхождение в костный позвоночный канал выше обычного (на уровне третьего-пятого шейных позвонков);
- смещение устья в сторону кнаружи.
Чаще поражения носят комбинированный характер и делятся на следующие варианты:
- до 34% приходится на совместное действие аномалий развития и экстравазальную компрессию мышцами;
- 39% составляют стенозы атеросклеротической и тромботической природы;
- максимальную часть — 57% — представляют сдавления различными смещениями позвонков в сочетании с атеросклерозом.
По наличию симптоматики, определению ее связи с движениями шеи подозрение о патологии вертебральных артерий возникает у врача общей практики или у терапевта. Вовремя направить к неврологу и на обследование — дело опыта.

Дуплексное сканирование позволяет увидеть структуру сосуда, определить характер стеноза, степень повреждения стенок артерии
Основные методы:
- ультразвуковая допплерография — проводится оценка всех анатомических характеристик позвоночных артерий с обеих сторон, диаметра на протяжении, скорости волны кровотока, важна как способ определения резерва мозгового кровообращения;
- магниторезонансная томография головного мозга и сосудов шеи укажет на возникшие очаги с нарушенным кровоснабжением, образование кист, аневризм;
- по рентгенограмме шейного отдела позвоночника можно судить об участии патологических разрастаний костной ткани в защемлении вертебральных артерий;
- ангиография сосудов шеи проводится путем введения контрастного вещества в подключичную артерию. Методика информативна, но проводится только в специализированных отделениях.
Анатомия
Каждый канал разделяется на определенные части. Выделяют следующие сегменты позвоночной артерии:
- Внутричерепной. Этот участок проходит по полости черепа до места слияния ветвей и формирования базилярного канала.
- Шейно-затылочный. Этот сегмент пролегает от выхода из канала отростков (поперечных) позвонков (шейных) до входа в черепную полость.
- Шейный. Этот участок проходит по каналу отростков (поперечных) позвонков шейного отдела.
- Предпозвоночный. Это самый нижний участок. Сегмент пролегает от места отхождения позвоночного сосуда от подключичного до входа в канал отростков позвонков шейного отдела.
Причины нарушений
Позвоночные артерии и их ответвления питают мозжечок. При дефиците кровоснабжения вероятно появление головокружения. Этот симптом позвоночной артерии носит название “вертебробазилярная недостаточность”. Посредством рассматриваемых сосудов осуществляется снабжение ствола головного мозга. В этой структуре сконцентрированы жизненно важные центры дыхания и кровообращения.

В связи с этим инсульт в этом районе протекает достаточно тяжело и зачастую приводит к летальному исходу. Большую опасность представляет шейный остеохондроз. Синдром позвоночной артерии развивается вследствие деформации костных элементов. Сосуды становятся извилистыми, что приводит к нарушению кровоснабжения.
Провоцирующие патологические состояния факторы могут быть вертеброгенной и невертеброгенной природы. В последнем случае речь идет о повреждениях, не имеющих связи с позвоночником. Они обуславливаются врожденными аномалиями размера и хода сосудов либо атеросклерозом. Но последняя причина диагностируется нечасто.
Вертеброгенные поражения обуславливаются разными патологиями позвоночника (остеохондрозом – преимущественно). Эти нарушения могут проявляться еще в детском либо подростковом возрасте на фоне диспластической или посттравматической нестабильности в шейном отделе. Вследствие этого могут деформироваться позвоночные артерии.
Самым характерным признаком патологии считается постоянная, в некоторых случаях приступообразно усиливающаяся мучительная пульсирующая боль в голове. Как правило, локализуется она в затылочной зоне. В ходе приступа болезненность может распространяться и на прочие зоны. Чаще всего она отдает в область глазницы и переносицы, в теменно-височный участок, ко лбу или уху. Болезненность может быть как приступообразного, так и постоянного характера. Локализуются ощущения обычно с одной стороны.
Часто появляется болезненность кожи головы. Это ощущение появляется даже при незначительном прикосновении, расчесывании. При повороте или наклоне головы может возникать характерный хруст, в некоторых случаях наблюдается жжение.
В ряде случаев у больных с синдромом позвоночной артерии появляется головокружение, сопровождающееся тошнотой или рвотой, снижением слуха, звоном/шумом в ушах, различными нарушениями зрения. К последним следует отнести такие проявления, как появление пелены либо тумана перед глазами, двоение, помутнение и прочие.
Нарушенная проходимость позвоночных артерий в итоге вызывает ишемию разных участков головного мозга. Сосудистые кризы представляют собой варианты транзиторных ишемических атак. Отсутствие внимания к симптоматике и неправильное лечение способствуют в скором времени развитию «полноценного» ишемического инсульта с неблагоприятными последствиями: парезами, параличами, нарушением речи, зрения.
Пропустить важные симптомы означает обречь больного на инвалидность и собственную беспомощность. Восстановление после инсульта дается не каждому и требует больших усилий.
Основные направления лечения
Все причины патологии позвоночных артерий делят на 2 большие группы:
- вертеброгенные,
- невертеброгенные.
Вертеброгенные обусловлены воздействием изменений позвоночника. В детском возрасте наиболее часто встречаются:
- аномалии развития;
- травмы в шейном отделе (включая полученную в родах);
- патологическое спазмирование мышц при сильном переохлаждении, кривошее.
У взрослых имеется больше связей с заболеваниями позвонков:
- остеохондроз;
- болезнь Бехтерева;
- опухоли.
Травмы также имеют значение.

В сдавлении артерии принимают участие измененные боковые отростки позвонков
Невертеброгенные представлены тремя группами заболеваний:
- вызывающие стенозирование просвета артерий (воспалительные артерииты, тромбозы, атеросклероз, эмболии);
- способствующие нарушению формы и направления сосудов (перегибы, непрямолинейный ход от шестого до второго позвонка, повышенная извитость);
- как последствие сдавления снаружи (спазмированными мышцами, аномальными ребрами, рубцовой тканью в послеоперационном периоде).
Уровень сужения позвоночной артерии соотносится с причинами патологии.
Если компрессия происходит до места вхождения в костный канал, то это связано со спазмом лестничной мышцы, увеличенным звездчатым нервным узлом. Чаще встречается при аномальном расположении начального участка артерии. Здесь же находится максимально уязвимый участок для отложения атеросклеротических бляшек (70% случаев).
Внутри костного канала из поперечных отростков позвонков опасными для сосуда могут быть:
- увеличенные крючковидные отростки;
- подвывихи в позвоночных суставах, приводящие к защемлению одной или обеих артерий;
- последствия спондилоартроза, разрастания суставных поверхностей;
- грыжи диска (встречаются редко).
При выходе из канала артерии препятствуют:
- слишком глубокая борозда над верхним краем атланта, которая формирует дополнительный костный канал (аномалия Кимерли);
- прижатие к телам позвонков спазмированной нижней косой мышцей головы;
- атеросклеротические бляшки (установлено, что внечерепные отделы артерии чаще поражаются атеросклерозом, чем внутренние);
- повышенная извитость и дополнительные перегибы образуются чаще на уровне первого-второго шейных позвонков, обычно сочетаются с аналогичными изменениями подключичных и сонных артерий.

Основной причиной повышенной извитости, вызывающей непрямолинейность хода позвоночных артерий, является потеря эластических свойств стенкой сосуда при возрастных нарушениях в обмене коллагена, длительной гипертензии
Тромботические изменения в позвоночных артериях находят при аутопсии у 9% людей, перенесших сосудистые заболевания мозга. Как правило, им предшествует выраженный атеросклероз. Без атеросклеротических изменений тромбозу способствует развитие синдрома «обкрадывания» с обратными вихревыми потоками крови за счет подключичной артерии и других ее ветвей.
Головные боли имеются у 73% больных. Носят стреляющий, стягивающий, пульсирующий характер.
Усиливаются:
- при пальпации шейных позвонков;
- после сна в неудобной позе;
- в результате местного охлаждения.

Головокружение чаще беспокоит утром после сна, сопровождается нарушенным слухом, зрением, ощущением шума в голове.
Такой признак, как шум в ушах, у большинства больных ощущается с обеих сторон.

При одностороннем шуме он указывает на сторону поражения
Характерно усиление высоты слышимого шума при начале сосудистого криза и его понижение в межприступном периоде. Пациенты отмечают изменение в течение дня при остеохондрозе (усиливается ночью).
Онемение наблюдается на коже шеи, вокруг рта, на руках.
Обморочные состояния провоцируются переразгибанием головы назад. Обычно им предшествуют другие перечисленные проявления.
Тошноту и рвоту считают предвестниками криза.
Длительное течение заболевания вызывает психические изменения у пациентов, сопровождается депрессией.
В разном возрасте болезнь проявляется по-разному. У детей вначале падает зрение. После 20-ти лет к ухудшению зрения добавляется сердцебиение, чувство неполного вдоха, помутнение сознания (сопровождается поверхностным сном и чувством неполного пробуждения днем), после 40 — головокружение, потери сознания, шум в ушах, обмороки, потемнение в глазах при подъёме. Симптомы своеобразны, их сложно описать, но испытав однажды, нельзя ни с чем перепутать.
Больные не чувствуют боли в шее, но имеется тяжесть, затекание, чувство, будто кровь не поступает к голове. Эти симптомы исчезают после разминки, хруста в шее или большой дозы кофеина. Больные могут специально хрустеть позвоночником, немного поправляя его, чтобы на время восстановить нормальное кровообращение.
Часто синдром путают с ВСД. При ВСД также может колотиться сердце, но чувство неполного вдоха свидетельствует про патологию шейного отдела. К тому же, в отличие от ВСД, болезнь можно подтвердить инструментальными методами диагностики.
Без нормального кровообращения мозг испытывает кислородное голодание, что в конечном итоге приводит к микроинсультам. Это может отразиться на памяти, интеллектуальных способностях и координации.
У 99% больных за несколько лет до симптомов была травма шеи или головы. Головной мозг может долго компенсировать проблемы, и до появления симптомов в среднем проходит 1,5-2 года, а иногда 10 лет и более. Первое правило: отсутствие боли в шее не говорит о том, что все нормально.
Понять, что с шейным отделом позвоночника не все в порядке, можно еще до похода к врачу. Достаточно повернуть голову в разные стороны и сравнить симметричность амплитуды поворота, прощупать своими руками шею — если там есть какие-то бугорки или выпячивания косточек, проблема очевидна.
«Поставьте свои руки сзади на шею, с двух сторон и прощупайте глубоко под мышцами косточки. Все позвонки справа и слева должны быть симметричными. Если в шее что-то с одной стороны выпирает или давит — немедленно к врачу!» — говорит врач Игнатьев Радион Геннадиевич.
Методы позволяют точно установить степень сужения артерий. Если в норме диаметр должен составлять от 3,6 до 3,9 мм, то при патологии обнаруживают его резкое уменьшение. Для вероятного хирургического подхода важна локализация узкого участка.

Симптомы синдрома позвоночной артерии часто возникают внезапно, сопровождаются очаговыми проявлениями, очень напоминают ишемический инсульт. Поэтому проводить диагностику и начинать лечение необходимо в специализированном отделении.
Основные пути лечения:
- длительный прием лекарственных средств, улучшающих кровоток;
- курсовая физиотерапия;
- использование возможностей лечебной физкультуры, специального комплекса упражнений;
- хирургическое вмешательство по показаниям.
Основным признаком заболевания считается возникновение пульсирующих болей в области затылка. Болевой приступ имеет высокую интенсивность и напоминает мигрень. В отдельных случаях боль может распространяться в область переносицы или височную область. Другой диагностической особенностью заболевания считается односторонняя локализация болей.
Болевые приступы бывают настолько сильными, что пациент не может прикоснуться к коже головы, и даже просто причесать волосы для него становится проблематично. При длительном течении заболевания головные боли обычно носят постоянный характер, кроме того, могут присоединяться и другие симптомы, такие как тошнота и рвота, расстройства слуха и зрения, также имеют место транзиторные нарушения кровоснабжения ЦНС.
При поражении симпатического сплетения позвоночной артерии может возникать Синдром Бернара-Горнера. Признаками этого недуга являются парестезии (онемение, покалывание) и боль в одной из частей лица, а также неприятные ощущения внутри рта и даже глотки, проявляющиеся присутствием «постороннего предмета», при осуществлении процесса глотания. К выраженному болевому синдрому присоединяются и вестибулярные расстройства, связанные с нарушением координации, головокружением, шумом в ушах.
Как проявляется нарушенная проходимость позвоночных артерий?
Клинические признаки нарушения кровотока в вертебральных артериях зависят от таких факторов:
- состояние виллизиева круга;
- развитие сети коллатералей и анастомозов с подключичной артерией;
- темпы нарастания непроходимости.
Комбинация симптомов указывает на поражение определенной части мозга. Наиболее часто встречается ишемия бассейна:
- задней артерии мозга;
- зоны ствола или мозжечка (в остром и хроническом вариантах);
- ядер и черепных нервов, вызывающих вестибулярные расстройства.
Заболевание имеет кризовое течение. Вертебральные кризы проявляются многообразной симптоматикой. Чаще всего стимулируются движениями головы. Одновременно обнаруживается поражение плечевого сплетения и спинного мозга.
Синдром «шейной» мигрени сопутствует шейному остеохондрозу, спондилезу. Характеризуется:
- типичными болями в затылке и шее, иррадиирующими до надглазничной области;
- обмороками;
- головокружением;
- шумом в ушах.

Продолжительность болей колеблется от нескольких минут до часов
Вестибулярные кризы сопровождаются:
- выраженным головокружением, чувством вращения предметов;
- нистагмом глаз;
- нарушенным равновесием.
Атонически-адинамический синдром появляется при ишемии продолговатого мозга:
- резкое снижение тонуса мышц;
- невозможность самостоятельно стоять.
Зрительные расстройства из-за нарушения микроциркуляции глаз:
- пятна, точки, линии перед глазами;
- потемнение;
- преходящее выпадение полей зрения;
- ощущение вспышек в глазах (фотопсии), уменьшение видимых предметов (микропсии);
- оптические обманные феномены.
Реже возникают:
- Синдром преходящих тонических судорог в руках и ногах без потери сознания, при этом напрягаются мышцы-разгибатели и вытягиваются конечности. Симптом «перемежающейся хромоты» в руках наблюдается у 65% пациентов.
- Преходящие речевые расстройства, спазм жевательных мышц.
- Внезапное сокращение диафрагмы, что проявляется приступообразным кашлем, расширением зрачка на стороне поражения, повышенным слюноотделением, тахикардией.

Вне кризов невролог заметит у пациента отдельные негрубые очаговые симптомы, парез некоторых пар черепномозговых нервов.
Поражение симпатического сплетения
В этом случае отмечается синдром Бернара-Горнера. Состояние сопровождается, как правило, односторонними болевыми ощущениями и парестезиями. Симптомы захватывают обычно лицо, твердое небо, зубы, язык. В глотке появляется покалывание, жжение, чувство присутствия чужеродного тела. Кроме указанных симптомов, наблюдаются нарушения вестибулярного типа в виде головокружений, пошатывания и проваливания.
Сопровождаются эти расстройства тошнотой и звоном либо шумом в ухе. В ходе приступов головной боли появляется озноб, понижается работоспособность, усиливается потливость, повышается утомляемость, снижается острота зрения, появляется “мелькание мушек перед глазами”. При любом изменении положения головы интенсивность болезненности значительно усиливается. Но при этом пациент может найти такую позицию, при которой это ощущение существенно уменьшается или исчезает полностью.
Врожденная аномалия
К этой категории патологий относится гипоплазия. Левая позвоночная артерия поражается не так часто. Признаки патологии наблюдаются не сразу. Симптомы тесно связаны с гемодинамическими нарушениями. Это значит, что прежде чем застой и недостаточное поступление крови станут клинически значимыми, должно пройти определенное время.
Почему развивается гипоплазия? Левая позвоночная артерия может сформироваться неправильно во внутриутробном периоде по нескольким причинам. К основным из них следует отнести:
- Ушибы, падения женщины в ходе вынашивания плода.
- Употребление в дородовой период алкоголя, некоторых медикаментов, наркотиков, а также курение.
- Перенесенные во время беременности инфекционные заболевания.
- Отягощенная наследственность.
На фоне гипоплазии отмечается значительное сужение просвета артерии на участке ее вхождения в канал, ведущий в черепную полость.
Хирургическое лечение

Операция назначается пациентам при неэффективном консервативном лечении и выявленном сужении просвета позвоночной артерии до 2 мм и более.
В специализированных отделениях вертебрологии, нейрохирургии в настоящее время проводят оперативные вмешательства с помощью эндоскопической техники. При этом кожный разрез составляет до 2 см, исчезает опасность повреждения жизненно важных органов. Техника сводится к двум вариантам:
- иссечение места сужения и пластика сосуда;
- введение баллона со стентом;
- в случаях обнаружения опухоли или грыжи операция должна максимально устранить компрессионное действие на артерии.
Эффективность хирургического метода – до 90%. У пациентов полностью исчезают симптомы недостаточности кровоснабжения мозга.
В случаях, когда синдром позвоночной артерии сопровождается ОНМК, необходима ургентная госпитализация пациента. В остальных случаях выбор режима (стационарный или амбулаторный) зависит от тяжести синдрома. С целью снижения нагрузки на шейный отдел рекомендовано ношение воротника Шанца. Для восстановления должного анатомического расположения структур шейного отдела возможно применение мягкой мануальной терапии, для снятия тонического напряжения мышц шеи — постизометрической релаксации, миофасциального массажа.
Фармакотерапия обычно имеет комбинированный характер. В первую очередь назначают препараты, уменьшающие отек, усугубляющий компрессию ПА. К ним относятся троксорутин и диосмин. С целью восстановления нормального кровотока в ПА используют пентоксифиллин, винпоцетин, нимодипин, циннаризин. Назначение нейропротекторных препаратов (гидролизата головного мозга свиньи, мельдония, этилметилгидроксипиридина, пирацетама, триметазидина) направлено на профилактику нарушений метаболизма мозговых тканей у пациентов с риском развития церебральной ишемии. Подобная терапия особенно актуальна у больных с ТИА, дроп-атаками, синдром Унтерхарншайдта.
Одновременно в зависимости от показаний осуществляется симптоматическая терапия антимигренозными препаратами, спазмолитиками, миорелаксантами, витаминами гр. В, гистаминоподобными лекарственными средствами. Положительный эффект оказывает применение в качестве дополнительных лечебных методик физиотерапии (ультрафонофореза, магнитотерапии, электрофореза, ДДТ), рефлексотерапии, массажа. Вне острой фазы СПА рекомендованы занятия ЛФК для укрепления шейных мышц.
При невозможности устранения этиологического фактора, недостаточной эффективности консервативных мероприятий, угрозе ишемического поражения головного мозга рассматривается вопрос о хирургическом лечении. Возможна хирургическая декомпрессия позвоночной артерии, удаление остеофитов, реконструкция позвоночной артерии, периартериальная симпатэктомия.
Одним из несложных способов лечения является постоянное ношение воротника Шанца. Кстати, он используется и для диагностики: если на фоне применения воротника пациент чувствует улучшение, это подтверждает связь с патологией позвоночных артерий.
Синдром позвоночной артерии относится к неотложным состояниям с угрозой для жизни, требующим срочной медицинской помощи. Даже если болезнь протекает десятилетиями, не следует ждать и проверять везение.
80% больных можно излечить от патологии, остальным 20% становится лучше. Методика успешно используется во многих странах и привезена в Украину из США и Испании врачом Игнатьевым Радионом Геннадиевичем.
Проведя диагностику, можно определить проблему и лечить ее. На первом этапе проводится коррекция позвоночника. Без операции поправляются позвонки. Техники позволяют устранить последствия полученных ранее травм, устранив смещения и подвывихи в шее. Современные методики эффективны, безопасны и практически безболезненны. Их можно проводить детям и даже беременным. Данные коррекции проводит сертифицированный врач.
Следующий этап — фиксация. Позвоночник во избежание рецидивов на несколько дней фиксируется в правильном положении. Фиксировать после коррекции нужно специальными ортопедическими или спортивными приспособлениями. Большинство из них даже можно спрятать под повседневной одеждой.

Предпоследний этап — коррекция сосудов. Используется методика безоперационного спазма сосудов головы и шеи на несколько часов. Врач вызывает спазм артерий, что усиливает кровоток к голове, благодаря чему сосуды полностью расправляются. Метод абсолютно безопасен и способствует устранению асимметрий сосудов.
Вопреки распространенному заблуждению, зарядка не используется на начальном этапе лечения синдрома позвоночной артерии. Зарядку назначают только после полной коррекции спины и сосудов. Можно проводить массаж и возвращаться к обычному образу жизни. До начала лечения больным показан прием папаверина в высоких дозах или других препаратов, снимающих спазм сосудов.
При своевременном лечении болезни прогнозы благоприятные, и человек может вернуться к полноценной жизни.
В основе правильного лечения находится комплексный подход к решению проблемы. Существует также ряд факторов влияющих на продолжительность и успешность лечения, среди самых важных из них можно выделить: возраст пациента, наличие сопутствующих заболеваний и индивидуальных особенностей организма. Основное внимание врач должен сконцентрировать в первую очередь на устранение проблем, связанных с затруднённым кровообращением, что может впоследствии стать причиной инсульта.
Базовая схема лечения состоит из комплекса сосудорасширяющих препаратов, противовоспалительных и лекарственных средств относящихся к классу антидепрессантов. Хороший эффект комплексной терапии придают физиотерапия, вакуумная терапия, рефлексотерапия, которые проводятся параллельно основному медикаментозному лечению.
Полезной и эффективной будет лечебная физкультура назначенная после проведения основного курса лечения. Комплекс упражнений должен подбираться строго индивидуально, и быть направлен на укрепление шейного мышечного корсета. Мануальная терапия в совокупности с курсом массажных процедур поможет стабилизировать анатомическое положение основных структурных элементов позвоночного столба, что положительно скажется на кровообращении. Кроме того, локальный массаж воротниковой зоны усиливает местную микроциркуляцию крови в мышцах, устраняет боли и спастические состояния.
Стандартное лечение проводится амбулаторно, если в ходе обследования выявлены острые задержки кровообращения и предынсультное состояние, следует немедленно госпитализировать пациента в сосудистый центр или неврологическое отделение для проведения интенсивной терапии. В тяжелых случаях назначают хирургическое лечение синдрома позвоночной артерии, направленное на устранение декомпрессионных последствий.
Дополнительно снять нагрузку с шейного отдела поможет специальный ортопедический воротник Шанца, подбирать его следует персонально для каждого больного. Он надежно фиксирует шею, позволяя временно ослабить нагрузку и улучшить кровообращение головного мозга.
Когда необходимо оперативное вмешательство?
Первая операция по реконструкции вертебральной артерии проведена в 1956 году, а в 1959 году впервые был извлечен тромб из подключичной артерии с захватом русла позвоночного сосуда.
О показаниях к операции судят по результатам консервативной терапии. Если проводимое лечение неэффективно, а также при установленной причине, связанной со сдавлением артерии опухолью, отростком позвонка, обойтись без хирургического вмешательства невозможно.
Оперируют пациентов в нейрохирургических отделениях. Производят удаление костных образований, опухоли, симпатических узлов (для устранения излишнего спазма).
Устранить аномальную извитость возможно только при ее локализации в I сегменте.
Диагностика заболевания
Для диагностики применяется УЗИ сосудов головы и шеи. На УЗИ определяют нарушение венозного оттока, асимметрию сосудов, дополнительные петли, сравнивают сосуды при поворотах головы. К сожалению, часто даже обнаружив проблему, многие врачи списывают ее на аномалию или врожденную особенность развития, не зная, как это лечить.
Лишь у 1 из 1000 больных проблема врожденная и не требует вмешательства. В остальных случаях нужно немедленное лечение. Попросив врача проверить сосуды глаз во время процедуры, можно увидеть, насколько сильно проблемы с позвоночником отражаются на зрении. Следует исключить атеросклероз с бляшками, который имеет схожие симптомы, но лечится абсолютно иначе.
Дополнительный метод диагностики — МРТ шейного отдела. Именно он может выявить, почему сосуд перекрывается. Рентген с функциональными пробами поможет не только увидеть проблемы в позвоночнике, но и определить, что происходит с ними при определенных движениях.
Детям с травмами шеи рекомендовано обследование первого шейного позвонка. Так как именно подвывих в этой области может вызвать синдром позвоночной артерии.
Все исследования нужно проводить после визита к врачу.
Игнатьев Радион Геннадиевич: «Все чаще ко мне отправляют больных офтальмологи, врачи УЗИ и кардиологи. Это говорит, что именно к ним больные приходят в первый раз, не подозревая о проблемах с позвоночником. Чем дольше больной не догадывается про болезнь, тем фатальней последствия».
Выявление патологии предполагает использование нескольких методов исследования. В первую очередь, специалист в своих выводах основывается на клинической картине. В данном случае речь идет о сведениях, полученных при неврологическом осмотре, а также о жалобах пациента. При диагностике часто выявляется напряженность затылочных мышц, затруднения при поворотах головы, болезненность при надавливании на отростки 1 и 2 позвонков в шейном отделе.
В ходе обследования используется также рентгенография. Обязательным мероприятием считается МРТ. Эта процедура позволяет выявить точную причину нарушений кровоснабжения, обнаружить участок сдавливания сосуда. Одним из основных методов диагностики является УЗДГ (ультразвуковая допплерография). В ходе диагностирования специалист должен дифференцировать синдром с мигренью.
Синдром позвоночной артерии диагностируется неврологом, дополнительно возможно консультирование пациента отоларингологом, офтальмологом, вестибулологом. При осмотре могут выявляться признаки вегетативных нарушений, в неврологическом статусе — неустойчивость в позе Ромберга, легкая симметричная дискоординация при выполнении координаторных проб. Рентгенография позвоночника в шейном отделе проводится с функциональными пробами в 2-х проекциях. Она определяет разнообразную вертебральную патологию: спондилез, остеохондроз, гипермобильность, подвывих суставных отростков, нестабильность, аномалии строения. При необходимости получения более точной информации проводится КТ позвоночника, для оценки состояния спинного мозга и его корешков — МРТ позвоночника.
С целью исследования сосудистых нарушений, сопровождающих СПА, выполняется реоэнцефалография с функциональными пробами. Как правило, она диагностирует снижение кровотока в ВББ, возникающее либо усиливающееся при проведении ротационных проб. В настоящее время РЭГ уступает место более современным исследованиям кровотока — дуплексному сканированию и УЗДГ сосудов головы. Установить характер морфологических изменений церебральных тканей, возникших вследствие ОНМК в органической стадии СПА, позволяет МРТ головного мозга. По показаниям проводится визиометрия, периметрия, офтальмоскопия, аудиометрия, калорическая проба и др. исследования.
Синдром позвоночной артерии по своим симптомам очень схож с обычной мигренью, именно этот фактор и создаёт некоторые сложности в диагностике заболевания. Однако УЗДГ (ультразвуковая допплерография) позволяет с высокой точностью установить правильный диагноз. Дополнительно необходимо сделать рентгенографию шейного отдела позвоночного столба в двух проекциях для получения информации о возможных проблемах связанных с позвоночником, повлекших за собой появление данного синдрома.
Профилактика кризов
При установленном диагнозе пациент в состоянии предупредить сосудистые кризы. Для этого необходимо:
- заниматься гимнастическими упражнениями;
- отучить себя спать на животе;
- проходить не реже двух раз в год курсы физиотерапии и массажа;
- приобрести ортопедическую подушку для обеспечения ровного положения шейного отдела позвоночника во время сна;
- носить воротник Шанца;
- избавиться от факторов сужения артерий (курения, приема алкоголя).
Клиника инсульта не обязательно вызывается внутримозговыми сосудами. Экстракраниальные нарушения всегда следует иметь в виду при постановке диагноза и назначении лечения. Такая тактика позволяет предупредить опасные для жизни осложнения.
Физиотерапевтические методы
Если нарушено кровообращение (сужена или деформирована позвоночная артерия), лечение, как правило, назначается комплексное. Терапевтические мероприятия зависят от возраста пациента, тяжести состояния, а также индивидуальных особенностей больного. В связи с тем, что такие больные входят в группу риска возникновения инсульта, терапевтические мероприятия, прежде всего, направлены на устранение нарушений кровоснабжения и спазмов в сосудах.
В комплексе используются вакуумное лечение, фармакопунктура. Кроме этого, назначаются рефлексотерапия, прием ряда медикаментов. Среди препаратов, показанных к применению – легкие антидепрессанты и противовоспалительные средства. Рекомендованы такие медикаменты, как “Аминофиллин”, “Циннаризин”, “Кавинтон”. При головокружениях назначается средство “Бетагистин”.
В случае обнаружения в процессе обследования расстройств кровообращения головного либо спинного мозга рекомендована госпитализация пациента в стационар. В случае отсутствия острой необходимости в пребывании в больнице специалист может рекомендовать временное ношение воротника Шанца. Этот корсет используется для снижения нагрузки на шейный отдел.
В острую фазу заболевания физиотерапия помогает блокировать болевую импульсацию по симпатическим нервным волокнам. Для этого используются:
- диадинамический ток по 5 минут;
- ультразвук в импульсном режиме;
- фонофорез с растворами Анальгина, Анестезина;
- электрофорез с ганглиоблокаторами;
- токи д’Арсонваля на голову.

В подострой стадии можно применить электрофорез с йодом, Новокаином, Эуфиллином, Папаверином.

Физиотерапевтические методики позволяют действовать на глубокие слои шеи, ткани позвонков
К надежным физиотерапевтическим методам относятся: иглоукалывание, гальванизации воротниковой зоны. Также подбирается индивидуальный режим импульсных токов и ультразвука.
Мануальную терапию и массаж можно доверить только подготовленному специалисту.





