Подагра: симптомы и лечение (полный обзор)
Почему развивается подагра?
Основным фактором, предрасполагающим к развитию заболевания, является устойчивый высокий уровень содержания мочевой кислоты в крови пациента. Ее производные (ураты) откладываются в форме кристаллов в суставах, а также в некоторых других органах (в частности – почках), что становится причиной развития подагры. Такое соединение, как урат натрия, имеет свойство откладываться в суставной ткани, с течением времени приводя к ее разрушению.
К числу предрасполагающих к развитию заболевания факторов относятся:
- генетическая предрасположенность;
- потребление большого количества белковой пищи животного происхождения;
- переедание;
- гиподинамия;
- ожирение (в том числе на фоне эндокринных нарушений).
Высокий уровень мочевой кислоты при подагре может быть обусловлен ее большим поступлением в организм, когда с выведением не справляются даже совершенно здоровые почки. Возможна и другая ситуация, когда организм алиментарным путем получает нормальное количество данного соединения, но функциональная активность почек снижена по тем или иным причинам.
Причины и факторы риска подагры
В то время как к заболеванию вас могут предрасполагать определенные факторы, такие как генетика или хроническое заболевание почек, другие факторы, такие как диета, алкоголь и ожирение, могут также внести свой вклад в развитие подагры.
Люди обычно испытывают свои первые приступы подагры в возрасте от 30 до 50 лет. Хотя мужчины чаще страдают подагрой, чем женщины, риск у женщин может значительно увеличиться после менопаузы.
Диетические факторы

В отличие от других форм артрита, подагра вызвана нарушениями обмена веществ в организме, а не иммунной системой. Риск подагры связан с множеством факторов — генетические факторы, патологии и образ жизни, — которые вместе способствуют повышению уровня мочевой кислоты в крови, состояние, которое врачи называем гиперурикемией.
Продукты, которые мы едим, могут играть важную роль в развитии симптомов подагры. Это связано в значительной степени с органическим соединением, найденным во многих продуктах, называемых пурином. При потреблении пурин расщепляется организмом и превращается в отходы, мочевую кислоту. При нормальных обстоятельствах он будет отфильтровываться из крови почками и выводиться из организма через мочу.
Если мочевая кислота образуется быстрее, чем она может выводиться из организма, она начнет накапливаться, в конечном итоге образуя кристаллы, которые вызывают приступы подагры. Определенные продукты и напитки являются распространенными причинами этого. Среди них:
- Продукты с высоким содержанием пурина считаются основным фактором риска подагры. К ним относятся такие продукты, как органическое мясо, бекон, телятина и некоторые виды морепродуктов.
- Пиво особенно вызывает много проблем, так как его готовят из пивных дрожжей, ингредиента с чрезвычайно высоким содержанием пурина. Но любая форма алкоголя, в целом, может увеличить риск приступа подагры.
- Напитки с высоким содержанием фруктозы, включая газированные напитки и сладкие фруктовые напитки, могут вызывать гиперурикемию, поскольку концентрированные сахара ухудшают выведение мочевой кислоты из почек.
Генетика может сыграть значительную роль в возникновении подагры. Наследственная гиперурикемия является одним из таких примеров, вызванным мутациями гена SLC2A9 и SLC22A12, которые приводят к нарушению почечной экскреции мочевой кислоты.
Неспособность организмом контролировать процесс между тем, сколько мочевой кислоты вырабатывается и сколько выделяется, в конечном итоге приведет к гиперурикемии.
Другие генетические нарушения, связанные с подагрой, включают:
- наследственная непереносимость фруктозы;
- синдром Келли — Зигмиллера;
- синдром Лёша — Нихена;
- медуллярная кистозная болезнь почек.
Заболевания
Есть определенные болезни, которые могут предрасполагать вас к подагре. Некоторые прямо или косвенно влияют на функцию почек, в то время как другие характеризуются аномальной воспалительной реакцией, которая, по мнению некоторых ученых, может способствовать выработке мочевой кислоты.
Известно, что есть и другие проблемы со здоровьем, вызывающие приступ подагры, включая черепно-мозговую травму, инфекцию, недавнюю операцию и диету (возможно, из-за быстрых изменений уровня мочевой кислоты в крови).

Некоторые лекарства связаны с гиперурикемией, потому что они оказывают мочегонное действие (увеличивает концентрацию мочевой кислоты) или нарушают функцию почек. Наиболее опасными являются мочегонные препараты (диуретики), такие как фуросемид или гидрохлоротиазид. Другие препараты, такие как леводопа (используется для лечения болезни Паркинсона) или никотиновая кислота (витамин В3), также могут повышать уровень мочевой кислоты.
Выборы, который вы делаете в повседневной жизни, могут играть такую же роль, повышая риск возникновения подагры, как и факторы, которые вы не можете контролировать, такие как возраст или пол.
Ожирение.
Главным среди этих проблем является ожирение. Сам по себе избыточный вес тела связан с высоким уровнем мочевой кислоты.
Исследование 2015 года также обнаружило прямую корреляцию между линией талии человека и его или её риском подагры. По словам исследователей, среди людей, страдающих подагрой, риск развития приступа с брюшным жиром выше, чем у 47,4%, по сравнению с людьми с нормальной талией, у которых риск составляет 27,3%. Это не зависит от индекса массы тела (ИМТ) человека, что говорит о том, что чем больше жира, тем больше у нас риск появления симптомов подагры.
Другие факторы.
С точки зрения здоровья, многие из тех же факторов, связанных с хроническими заболеваниями, как диабет 2 типа и сердечно-сосудистые заболевания, связаны с подагрой. Они включают:
- избыток висцерального жира (брюшной жир);
- высокое кровяное давление (выше 130/85 мм рт.ст.);
- высокий уровень холестерина ЛПНП («плохой холестерин») и низкий уровень холестерина ЛПВП («хороший холестерин»);
- высокие триглицериды;
- резистентность к инсулину;
- регулярное употребление алкоголя;
- сидячий образ жизни.
Что это такое? Причиной возникновения подагры является отложение кристаллов мочевой кислоты (уратов) в хрящевой ткани сустава. Их накопление приводит к воспалению, сопровождаемому выраженными болевыми ощущениями. Урат натрия кристаллизируется и откладывается в суставах небольшими частицами, что в конечном результате приводит к полному или частичному разрушению суставов.
Факторы риска:
- Злоупотребление определенными аптечными лекарствами: аспирином, мочегонными диуретиками, циклоспоринами.
- Наличие состояний и заболеваний в виде сахарного диабета, ишемической болезни сердца, ожирения.
- Употребление жирных сортов мяса, морепродуктов, газированных и алкогольных напитков в немалой степени способствуют накоплению пуринов в организме.
- Заболеванию в большей степени подвержены мужчины в возрасте 30-50 лет.
Приступы подагры могут провоцироваться стрессовыми реакциями на алкоголь, цитрусы, вирусные инфекции, физические или психические нагрузки, травмы и переохлаждение, ушибы, колебания давления, прием медицинских препаратов. При первом приступе подагры, признаки очень отчетливы, а лечение следует начинать как можно скорее, чтобы снять болевые ощущения.
Подагра — болезнь суставов и тканей, вызываемая нарушением обмена веществ в организме.
От чего появляется подагра?Подагра – это болезнь, вызванная нарушением пуринового обмена в организме человека. Заболевание приводит к повышению в крови мочевой кислоты (медицинский термин – гиперурикемия). В результате этого происходит отложение кристаллов мочевой кислоты (уратов) в тканях, чаще около суставов, с ограничением движений в них.
Пуриновый обмен — важный механизм образования в организме веществ, выполняющих как бы «строительные» функции в клетках почти всех органов. Кроме того, в процессе пуринового обмена в тканях идет интенсивное образование некоторых биологически активных веществ – нуклеиновых кислот, коферментов, аденозинфосфорных кислот и др.
, играющих ключевые роли во многих окислительно-восстановительных реакциях и синтетических процессах.Благодаря пуриновому обмену в организме образуется множество промежуточных продуктов, в том числе мочевая кислота, мочекислый натрий, которые либо выводятся из организма физиологическими системами «очистки» — через почки, кожу, кишечник и др.
— либо используются в других реакциях обмена веществ.Задержка их в организме по тем или иным причинам способствует формированию тяжелой патологии, ярким примером которой является подагра.При подагре накопление пуриновых оснований в организме приводит к образованию различной величины плотных узлов из игольчатых кристаллов мочевой кислоты и ее солей в оболочках суставов, в хрящах, сосудах и других тканях.
Главный симптом подагры — боль в суставах, однако подагра — не столько болезнь суставов, сколько болезнь обмена веществ. Организм или образует излишки мочевой кислоты, или плохо выводит образующуюся кислоту.
Соли мочевой кислоты – это продукты распада белков. Поэтому, чтобы вылечить подагру, требуется в первую очередь соблюдать строгую лечебную диету.
Подробнее смотрите в видео чуть ниже.Краткое содержание видео. Вот что доктор Евдокименко рассказывает об этом заболевании:
- Подагра — это генетическое заболевание, она чаще встречается у мужчин.
Это некий сбой обмена веществ, который приводит к тому, что человек становится умнее, более деятельный, но чаще болеет суставами. Поэтому подару называли болезнью аристократов. - Раньше подагру считали чисто мужским заболеванием, но сейчас ей стали болеть и женщины. У женщин подагрический приступ обычно протекает мягче и страдают чаще колени. Косточки на ногах, которые чаще растут у женщин, это – не подагра.
- Одна из причин подагры – это переедание мясной пищи и употребление алкоголя, особенно пива. Помимо того стресс повышает концентрацию мочевой кислоты.
- Очень часто долгое время при подагре нет никакой боли, затем появляется боль настолько острая, что человек готов лезть на стену. Через три дня боль проходит, как будто еще не было. Так повторяется со временем всё чаще и чаще.
- Диагностировать эту болезнь умеют не все врачи. Были случаи, когда пациентам ставили диагноз «гангрена» и отрезали пальцы.
- Если появляются проблемы с суставами, нужно пройти обследование, сдать анализ крови на мочевую кислоту и сделать рентген.
- Подагру можно вылечить очень легко, нужно принимать специальные медикаментозные препараты, которые быстро убирают болезнь. Назначить препараты должен врач. При этом необходимо посидеть на диете, причем диета не особо жесткая, и постараться не нервничать. Физические нагрузки нужны с точки зрения, что они помогают избавиться от стресс.
Подагра — системное заболевание, которое развивается в связи с воспалительным процессом, возникшим в месте отложения кристаллов моноурата натрия у людей с повышенным уровнем мочевой кислоты в сыворотке крови (более 360 мкмоль/л). Гиперурикемия возникает под воздействием как внешнесредовых, так и генетических факторов.
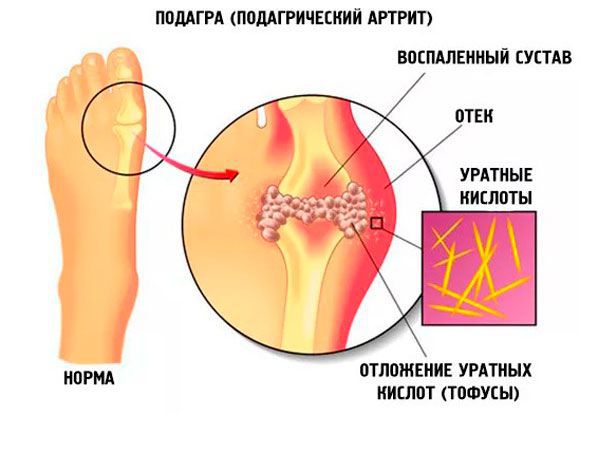
Заболеванию, как правило, подвержены мужчины, однако в последнее время оно выявляется и у слабого пола. Распространенность подагры растет, и это можно связать с ростом уровня жизни населения. Бессимптомная гиперурикемия встречается часто, однако далеко не всегда при этом развивается подагра.
На развитие подагры влияет:
- наследственность (предрасположенность к нарушению обмена пуринов);
- избыток в пище пуринов;
- нарушение функции почек, когда теряется их способность выводить мочевую кислоту (хроническая почечная недостаточность, поликистоз почек, гидронефроз, нефропатия в связи со злоупотреблением нестероидными противовоспалительными препаратами, при голодании);
- увеличение распада пуриновых нуклеотидов (цитостатическая терапия, лучевая и химиотерапия, хирургические вмешательства, гемолиз).[1][19]
Особенности современного течения подагры:
- значительный рост заболеваемости;
- увеличение частоты встречаемости у женщин;
- увеличение коморбидных состояний;
- начало заболевания в молодом возрасте.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы подагры
Подагра поражает опорно-двигательный аппарат и мочевыделительную систему. Возникает острый моноартрит, сопровождающийся нестерпимой, быстронарастающей и быстропроходящей за несколько часов или суток суставной болью, кожа над суставом краснеет, сам он увеличивается в объеме.
Из других симптомов — повышенная температура тела, слабость, потливость. При переходе в хроническую форму заболевания вокруг пораженных суставов образуются тофусы, суставы деформируются.
В почках образуются уратные камни, провоцируя тянущие боли в пояснице и периодическое появление крови в моче, никтурию (больше мочи выделяется ночью).[2][3]
Общие признаки
Подагра – хроническое заболевание, то есть в ее течении существует два периода: обострение, когда симптомы подагры выражены, и ремиссия – угасание проявлений.
-
Подагрический артрит (воспаление суставов): боль, отек, покраснение кожи над областью воспаленного сочленения.
-
Появление узелковых образований (тофусов), расположенных подкожно в области суставов.
-
Ограничение движений в воспаленном суставе (например, невозможность ходьбы и опоры на стопу).
-
Общее повышение температуры.
-
Признаки поражения почек (боли в области почек, примеси крови в моче и др.).
Обязательное первое проявление подагры – поражение суставов. Классический вариант начала болезни – воспаление сустава большого пальца стопы (чаще всего страдает боковая поверхность в области соединения большого пальца с плюсневой костью стопы). Реже воспаляются мелкие суставы по ее тыльной поверхности.

Подагра сустава большого пальца
- сильнейшая жгучая боль в суставе,
- быстро прогрессирующий отек и покраснение кожи над воспаленным участком,
- усиление боли при малейших движениях или нагрузках на пораженное сочленение.
Особенности обострения подагрического артрита любой локализации:
- возникает внезапно и мгновенно на фоне полного благополучия;
- часто провоцируется приемом алкогольных напитков, острыми и жаренными блюдами, перегрузкой или травмой сустава;
- первой всегда появляется боль, в течении суток возникает и максимально нарастает отек и краснота кожи;
- болевой приступ появляется ночью или утром;
- за один приступ преимущественно поражается один сустав на одной конечности, что отличает подагрическое воспаление от других видов артрита;
- повышается температура тела: легкой повышения (чуть более 37,0 градусов), до критической (более 39,0 градусов);
- в течении нескольких дней (около недели) приступ самостоятельно проходит.
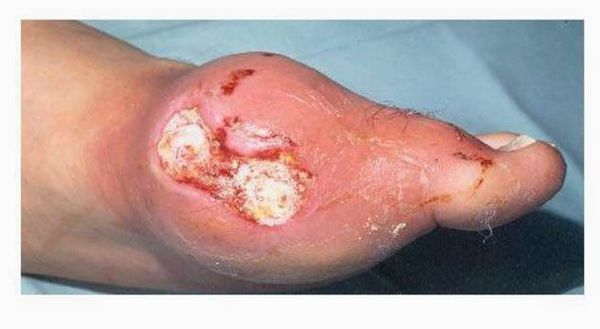
Если лечение подагры проводят недостаточно качественно, приступы артритов часто повторяются. Их результатом становится образование безболезненных подкожных узелков в области ранее воспаляемых суставов. Такие узелки (они называются тофусы) имеют желтовато-белесоватый оттенок и представляют собой отложение мочевой кислоты в околосуставных тканях.
Излюбленное место расположения тофусов – пальцы кистей и стоп, ушные раковины, голеностопные и локтевые сочленения.

Тофусы на пальце кисти
Хроническое течение подагрического артрита чревато разрушением хряща, который покрывает поверхности суставных концов костей. Это грозит деформацией, полным разрушением сустава и его анкилозом (замыканием, срастанием).

Поскольку при подагре происходит перенасыщение крови мочевой кислотой, защитные обменные механизмы направлены на ее усиленное выведение из организма. Основной путь – выделение с мочой. Поэтому на почки при подагре приходится большая функциональная нагрузка. Характерная особенность мочевой кислоты – быстрое образование кристаллов при прохождении через почки, что становится причиной ускоренного образования камней-уратов.
Поэтому больные часто жалуются на такие симптомы подагры, как боли в пояснице с одной или обеих сторон от позвоночника, сопровождающиеся резями в боковых отделах живота, расстройствами мочеиспускания. Возможно образование больших камней по типу коралловидных, которые вызывают тяжелое воспалительное поражение (пиелонефрит), нарушение функции почек или блокируют отток мочи.

Пораженные подагрой суставы полностью теряют подвижность, а прикосновения к ним вызывают сильную боль.
сильнейшая боль, характеризуемая пациентами как «выворачивающая», «разрывающая» или «грызущая». Более чем в двух третях случаев воспаление появляется в плюсно-фаланговых суставах больших пальцев ног, однако оно может развиться и в других суставах – межфаланговых, локтевых, коленных, голеностопных и т.д. Чаще всего боль приходит ночью или рано утром.
Воспаленный сустав теряет подвижность, сильно отекает, кожа над ним приобретает синюшный оттенок и становится горячей на ощупь. Чувствительность в пораженной области настолько выражена, что пациенты испытывают боль от малейших прикосновений к ней.
Обычная продолжительность приступа около недели, после чего все симптомы исчезают и ничего не напоминает о пережитой боли в суставах. Но через несколько месяцев или лет приступы повторяются.
Кроме суставов, кристаллы мочевой кислоты откладываются и в других тканях, и в месте их скопления образуются плотные безболезненные узелки – тофусы. Размеры тофусов могут быть разными – от долей миллиметра, до нескольких сантиметров, при этом чем больше тофус, тем хуже работает орган, в котором он находится.
Чаще всего локализация тофусов относительно безопасна – в кистях, локтевых сгибах, в стопах, в мочках ушей, но, если такой узелок появится в жизненно важном органе – это может привести к серьезным проблемам со здоровьем. Например, известен случай, когда соли мочевой кислоты образовали тофус на створках сердечного клапана, что привело к нарушению его функции и пороку сердца.

Очень часто тофусы (скопления уратов) образуются в ушных раковинах
Поскольку ураты в основном выводятся через почки, то именно эти органы тоже оказываются под ударом. У трети пациентов с подагрой в медицинской карточке можно увидеть диагноз мочекаменная болезнь, которая проявляется приступами мучительной боли в поясничной области, называемыми почечной коликой. Но даже если камни не образуются, то кристаллы мочевой кислоты могут появляться почечных клубочках и канальцах, повреждая их. Итог – гломерулонефрит и тубулоинтерстициальный нефрит, при которых боли нет, но зато велик риск развития тяжелой почечной недостаточности.
Начинаются первые признаки подагры с поражения одного сустава, чаще всего большого пальца стопы. Возникновению острого артрита могут предшествовать обильное употребление пищи, прием алкоголя, травма, хирургическое вмешательство.
Заболевание развивается внезапно, рано утром возникает резкая боль, отек и покраснение, симптомы подагры быстро нарастают и достигают пика в течение 24 – 48 часов. Боль становиться резко выраженной, пациенты часто не могут надеть носки или дотронуться до больного сустава. Острая подагра может сопровождаться повышением температуры тела до 38 градусов. Резкой слабостью, общим недомоганием. Даже при отсутствии лечения обострение подагрического артрита исчезает постепенно в течение 5 – 7 дней.
Постепенно появляется тугоподвижность суставов, что затрудняет передвижения пациентов. Велик риск возникновения переломов. Каждое новое обострение подагрического артрита значительно ухудшает течение заболевания, способствует быстрому развитию осложнений.
Симптомы могут быть внезапными и сильными, вызывая боль, покраснение и отек пораженного сустава, чаще всего большого пальца ноги. Приступы происходят чаще всего ночью или в ранние утренние часы. Если их не лечить, повторяющиеся атаки могут привести к деформации суставов и постепенному ограничению движения.
Хотя тяжесть симптомов может варьироваться, подагра имеет тенденцию прогрессировать поэтапно и ухудшаться со временем. Распознав симптомы на ранней стадии и вылечив их, вы сможете избежать многих долгосрочных осложнений и улучшить общее качество своей жизни.
Симптомы подагры могут варьироваться в зависимости от стадии заболевания. Приступы, происходящие на ранних стадиях, часто могут быть легкими и управляемыми, но они имеют тенденцию ухудшаться с каждым последующим приступом.
- Бессимптомная подагра — это период до ваших первых приступов. Именно в это время постоянное повышение уровня мочевой кислоты в крови приводит к образованию кристаллов урата. Хотя на этой стадии у вас не будет никаких симптомов, постепенное накопление кристаллов почти неизбежно приведет к приступам.
- Острый подагрический артрит — это стадия, когда вы начинаете испытывать приступы продолжительностью от трех до десяти дней. Приступы (чаще всего затрагивающие большой палец ноги, но также колено, лодыжку, пятку, среднюю часть стопы, локоть, запястье и пальцы) вызовут внезапную и сильную боль, сопровождающуюся отеком, скованностью, покраснением, усталостью и иногда легкой температурой.
- Хронический подагрический артрит — представляет собой позднюю стадию заболевания, при которой кристаллы урата консолидируются в отвердевшие комки, называемые тофусами. Образование этих минерализованных масс может постепенно разрушать костную и хрящевую ткани и приводить к хроническому артриту и деформации суставов.
Острые приступы подагры обычно длятся от трех до 10 дней с приемом лекарств или без них. Хотя боль может внезапно ударить, она имеет тенденцию усиливаться в начале приступа, прежде чем постепенно исчезнет. Более половины случаев будет болеть плюснефаланговый сустав у основания большого пальца. Другие общие места включают колено, лодыжку, пятку, среднюю часть стопы, локоть, запястье и пальцы.
Осложнения подагры
Суставы и кожа — не единственные органы, которые могут быть затронуты подагрой. Длительная нелеченная гиперурикемия может также привести к образованию кристаллов в почках и развитию камней в почках.
В тяжелых случаях может развиться состояние, известное как острая мочекислая нефропатия, приводящее к почечной недостаточности и быстрому снижению почечной функции. Люди с почечной дисфункцией подвергаются наибольшему риску.
Симптомы острой мочекислой нефропатии могут варьироваться в зависимости от степени нарушения, но могут включать в себя:
- снижение мочеиспускания;
- высокое кровяное давление или артериальная гипертензия;
- тошнота;
- усталость;
- сбивчивое дыхание;
- малокровие;
- отек тканей (припухлости), в основном в нижних конечностях;
- «уремический мороз», при котором мочевина, выделяемая с потом, кристаллизуется на коже.
Гиперурикемия и накапливание уратных солей при подагре приводит к их отложению в почках с развитием:
- нефропатии;
- подагрического нефрита;
- артериальной гипертензией с последующим переходом в хроническую почечную недостаточность.

У 40% взрослых отмечается развитие мочекаменной болезни с почечными коликами на высоте приступа подагры, осложнениями в форме пиелонефрита. Чтобы избежать последствий подагры на ногах, как лечить недуг нужно озадачиваться сразу.
- образование тофусов;
- формирование деформаций и анкилозов суставов;
- нефролитиаз (камни в почках);
- депрессия как следствие постоянного болевого синдрома;
- повышение артериального давления, ишемическая болезнь сердца. Гиперурикемия связана с повышенным риском смерти от болезней сердечно-сосудистой системы;
- статистически значимо при подагре гораздо более часто встречаются сопутствующие заболевания (артериальная гипертензия, сахарный диабет, атеросклероз, гипертриглицеридемия — метаболический синдром).[10]
Классификация и стадии развития подагры
3 стадии развития подагры:
- острый приступ подагрического артрита;
- межприступные периоды;
- хроническая тофусная подагра.[8]
Впервые подагрический приступ настигает пациента без предвестников, как правило, в возрасте от 40 до 50 лет, хотя известны случаи заболевания и в гораздо более молодом возрасте. Острая суставная боль, чаще в плюснефаланговом суставе большого пальца стопы (классический вариант начала), застает человека во второй половине ночи или в ранние утренние часы. Любое движение в суставе или прикосновение вызывает сильнейшую боль. Нарушение диеты, застолья с алкогольными напитками (алкоголь блокирует почку к выделению мочевой кислоты), хирургические вмешательства, инфекционные заболевания, повышенные нагрузки и травматизация сустава предшествуют возникновению приступа. Пациенты жалуются на покраснение пораженной области, ее припухание, сильную боль, общую слабость и недомогание, повышение температуры тела, потливость, разбитость, подавленность. Также характерными являются острые бурситы (препателлярный или локтевой сумки).[6]
В течение нескольких дней (около недели) приступ самостоятельно проходит. Именно из-за этого подагра часто создаёт видимость доброкачественности: всё проходит (особенно в начале) самостоятельно, и проблема забывается до следующего обострения. На самом деле подагра при таком подходе может привести к разрушению и деформации суставов, хронической болезни почек. Далее при отсутствии адекватного контроля над заболеванием приступы учащаются, перестают проходить самостоятельно, проходят за больший промежуток времени. Позже человек вообще перестает чувствовать себя здоровым, а находится в состоянии затянувшегося приступа. В результате этого над областью пораженных суставов образуются безболезненные подкожные узелки с крошковидным, творожистым содержимым – тофусы (соли мочевой кислоты беловатого или желтоватого цвета). Излюбленное место расположения тофусов – область суставов кистей и стоп, ахиллово сухожилие, ушные раковины, голеностопные и локтевые суставы. При хронической тофусной подагре происходит разрушение хряща, что грозит деформацией, полным разрушением сустава и его анкилозом (полное заращение и отсутствие движений). Иногда тофусы могут самостоятельно вскрываться, а из них выделяется густое содержимое.[9][17]
Для классификации по тяжести течение подагры делят на 4 стадии.
- Первая стадия — бессимптомная гиперурикемия. На данной стадии пациент не отмечает никаких симптомов заболевания, но при этом уровень мочевой кислоты в крови превышает 60 мг/л. Это состояние не требует специального лечения, достаточно лишь регулярного контроля уровня мочевой кислоты и ведение здорового образа жизни с соблюдением диеты. При правильно организованном режиме симптомы подагры могут даже не реализоваться, или пройдут годы до развития первого приступа заболевания.
- Вторая стадия — острый приступ. На этом этапе кристаллы мочевой кислоты, откладываемые в суставах, активируют воспалительный процесс, что приводит к появлению выраженных болевых ощущений и отека в области пораженного сустава. Боль самостоятельно стихает, даже без проводимого лечения, в течение от 3 до 10 дней. Так как за первым приступом последуют другие, рекомендуется немедленно обратиться за помощью к специалисту. Промежуток между приступами может длиться несколько месяцев, но вероятность повторной атаки с каждым днем возрастает, поэтому важно своевременно начать лечение и вести контроль над уровнем мочевой кислоты.
- Третья стадия – подострое течение. Эта стадия подразумевает период между приступами. В это время симптомы заболевания отсутствуют, и суставы работают нормально. Тем не менее, отложение кристаллов мочевой кислоты продолжается, и это может стать причиной повторных, более выраженных и болезненных приступов подагры в будущем.
- Четвертая стадия – хроническая узелковая подагра. В запущенных случаях заболевание приобретает хроническую форму, исходом которой является деформация и разрушение костной и хрящевой ткани в области поражения. Так как продолжающееся воспаление продолжается и наращивает интенсивность, не исключается поражение почек с развитием почечной недостаточности.
Лечение острого приступа
Лечение подагры предусматривает постепенное воплощение в жизнь нескольких этапов терапии. Прежде всего, очень важно снять острые симптомы заболевания. Дальнейшее лечение направлено на то, чтобы предотвратить обострение симптомов подагры в будущем.
При приступе подагры необходимо обеспечить достаточный отдых для пораженных суставов и постараться как можно меньше травмировать сустав одеждой или обувью. В случае нестерпимой боли, можно приложить лед. После чего желательно сделать компресс на больное место с мазью Вишневского или димексидом.
В употребление пищи лучше сильно ограничиться, можно употреблять жидкие каши и овощные бульоны. Рекомендуется пить достаточное количество воды, зеленого чая, также можно кисель, молоко, минеральную или простую воду, но с добавлением лимонного сока.
При подагре лечение назначается индивидуально и включает медикаментозные препараты, физиотерапевтические методы и диету. Необходимо учесть все побочные действия лекарств при наличии других заболеваний, поэтому необходим постоянный врачебный контроль.
Основу терапии составляет специальная диета, направленная на уменьшение в рационе больного насыщенных пуринами продуктов. Если больной сможет придерживаться назначенной диетотерапии, тогда образовавшиеся шишки на суставах начнут исчезать, а организм восстанавливаться.
В рацион нужно включать блюда, отваренные в воде или приготовленные на пару. Соль нужно почти исключать. Также противопоказаны рыбные и мясные бульоны, холодец. Рекомендовано употребление большого количества овощей. Их следует принимать в сыром виде, для разнообразия меню можно иногда запекать их или отваривать.
Для снижения уровня мочевой кислоты применяются препараты антиподагрического действия (сульфинперазон, алопуринол, уралит и другие). В сочетании с физиотерапией и медицинскими препаратами применяется и фитотерапия. Подагру лечить должен врач, он точно скажет что можно использовать в домашних условиях для избавления от недуга.
-
купирование острого приступа (подагрического артрита);
-
медикаментозная коррекция избытка мочевой кислоты;
-
диета и профилактика повторных обострений.
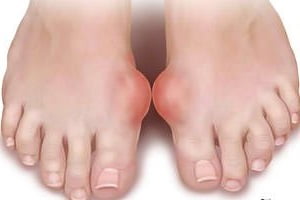
Лечение подагры при первичном возникновении или повторной атаке в виде артрита проводят с помощью противовоспалительных препаратов.
Нелекарственные методы:
- соблюдение диеты;
- ограничение употребления алкоголя;
- уменьшение избыточного веса.
Диета при подагре является довольно строгой, но выполнение диетических рекомендаций является залогом успешного лечения. Продукты, которые богаты пуринами, подлежат исключению или минимизации. Обильное щелочное питье помогает почкам избавиться от избытка мочевой кислоты в крови (почки — единственный орган, выводящий мочевую кислоту).
Начнем с главного источника пуринов — птицы и мяса. Курица — один из самых вредных видов птицы. Курице немного уступают (содержат меньше пуринов) утка и гусь. Индейка замыкает список, обладая самым низким содержанием пуринов среди птицы. Говядина — лидер среди мясных продуктов по содержанию пуринов, далее идут телятина и свинина, баранина.
Что касается рыбы, то самые вредные — лососевые виды, далее шпроты, килька, сардины, треска. Морские обитатели, живущие в раковинах (устрицы), являются самыми богатыми на пурины. Субпродукты также очень вредны (мозги, печень, легкие, почки), так же, как и холодец, мясные бульоны и соусы. Колбасу (любую) стоит полностью исключить из рациона. Не рекомендуются также: грибы и грибные бульоны, бобовые, щавель, яйца, шоколад, дрожжи, рис полированный, инжир, геркулес, капуста цветная, дрожжи. Алкогольные напитки запрещены (особое внимание пиву, вину, шампанскому).
Объем употребляемой за сутки жидкости — 2-2,5 литра. Рекомендовано щелочное питье: щелочная минеральная вода, вода с добавлением лимона, соки.
Теперь о бедных пуринами продуктах — как раз о тех, которые необходимо есть. Ими являются: молоко и молочные, молочнокислые продукты, многие овощи (капуста белокочанная, картофель, огурцы, помидоры, морковь, лук), орехи, фрукты, мучные изделия, крупы, мед, масло сливочное. Отварное мясо и рыбу рекомендуется есть 2-3 раза в неделю. Можно есть сало, так как жир почти не содержит пуринов. Некоторые исследования свидетельствуют, что 1,5 литра кофе в день приравнивается к 100 мг аллопуринола, а таккже известно, что вишня и черешня обладают гипоурикемическим действием.[4][15]
Лекарственные методы
Лечение приступа подагры:
- колхицин и нестероидные противовоспалительные препараты — это первое, чем стоит лечить приступ подагры. Колхицин является растительным препаратом (производное безвременника). При приеме колхицина довольно часто возникают побочные эффекты (рвота, жидкий стул, сильный дискомфорт в животе, синдром мальабсорбции, геморрагический энтероколит, редко возникает миелосупрессия и гиперкоагуляция), поэтому стоит строго придерживаться рекомендуемых дозировок. Нестероидные противовоспалительные препараты (ацеклофенак, нимесулид, диклофенак, эторикоксиб) стоит принимать в максимальных терапевтических дозировках — меньшие могут быть неэффективны. Анальгетики при подагре неэффективны;
- глюкокортикоиды внутрисуставно, внутрь или парентерально, когда противопоказан колхицин, нестероидные противовоспалительные препараты или же лечение ими неэффективно. Эти препараты дают выраженный эффект, но должны быть назначены только врачом, злоупотребление глюкокортикоидами имеет необратимые последствия (развитие сахарного диабета, неконтролируемая артериальная гипертензия и т. д.);
- канакинумаб (Иларис) — моноклональные антитела к интерлейкину-1, используются у пациентов с частыми приступами (более трех приступов за последний год), которые не могут принимать колхицин и НПВП.[12][20]
Лечение хроничекого подагрического артрита
Чтобы успешно лечить хроническую подагру, нужно предупредить образование и растворить уже имеющиеся кристаллы моноурата натрия, а для этого необходимо поддерживать уровень мочевой кислоты ниже 360 мкмоль/л.
- аллопуринол — урикодепрессор, доза подбирается индивидуально с врачом. При почечной недостаточности доза подбирается под особым контролем. Аллопуринол подлежит отмене во время приступа;[18]
- фебуксостат (аденурик) — используется при неэффективности аллопуринола, выводится печенью, является альтернативой для лечения пациентов с патологией почек;
- бензбромарон — блокирует обратное всасывание мочевой кислоты в канальцах почек и способствует ее выведению через почки и кишечник;
- пеглотиказа — раствор ферментов, который расщепляет подагрические соли, в РФ не зарегистрирован, применятся только при тяжелом течении подагры;
- первое время, для исключения повторных приступов, можно использовать колхицин (0,5-1,0 грамм в сутки).[5][16]
Пациенты подлежат диспансерному наблюдению у врача-ревматолога. Врач определяет периодичность контроля анализов, меняет (увеличивает или уменьшает) дозы получаемых препаратов, занимается лечением приступа. Противоподагрические средства принимаются длительное время. Также к лечению сопутствующей патологии могут быть подключены смежные специалисты (кардиолог, эндокринолог, уролог, нефролог). Пациент может быть госпитализирован в ревматологическое отделение при длительном по времени приступе, неэффективном лечении на амбулаторном этапе, а также для подбора постоянной терапии.
Первое в лечении подагры — это купирование боли. Больные, страдающие подагрой, должны знать перечень мероприятий, способных уменьшить болевые ощущения во время обострения:
- Покой поврежденной конечности.
- Холод на болезненный очаг: мокрое полотенце, пузырь со льдом, бутылка с холодной водой.
- Препараты НПВС (Ортофен, Вольтарен, Напроксен, Диклофенак) в таблетках или инъекциях (уколы несколько повышают а/д, рекомендуется делать в первой половине дня).
Как лечить подагру и добиться стойкой ремиссии скажет только квалифицированный врач, опираясь на результаты диагностики конкретного случая. Мы рассматриваем общие меры терапии.
При остром подагрическом артрите проводят противовоспалительное лечение. Чаще всего используют колхицин. Его назначают для приёма внутрь обычно в дозе 0,5 мг каждый час или 1 мг каждые 2 ч, и лечение продолжают до тех пор, пока:
- Не наступит облегчение состояния больного;
- Не появятся побочные реакции со стороны желудочно-кишечного тракта или
- Общая доза препарата не достигнет 6 мг на фоне отсутствия эффекта.
Колхицин наиболее эффективен, если лечение начинают вскоре после появления симптомов. В первые 12 ч лечения состояние существенно улучшается более чем у 75 % больных. Однако у 80 % больных препарат вызывает побочные реакции со стороны желудочно-кишечного тракта, которые могут проявляться раньше клинического улучшения состояния или одновременно с ним.
При приёме внутрь максимальный уровень колхицина в плазме достигается примерно через 2 ч. Следовательно, можно предположить, что его приём по 1,0 мг каждые 2 ч с меньшей вероятностью обусловит накопление токсичной дозы до проявления терапевтического эффекта. Поскольку, однако, терапевтическое действие связано с уровнем колхицина в лейкоцитах, а не в плазме, эффективность режима лечения требует дальнейшей оценки.
При внутривенном введении колхицина побочные эффекты со стороны желудочно-кишечного тракта не наступают, а состояние больного улучшается быстрее. Важно помнить, что внутривенный путь введения требует аккуратности и что препарат следует разводить в 5—10 объёмах обычного солевого раствора, а вливание продолжать не менее 5 мин.
Как при пероральном, так и при парентеральном введении колхицин может угнетать функцию костного мозга и вызывать алопецию, недостаточность печёночных клеток, психическую депрессию, судороги, восходящий паралич, угнетение дыхания и смерть. Токсические эффекты более вероятны у больных с патологией печени, костного мозга или почек, а также у получающих поддерживающие дозы колхицина. Во всех случаях дозу препарата необходимо уменьшить. Его не следует назначать больным с нейтропенией.
Профилактика
Прогноз зависит от своевременности и успешности начатого лечения, приверженности пациента к лечению, соблюдения диетических рекомендаций. По большей части прогноз благоприятный, но он ухудшается при развитии поражения почек, которое может стать даже причиной смерти пациента.
Строгое соблюдение диеты является основным моментом в профилактике приступов подагры. Необходимо ограничить употребление алкоголя, не принимать некоторые лекарства (мочегонные препараты из группы тиазидов и петлевые мочегонные, неселективные бета-блокаторы, аспирин, никотиновую кислоту, леводопу). Если пациент худеет, то следует опасаться быстрой потери веса. Нужно стараться избегать обезвоживания и тяжелых физических нагрузок, воздействия низких температур. В профилактических целях аллопуринол может быть назначен только пациентам, страдающим онкологическими заболеваниями и получающим химиотерапию.[14]
Чтобы предупредить появление новых приступов и свести проявления подагры к минимуму, следует придерживаться некоторых правил:
- Не принимать аспирин, который может вызвать повышение объема мочевой кислоты и вызывать обострение.
- Не подвергать больной сустав по возможности никаким нагрузкам. При болевых ощущениях прикладывать на 15-20 минут лед к пораженному суставу.
- Не менее получаса в день уделять физкультуре, регулярно делать гимнастику и зарядку.
- Регулярно проводить врачебное обследование и измерять уровень мочевой кислоты.
- Пересмотреть свой рацион в пользу фруктов, овощей и круп, избегать употребления субпродуктов, колбас, жиров.
- Выпивать в день не менее двух литров воды, чтобы помочь почкам вывести из организма, накопившуюся кислоту.
Прогноз благоприятный и выздоровление зависит от степени заболевания и соблюдения адекватного лечения. Чем раньше больной пойдет к врачу, пересмотрит собственный образ жизни и начнет лечение, тем больший шанс стойкой ремиссии. Без правильного лечения подагра достаточно быстро прогрессирует, особенно у склонных к ней пациентов преклонного и зрелого возраста, поэтому относится к заболеванию по принципу «схватит-опустит» — категорически нельзя.
Чтобы вылечить подагру в домашних условиях, и снизить количество приступов следует ограничить до минимума употребление пищи, при расщеплении которой образуется значительное количество мочевой кислоты: печень, говяжий язык, грибы, сардины, рыбная икра, фасоль, горох, пиво. Необходимо пить много жидкости — до трех литров в день.
Диета при подагре: продукты, которые нужно есть и избегать
Диета должна сократить уровень мочевой кислоты в крови, что снизит вероятность повторяющихся болезненных приступов и замедлит прогрессирование повреждения суставов.
Режим питания при подагре запрещает употребление продуктов:
- Грибы.
- Инжир, малина, изюм и свежий виноград.
- Бобовые культуры.
- Шоколад, какао, крепко заваренный чай, кофе.
- Соль (полное исключение или суточное употребление не более 1/2 ч. л.).
- Кремовые торты.
- Пряности и специи (можно уксус, лавровый лист).
- Жирное мясо/рыба, копчености, блюда из субпродуктов (особенно холодец).
- Алкоголь.
- Зелень — шпинат, цветная капуста, щавель, листья салата.
Разрешенные продукты:
- Птица, нежирная рыбы (рекомендуются отварные 2-3 раз в недельном меню).
- Сахар без ограничений и мед (при нормальном уровне глюкозы в крови).
- Хлеб (белый, ржаной), макароны.
- Овощи (лучше в свежем виде), фрукты (особенно полезны цитрусовые и вишня).
- Молоко, творог, кефир, сливочное масло.
- Сок, минеральная вода.
Употребление теплой минералки или стакана воды с добавлением лимонного сока ускорят метаболизм. Также обменные процессы нормализуются при еженедельном разгрузочном дне.
Пациентам с подобным диагнозом следует более внимательно отнестись к своему питанию, в частности исключить из рациона насыщенные пуринами продукты. Здесь важно отметить, что необходимо исключить как переедание, так и голодание, к тому же нельзя допускать резкого снижения веса, это может привести к обострению заболевания.
Как лечить подагру в домашних условиях? Наиболее правильная диета при подагре предполагает переход на вегетарианский рацион питания или диету №6.
Желательно есть:
- Овощи, лучше в отварном виде, сваренные на пару, запеченные в духовке с небольшим добавлением соли;
- молочные продукты;
- ягоды, преимущественно смородина разных сортов, арбузы;
- отруби, хлеб из отрубей;
- орехи, фрукты и сухофрукты;
- минеральная вода.
Нежелательно есть:
- жирное мясо;
- субпродукты (почки, печень, язык сельскохозяйственных животных);
- красную рыбу;
- важно свести к минимуму прием соли;
- алкоголь, кофе;
- сладких газированных напитков.
Доказано, что клубника, вишня, смородина и прочие ягоды темно-красных и синих цветов вызывают снижение концентрации мочевой кислоты в крови, поэтому больные подагрой могут есть их в любом виде и количестве.
Диетологи для больных с подагрой обычно назначают диету N6. Эта диета отличается тем, что в ней сохраняется полная калорийность, однако при этом снижено количество потребляемых животных жиров, соли и белка. Диета при подагре включает повышение количества употребляемой жидкости.
Что касается питания, то оно дробится и подается пациенту небольшими дозами. Именно по питанию при подагре можно видеть, как идет процесс ремиссии.
Любой врач-ревматолог скажет, что правильное питание при терапии подагры является важнейшей составляющей лечения. Если больной не изменит рацион принимаемой пищи, то просто не выздоровеет. Ведь именно неправильное питание является основным фактором возникновения подагры.
Перечень продуктов, которые рекомендованы людям с диагнозом подагра:
- Рыба, мясо. Не более двух раз в течении 7 дней (150г). Только в отварном или запеченном виде!
- Грецкие орехи, Яйца куриные.
- Овощи (картофель, капуста, кабачки).
- Каши, мучные продукты. В очень небольших дозах.
- Ягоды. Арбуз, клубника, черника.
- Молочная продукция.
- Масло растительное, сливочное (не более 10г) в сутки.
- Фрукты. Апельсины, яблоки, персики.
Составляя меню для человека больного подагрой, нужно учитывать то обстоятельство, что все блюда готовятся при помощи варки, или на пару. В сыром виде могут подаваться только фрукты и овощи.
Утренний кофе, или чай, больному придется заменить, на компоты, морсы, или отвары из целебных трав (мята, шиповник).
Один раз в неделю полезно устраивать так называемый разгрузочный день. Вот примерное меню на этот случай:
- Фруктовый разгрузочный день. В рацион входит 1-1,5 кг различных фруктов. Исключением является банан, виноград.
- Овощной. Рацион состоит из приготовленных (отварных, запеченных) овощей. При этом в блюда нельзя добавлять масло и соль.
- Кефирный. Рацион составляет 1-1,5 л кефира, или до 450 гр творога.
Благодаря разгрузочным дням больной сможет сократить уровень мочевой кислоты и улучшить процесс обмена веществ.
Кроме полезных продуктов также существует список того, чего нельзя есть больному подагрой:
- Субпродукты. Язык, печень, мозг.
- Мясные и рыбные блюда с повышенным содержанием жира (холодец, супы, бульон).
- Молодое мясо (молодых животных).
- Блюда, приготовленные при помощи копчения, маринования, острые, жаренные.
- Спиртное.
- Блюда из бобовых (горох, соя, фасоль).
- Блюда соленные. Соль оказывает очень плохое влияние на больного с подагрой.
- Острые специи, соусы и приправы.
В случае обострения болезни пациенту нужно перейти на питание, состоящее в основном из жидкой пищи (некрепкие бульоны из овощей, кисломолочные продукты, соки из фруктов и овощей, жидкие каши и отвары).

В процессе лечения больной должен принимать как можно больше обыкновенной (без газа) воды. Очень полезно пить минеральные воды (Боржоми), некрепкий зеленый чай.
Народные средства
Чаще всего лечат подагру именно в домашних условиях, но прежде чем начинать принимать какие-либо лекарства, следует обязательно посетить врача. Даже если вы считаете, что знаете про подагру все, проведение анализов крови и мочи с целью контроля содержания уратов, может назначить только специалист. Полноценная диагностика поможет вовремя увидеть проблему и назначить адекватное лечение.
Как и большинство хронических заболеваний, вылечить подагру полностью невозможно и основная цель лечения – это сведение к минимуму частоты и тяжести обострений недуга. А если приступа все же не удается избежать, то задачей терапии становится облегчение состояние пациента и скорейшее наступление ремиссии.
Лечение подагры в домашних условиях народными средствами в первую очередь направлено на устранение болезненных ощущений. Необходимо предпринимать и ряд других меры – в частности, очистить суставы от скопившихся в них солей мочевой кислоты. С этой целью используют ванночки, компрессы, принимают внутрь травяные отвары и настои.
Ванночки
Залить стакан цветков ромашки 10 литрами воды, добавить 2 ложки морской соли. Оставить раствор для настаивания. Сделать 15-минутную ножную ванночку
Компрессы
- Настойку валерианы (3 флакона) смешать с тройным одеколоном. Смазывать пораженные участки на ночь. Для лучшего воздействия рекомендуется смочить ватку в полученной смеси, положить на больной сустав, сверху покрыть полиэтиленовой пленкой и обвязать теплой тканью.
- Полкилограмма йодированной соли залить чистой водой и кипятить до испарения всей жидкости. К полученной массе добавить 200 г куриного жира или вазелина, смешать, нанести на проблемный участок, покрыть шерстяной тканью и обмотать бинтом.
- Цветки ромашки и бузины смешать, приготовить на их основе настой, залив кипятком на 2 часа. Прикладывать к больным суставам.
- Популярный народный способ лечения подагры – компрессы с йодом. Йод смешивают с 5 измельченными таблетками аспирина и наносят на проблемные зоны.
При обострении болезни хорошо помогает поочередное воздействие холодом и теплом. В первый день к суставу прикладывают холод, на второй – делают согревающий спиртовой компресс. Для этого салфетку или сложенную вчетверо ватку смачивают спиртом (водкой) и накладывают на сустав, оборачивают сверху пищевой пленкой и фиксируют чистой шерстяной тканью или бинтом.
- Эффективную мазь от подагры готовят в домашних условиях из шишек хмеля. Их измельчают до порошкообразного состояния, смешивают с одинаковым количеством сливочного масла и нагревают на водяной бане. Полученное средство втирают в болезненные участки.
- В русских деревнях этот недуг лечили согревающей мазью на основе сливочного масла и спирта. Ингредиенты нужно смешать, затем испарить спирт, и лечебное средство готово к употреблению.
Пчелиные укусы

Пчелиные укусы для лечения подагры подойдут только тем, у кого нет аллергии на пчелиный яд.
Апитерапия подходит не всем: у многих людей есть аллергия на пчелиный яд. При отсутствии аллергической реакции терапия пчелами дает очень хороший эффект.
Ее проводят в соответствии со следующей схемой: в первый день прикладывают к болезненному участку две пчелы, во второй – три, в третий – четыре и т.д. Лечение продолжают 7 суток.
Их действие направлено на очищение суставов от солей мочевой кислоты.
- Нераскрывшуюся еловую шишку с семечками вымыть, залить кипятком (350 мл) и оставить на ночь. Принимать настой трижды в сутки.
- Прекрасным средством для чистки суставов является лавровый лист. 10 граммов сырья заливают полутора стаканами воды и кипятят в эмалированной посуде, не накрывая крышкой. Соблюдение последнего условия необходимо, поскольку в листьях лавра содержится значительное количество эфирных масел. Они оказывают отрицательное влияние на почки, которые нередко поражаются при подагре. Кастрюлю снимают с огня, укутывают чистым полотенцем и оставляют на 3,5-4 часа. Полученный отвар пьют небольшими порциями.
- Традиционный рецепт для очищения организма предусматривает употребление тщательно промытого риса. Две ложки риса засыпают в банку, заливают водой. Воду меняют ежедневно, 4-5 дней подряд. Варят кашу без добавления соли и масла и съедают натощак. После такого завтрака нельзя есть и пить минимум 3,5-4 часа. В процессе промывания из зернышек удаляется крахмал, и они приобретают свойства губки: втягивают в себя соли, вредные продукты жизнедеятельности. Процедуру повторяют 30-45 дней подряд.
- К самым полезным продуктам при подагре относится земляника. Ее лучше есть в сыром виде. Оптимальный результат достигается при одновременном употреблении березового сока (прочитайте статью о сборе, хранении и применении березового сока).
- Состояние пациентов улучшает и отвар корней сельдерея. Столовую ложку измельченного сырья заливают 400 мл воды, варят примерно 5-7 минут и принимают по 25 грамм до еды.
- Еще один полезный напиток – чай из череды. Его нужно пить в горячем виде.
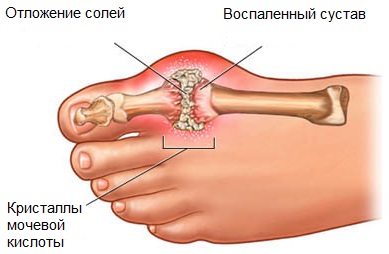
Лечить подагру надо быстро — после первого же приступа, не дожидаясь необратимых изменений в суставах и почках. Иначе подагра переходит в хроническую форму и становится спусковым механизмом для развития атеросклероза, диабета, других болезней, которые на фоне подагры очень быстро прогрессируют.
После первого же приступа, несмотря на хорошее самочувствие больного, следует обратиться к ревматологу и пройти обследование. При магнитно-резонансной томографии видно, что в аорте, коронарных сосудах, других органах и тканях выпадают мельчайшие тофусы, которые со временем увеличиваются.
Подагрический тофус — это отложение кристаллов мочевой кислоты в мягких тканях в виде своеобразных гранулём при подагре.
Лечение зависит от причины, вызвавшей это заболевание.Подагра может быть:
- Метаболической, вызванной нарушением обмена веществ;
- Почечной, причина болезни — понижение нормальной функции почек;
- Смешанной, когда присутствуют оба этих фактора.
При повышенной выработке мочевой кислоты диагностируется первичная подагра.Если с выводом кислоты не справляются почки, то это – вторичная подагра.
При почечной (вторичной) подагре следует обратить внимание на восстановление нормального функционирование почек. Врач должен провести обследование и назначить соответствующее лечение.
При метаболической (первичной) подагре нужно снизить в организме уровень мочевой кислоты.
Характерный признак: появление тофусов – подкожных «узелков», состоящих из уратов (солей мочевой кислоты). Они хорошо видны на фото «подагрических» кистей. В основном расположены на пальцах рук.
Понизить уровень мочевой кислоты в крови можно двумя способами:
- уменьшить количество вырабатываемой организмом мочевой кислоты;
- увеличить скорость ее выведения из организма.
- Основной лекарственный препарат традиционной медицины для выведения мочевой кислоты, который назначают врачи, — Аллопуринол или его аналог — Тиопуринол. Однако помните, что эти препараты нельзя принимать во время обострения болезни — приступа подагры.
- Противовоспалительные нестероидные препараты для снятия воспаления и боли, для купирования приступа.

Медикаментозное купирование приступа подагры включает в себя прием нестероидных противовоспалительных средств: индометацин, ибупрофен, фенилбутазон, напроксен, эторикоксиб и другие.Эти препараты плохо влияют на желудок. Поэтому их принимают через 15 минут после еды по 1-2 таблетки 2 раза в день, курсом 1-2 недели. Препараты должен подбирать врач.
Колхицин традиционно используется для лечения подагры: для облегчения состояния при острой подагре и для профилактики ее обострений, особенно в течение первых нескольких месяцев лечения аллопуринолом или средствами, способствующими выведению мочевой кислоты.Колхицин быстро уменьшает воспаление, вызванное кристаллами уратов.
Противовоспалительные лекарственные препараты
Лучше не ограничиваться одними таблетками, а использовать комплексную терапию.
В лечении подагры в домашних условиях применяются народные средства и препараты, препятствующие образованию мочевой кислоты или ускоряющие её выделение из организма.
Так же для лечения подагры важна диета с пониженной калорийностью и ограничением пуринов. Из питания исключаются алкоголь, мясные бульоны, субпродукты.Чтобы вылечить подагру в домашних условиях быстро и эффективно, нужно обязательно наладить режим питания. Если человек начнет себя строго контролировать в питании и придерживаться малопуриновой диеты, тофусы станут исчезать, приступы прекратятся.
- Исключить из употребления:
Жареное мясо, мясные и рыбные консервы, мясной и рыбный бульоны, копчености, печень, почки, уксус, острые приправы, какао, шоколад, спиртные напитки, газированные напитки. - Ограничить в питании следующие продукты:
соль, сахар, Колбасы, соления, отварную рыбы и мясо, грибы, сало, бобовые, щавель, шпинат, цветную капусту, сельдерей, редис, крепкий чай и кофе. - Чаще всего включать в рацион при подагре нужно:
Молоко, молочные и молочнокислые продукты, картофель, хлеб, крупы, сырые овощи, свежие ягоды и фрукты, особенно яблоки, морковь, клубнику, смородину. - Очень полезны щелочные минеральные воды, разгрузочные дни на основе яблок, апельсин, творога и кефира.
- Жидкости выпивать не менее 1,5 — 2-х литров в сутки
В зависимости от соблюдения диеты, новый приступ подагры может развиться через несколько недель, месяцев или лет.
Для больного подагрой нежелательны для частого включения в рацион питания продукты, содержание в которых пуринов превышает 30 мг на 100 гр продукта.Содержание пуринов в продуктах питания (в мг/100г)Чай 2800Телятина 48Какао 1900Горох 45Кофе 1200Бобы 44Шоколад 620Говядина 40Сардины 120Кура 40Печень животных 95Кролик 38Шпроты 92Гусь 33Сельдь 79Крупа овсяная 30Свинина тощая 70Шпинат 23Чечевица 70Рис 18Язык животных 55Спаржа 14Рыба речная 48-54Хлеб пшеничный 8Свинина жирная 48Редис 6
Витамины С и Р способствуют растворению мочевой кислоты и наиболее полному выведению ее из организма.Для выведения мочевой кислоты из организма рекомендуется обильное питье, до 1,5-2 л свободной жидкости в день. Можно пить некрепкий чай, фруктовые, ягодные, овощные соки, молоко, щелочную минеральную воду.
Благотворно влияют на течение подагры физические упражнения, направленные на развитие подвижности суставов. Они способствуют меньшему отложению солей в суставах. Показаны комплексы утренней гигиенической гимнастики, лечебная физкультура, ходьба, легкий бег, ходьба на лыжах.
Образ жизни
После устранения болевого синдрома врач обязан убедиться, что уровень мочевой кислоты остается безопасным для пациента, и дозировка аллопуринола подобрана правильно. Для этой цели проводится регулярное определение уровня мочевой кислоты с помощью биохимического анализа крови. В начале лечения это необходимо делать каждые 2-4 недели, в дальнейшем каждые 6 месяцев.
Если оптимальная доза лекарства подобрана, пациент соблюдает диету, вернулся к физическим упражнениям, не сталкивается с подагрическими атаками, не нуждается в приеме обезболивающих и противовоспалительных средств, дозу аллопуринола можно медленно снижать под контролем врача. Практика показывает, что полностью отменить его удается довольно редко. К сожалению, в подавляющем большинстве случаев больные, отменившие аллопуринол, вынуждены возвращаться к нему после повторной подагрической атаки.
Когда нужна операция?
Оперативное лечение подагры проводится редко. Краткое описание возможного оперативного вмешательства и показания к ним:
- Удаление тофусов – требуется при их сильном разрастании или воспалении.
- Вскрытие полости сустава, дренирование гнойных полостей. Вскрытие показано при наличии гнойных осложнений подагры (флегмоны, бурсита, артрита).
- Эндопротезирование суставов. Такую операцию проводят у больных с тяжелым подагрическим поражением крупных сочленений (тазобедренного, плечевого, коленного).
Большинство случаев подагры можно успешно вылечить консервативными методами.
На купирование артрита уходит около недели. Противорецидивное лечение проводят продолжительными курсами пожизненно: это может быть либо соблюдение диеты, либо диета с приемом базисных препаратов.






