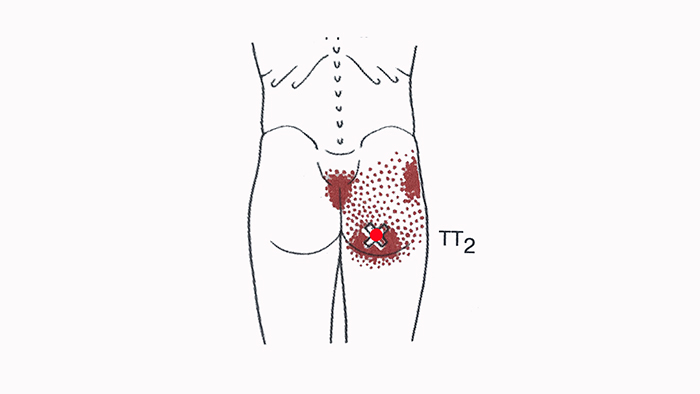
Средняя ягодичная мышца болит

Причины боли в ягодичной мышце
Болеть мышцы бедра и ягодиц без причины не могут. Болевой синдром развивается в результате патологических изменений в позвоночнике и пояснично-крестцовом отделе. Установить характер боли и точную локализацию самостоятельно не представляется возможным. Часто пациенты жалуются на болезненность в конкретном месте, но часто истинная причина — совершенно в ином.
Причинами болей в ягодичных мышцах могут быть следующие патологии:
- остеохондроз поясницы, межпозвоночная грыжа;
- остеоартроз тазобедренных суставов;
- остеомиелит подвздошной или бедренной кости;
- флегмона, абсцесс;
- травмы крестца, хребта, копчика;
- растяжение, гематомы, переломы;
- защемление седалищного нерва в области грушевидной мышцы;
- люмбаго (повышенный тонус мускулатуры поясницы, ягодиц бедер);
- заболевания органов малого таза (аднексит);
- патологические процессы в прямой кишке (проктит, геморрой, парапроктит);
- миалгия на фоне инфекционных поражений и переохлаждения;
- миозит – воспаление в мышцах;
- артриты;
- поясничный стеноз;
- нарушение кровотока в артериях или аорте;
- новообразования в забрюшинной области;
- синдром хронического сдавливания мышц ягодичной области;
- онкология (лимфосаркома, миелома, метастазы подвздошных костей);
- туберкулез костной ткани;
- перелом шейки бедра;
- паховая грыжа.
- бурсит;
- тендинит сухожилия, соединяющегося со средней ягодичной мышцей;
- введение лекарственных препаратов внутримышечно.
В период вынашивания ребенка женщины жалуются на то, что болят мышцы попы. Подобные состояния связаны с избыточной нагрузкой на позвоночник. С ростом плода увеличивается и нагрузка на организм, смещается центр тяжести, искривляется хребет.
В третьем триместре боль только усиливается, ведь ребенок к этому времени достигает больших размеров, а головка оказывает значительное давление на дно таза. Увеличенная матка сдавливает нервные корешки и сосуды. Характер болей напоминает клиническую картину при остеохондрозе. Для облегчения состояния специалисты советуют выполнять несложные упражнения, носить специальное белье и бандаж.
В ягодице острая боль может проявляться и по другим, малоизвестным причинам, среди которых выделяют:
- Кокцигодинию;
- Плоскостопие;
- Синдром Пирифортиса;
- Искривление позвоночника;
- Анальный абсцесс;
- Рак тазовых костей;
- Геморрой;
- Опоясывающий лишай;
- Стеноз позвоночника и многое другое.
Самой частой причиной возникновения боли в ягодичной области является воспаление какой-либо ткани, вызванное инфекционным процессом или травмой. В некоторых случаях боль может появляться на фоне злокачественного поражения костной ткани. Другой причиной появления болевого синдрома служит неправильное выполнение внутримышечного укола.
Причины боли в ягодице
| Название заболевания | Механизм возникновения болей в ягодице | Другие симптомы патологии |
| Гнойное поражение кожи | ||
| Гнойно-некротическое поражение волосяного фолликула (фурункул) | Омертвение тканей (в том числе и нервных окончаний), которое возникает в центре фурункула, приводит к возникновению очень сильной боли. Наиболее выраженная боль наблюдается на 3 – 4 сутки, когда происходит гнойное расплавление стержня фурункула. | Температура тела может подниматься до 37 – 38ºС. После отторжения или удаления стержня фурункула боль стихает, а кожа в этом месте в течение 2 – 3 дней рубцуется. |
| Поражение кожи стрептококковой инфекцией (эктима) | Боль возникает вследствие того, что на месте гнойничка формируется глубокая болезненная язва. В течение 2 – 3 недель язва рубцуется и боли проходят. | На начальном этапе заболевания на коже появляется пузырь, в котором содержится гной или гнойно-кровянистое содержимое. Гнойник засыхает с образованием корки, которая после отторжения обнажает глубокую язвочку. |
| Воспаление подкожно-жировой клетчатки | ||
| Поражение подкожно-жировой клетчатки (панникулит) | Сдавливание кровеносных сосудов и нервов соединительнотканными бляшками или узлами приводит к возникновению сильной боли и отеку тканей. | Нередко температура тела повышается до 37 – 38ºС, появляется озноб. Также пациенты могут жаловаться на головную боль и сердцебиение (ощущение неправильной или усиленной работы сердечной мышцы). |
| Поражение мышечной ткани | ||
| Синдром грушевидной мышцы (воспаление мышцы, которая сдавливает седалищный нерв) | Чаще всего патологическое напряжение грушевидной мышцы возникает из-за пояснично-крестцового радикулита (поражение крестцовых и поясничных корешков). В итоге грушевидная мышца воспаляется и сдавливает седалищный нерв, что и вызывает болевые ощущения. | Боль может распространяться в поясницу и бедро. Также наблюдается некоторая задержка при акте мочеиспускания (нарушается функция сфинктеров). При сдавливании ягодичной артерии возникает перемежающая хромота, при которой во время ходьбы в нижней конечности возникает боль, заставляющая остановиться. |
| Воспаление мышц ягодичной области (миозит) | Воспаленные мышечные ткани сдавливают сосуды и нервные окончания в ягодичной области, что приводит к возникновению болей различной интенсивности. | Мышечная боль (миалгия) усиливается при надавливании на мышцу, во время ходьбы, при смене погоды. Нередко над областью поражения наблюдается уплотнение тканей и покраснение кожи. Длительное течение миозита может приводить к частичной или полной утрате функциональности мышечной ткани (атрофия). В некоторых случаях патологический процесс может распространяться на другие мышцы. |
| Поражение нервной ткани | ||
| Воспаление седалищного нерва (ишиас) | Сдавливание седалищного нерва приводит к его воспалению и возникновению болевых ощущений. Болевой синдром при ишиасе может проявлять себя по-разному. Боль может быть жгучей, стреляющей, колющей, тянущей или ноющей. Нередко боли имеют приступообразный характер. | Помимо боли в ноге ощущается чувство жжения, онемения или «мурашек». Чаще всего поражается только одна конечность. Иногда при вовлечении в патологический процесс полового нерва может возникать непроизвольное мочеиспускание или дефекация. |
| Поражение тазобедренного сустава | ||
| Дегенеративно-дистрофическое поражение тазобедренного сустава (остеоартроз или коксартроз) | Дистрофические изменения, наблюдаемые в суставном хряще, постепенно приводят к его разрушению. При этом сочленяющиеся кости не выдерживают чрезмерного давления, что вызывает их патологическое разрастание. В суставе возникает воспалительный процесс, который ведет к образованию воспалительной жидкости (экссудат). В итоге капсула сустава, где расположены болевые окончания, растягивается данной воспалительной жидкостью. Другая причина боли – чрезмерное трение сочленяющихся костных фрагментов, так как в надкостнице расположено большое количество болевых рецепторов. Боль, кроме тазобедренного сустава, может локализоваться в ягодичной и/или паховой области. | Чувство дискомфорта и скованность в суставе, особенно в утренние часы. Также боль усиливается при физической нагрузке. Прогрессирование болезни приводит к тугоподвижности в суставе и хромоте. |
| Туберкулез тазобедренного сустава | В пораженном суставе накапливается воспалительная жидкость, которая растягивает капсулу сустава. Также хрящевая и костная ткань постепенно разрушается, что также приводит к возникновению умеренного или выраженного болевого синдрома. | При ощупывании сустава выявляется его припухлость. В зависимости от стадии заболевания может наблюдаться снижение мышечного тонуса мышц ягодичной области и бедра. В запущенных случаях наблюдается ограничение в подвижности сустава, мышечная контрактура (ограничение пассивных движений) и хромота. |
| Поражение прочих тканей | ||
| Воспаление синовиальной оболочки тазобедренного сустава (синовит) | Боль возникает из-за чрезмерного растяжения капсулы сустава (в состав которой также входит и синовиальная мембрана), где расположено большое количество нервных окончаний. | Наблюдается ограничение в подвижности тазобедренного сустава, а также спазм мышц. Отмечается припухлость сустава. Боль возникает и усиливается во время движения. |
| Воспаление синовиальной сумки тазобедренного сустава (бурсит) | Возникновение боли связано с воспалением одной или нескольких синовиальных сумок тазобедренного сустава. В результате синовиальная сумка растягивается экссудатом, что и приводит к возникновению боли. Боль может отдавать в пах, ягодицу и на наружную поверхность бедра. | На начальном этапе бурсита пациентов беспокоит довольно острая боль. В дальнейшем, при прогрессировании заболевания, болевые ощущения немного стихают. Усиление боли возникает после длительной ходьбы и ночью, если спать на стороне пораженного тазобедренного сустава. |
Боль в ягодичной области возникает не только вследствие различных инфекционных процессов, но также и на фоне травмы или поражения костей злокачественной опухолью.
- Травма ягодичной области. Ушибы области ягодицы нередко приводят к возникновению гематом (ограниченное скопление крови) довольно больших размеров. Также в некоторых случаях наблюдается отслоение кожи вместе с подкожно-жировой клетчаткой. Боль в данном случае является сильной и пульсирующей.
- Лимфосаркома представляет собой злокачественную опухоль, которая поражает клетки лимфатической системы, лимфатические узлы и внутренние органы. В некоторых случаях вторично может поражаться поясничный и крестцовый отдел позвоночного столба, что может вызвать болевые ощущения в ягодичной области.
Чаще всего диагностика причин болей, которые возникают в ягодичной области, проводится ортопедом, травматологом, дерматологом, неврологом или хирургом.
Диагностика пиодермии (
) осуществляется хирургом или дерматологом. Диагноз ставится на основе клинической картины заболевания и визуального осмотра пораженной кожи. Для определения типа возбудителя проводится бактериальный посев вместе с антибиотикограммой (
Для того чтобы точно подтвердить диагноз панникулит необходимо сделать биопсию узла (взятие кусочка ткани для микроскопического исследования), при которой выявляют поражение жировой клетчатки вместе с ее перерождением в соединительную ткань. Кроме того, необходимо сдать анализ крови и анализ мочи, биохимический анализ, которые косвенно могут подтвердить диагноз.
Данный диагноз подтверждается врачом-дерматологом. В некоторых случаях требуется дополнительная консультация ревматолога.Невролог или ортопед могут помочь в диагностике синдрома грушевидной мышцы. Для этого проводится физикальный осмотр, в ходе которого определяется осанка, походка и локализация боли.
Также необходимо собирать подробную информацию о заболевании. Подтвердить диагноз помогает рентгенография, которая помогает определить степень поражения подвздошно-крестцовых суставов и крестцового сегмента позвоночника. По сравнению с рентгенографией более точные результаты способен дать другой метод – магнитно-резонансная томография.
Если есть подозрение на инфекционную природу заболевания, то тогда необходимо сдать анализ крови и мочи.Для диагностики миозита потребуется консультация невролога. Диагноз ставится на основании характерных жалоб, клинической картины и электромиографии. Электромиография представляет собой способ регистрации электрических потенциалов, которые возникают в скелетных мышцах для оценки активности мышцы.
В некоторых случаях может понадобиться ультразвуковое исследование мышц для оценки их структуры. Также необходимо сдать общий анализ крови, в котором могут быть обнаружены признаки воспалительного процесса (повышение скорости оседания эритроцитов, увеличение числа белых кровяных клеток, повышение С-реактивного белка).
Ишиас диагностируется врачом-неврологом. Типичная симптоматика и сбор анамнеза (вся необходимая информация о заболевании) позволяет с уверенностью судить о данной патологии. Также проводится проверка рефлексов и силы в нижних конечностях. Для постановки точного диагноза также могут понадобиться такие дополнительные методы диагностики как рентгеноскопия, компьютерная томография или магнитно-резонансная томография, которые позволяют оценить состояние нервной ткани, позвоночников и межпозвоночных дисков (именно из-за поражения позвоночного столба чаще всего и возникает ишиас).
Диагностикой и лечением коксартроза занимается врач-ортопед. Именно он на основании клинических проявлений заболевания и рентгеновского снимка может с уверенностью определить дегенеративно-дистрофическое поражение тазобедренного сустава. Более того, благодаря рентгенограмме можно установить стадию или степень заболевания и причину, которая привела к нему.
В некоторых случаях для более детального изучения поражения костных структур и мышечной ткани назначают пройти компьютерную томографию или магнитно-резонансную томографию.Для выявления туберкулезного поражения тазобедренного сустава наиболее важным методом исследования является рентгенография или компьютерная томография.
Первый метод является золотым стандартом на более поздних стадиях данного заболевания (артритическая фаза) в то время как второй метод позволяет выявить только лишь начинающиеся патологические изменения костной ткани. Диагноз ставится ортопедом с учетом клинической картины и данных рентгенограммы. Также проводится туберкулиновая проба, которая чаще всего является положительной.
Диагноз синовит тазобедренного сустава ставиться ортопедом и основывается, главным образом, на пункции пораженного сустава. В ходе данной манипуляции из сустава откачивается синовиальная жидкость, после чего ее отправляют для тщательного исследования. Также может быть назначено ультразвуковое исследование сустава для более детального изучения внутрисуставных структур сустава.
1. Межпозвоночная грыжа
Причины болей в ягодице может вызывать межпозвоночная грыжа поясницы. Когда выпячивается диск в позвоночнике, это приводит к острым или хроническим болям, отдающим в ягодицу. Зачастую, основанием является остеохондроз, который может возникнуть в любой возрастной категории. К этому заболеванию склоны молодые люди, не имеющие достаточных физических нагрузок, подобающего питания или корректную работу. Из-за таких факторов в позвоночнике образуются застойные процессы, нарушающие кровообращение.
Терапия болей в ягодичной зоне
Боль в ягодицах может сопровождаться целым рядом других симптомов, которые широко варьируются в зависимости от первопричины боли. Дополнительные симптомы, которые могут возникнуть параллельно боли в ягодице, включают:
- синяки;
- ограничение движения в пояснице или бедре;
- прихрамывание;
- боль в поясничном отделе позвоночника;
- мышечная слабость и онемение;
- боль, жжение или скованность в бёдрах, ногах или паховой области;
- воспаление и отёчность;
- нарушение чувствительности в виде жара или жжения.
В некоторых случаях боль в ягодице может возникать вкупе с другими симптомами, свидетельствующими о серьёзном или даже угрожающим жизни состоянии, степень опасности которого должно быть немедленно оценена специалистами скорой помощи. Немедленно звоните в скорую помощь, если у вас наблюдается любой из нижеперечисленных симптомов:
- кровавый стул или тяжёлое кишечное кровотечение;
- невозможность ходить или слабость в ногах;
- слабость в ноге или бедре, паралич.
Появление боли в ягодичной области может быть обусловлено проблемами и в области тазового кольца, и в позвоночнике, и во внутренних органах. Каждая патология характеризуется своим специфическим набором симптомов, кроме того, что болят ягодичные мышцы, причина и проявления требуют индивидуального подхода к лечению.
Основные заболевания, вызывающие болезненность ягодичных мышц:
- Дегенеративные, дистрофические поражения пояснично-крестцового отдела позвоночника с формированием остеохондроза, спондилеза, спондилоартроза, комбинированного стеноза поясничной локализации, протрузий, грыж дисков;
- коксартроз;
- сакроилеит;
- воспаление – остеомиелит;
- травмы поясничных позвонков, крестцовой, копчиковой зон, таза;
- посттравматические изменения в головках бедренных костей – остеонекроз, кисты;
- синдром грушевидной мышцы;
- миофасциальный болевой синдром на фоне люмбаго, гипертонуса, спазма мышц;
- заболевания органов репродуктивной системы – аднексит, аденома, простатит;
- воспалительное и сосудистое поражение прямой кишки – расширение геморроидальных вен, воспаление параректальной клетчатки, кишечника с формированием абсцессов и флегмон;
- первичная миалгия, являющаяся симптомом инфекционных болезней, переохлаждения;
- миозит ягодичных мышц;
- полимиозит;
- артриты суставов тазового кольца, например, ревматоидный, псориатический;
- стенозы и окклюзии брюшной аорты и её ветвей;
- опухоли забрюшинной локализации;
- хроническое сдавление мышц ягодицы;
- злокачественные процессы – очаги лимфосаркомы, миеломы, метастазов;
- туберкулёзное поражение костей;
- патологические переломы шейки бедра;
- паховые грыжи;
- воспаление сумки большого вертела;
- симптоматика перемежающейся хромоты;
- тендиниты, относящиеся к средней ягодичной мышце;
- плоскостопие;
- врождённые и приобретённые деформации позвоночника – сколиоз, кифосколиоз, гиперлордоз.
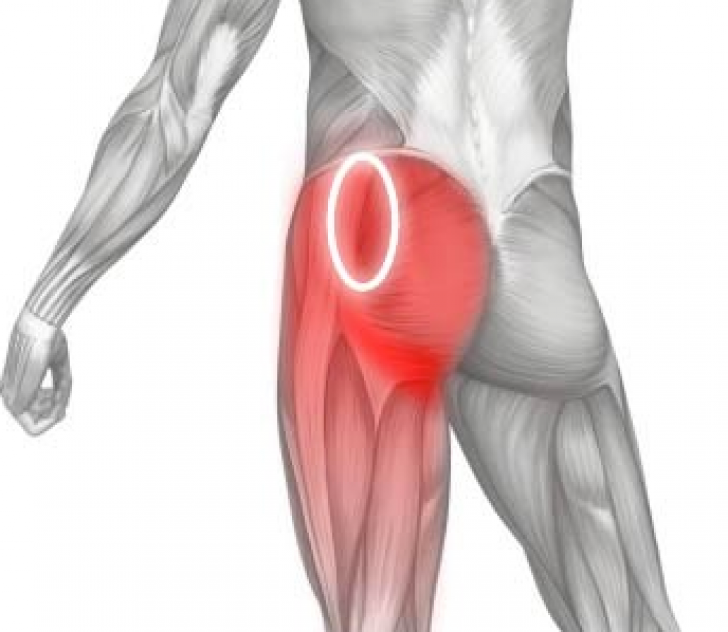
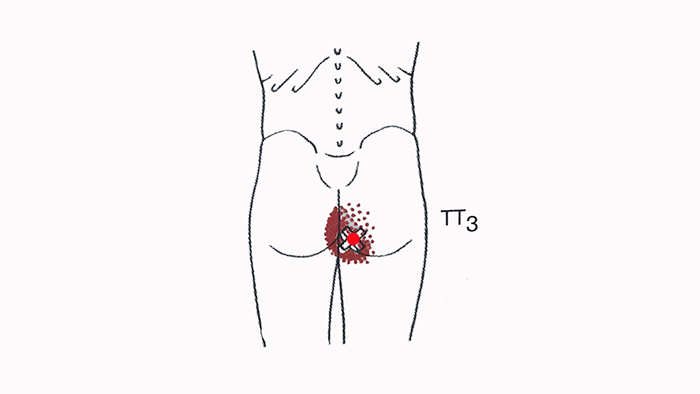
Из всеx ЯГОДИЧНЫХ МЫШЦ именно с большой мы чаще всего ассоциируем ягодицы. Развитие ягодичных мышц привело к появлению у человека прямого положения тела, позволило ему стоять, что освободило руки и сделало человеческую ловкость уникальной. Большая ягодичная мышца сверху прикреплена к крестцу и копчику в задней стороне тазовой кости. Снизу она крепится к кости бедра и к широкой тонкой фасции, которая идет от вершины бедра к колену.
Большая ягодичная мышца оттягивает бедро при подъеме по лестнице или на холм. При этом она вращает колено и отводит его в сторону. Особенно активна мышца при интенсивных нагрузках (во время бега, прыжков, при подъеме по лестнице, а также из положения сидя). Контрактура большой ягодичной мышцы управляет некоторыми движениями — при сидении, спуске по лестнице или наклоне.
Точки напряжения появляются в большой ягодичной мышце в основном вследствие ее непосредственной травмы (падения) или перенапряжения (например, при попытке предотвратить падение). Они могут развиться, если часто подниматься по склону вверх, наклонив корпус вперед. Плавание вольным стилем также способствует возникновению точек напряжения в этой мышце,так как в это время у пловца усиленно работают ноги.
Танцор, выполняющий арабеску или какую-либо другую сложную фигуру, тоже рискует заработать себе точки напряжения а большой ягодичной мышце, потому что его ноги испытывают повторяющиеся нагрузки. Сдавливание этой мышцы во время сидения ссутулившись на стуле или ношения в заднем кармане толстого бумажника тоже приводит к развитию точек напряжения.
Точка напряжения в большой ягодичной мышце обычно вызывает боль в ягодицах. Точка напряжения в области крестца ведет к возникновению болевых ощущений справа от крестца и в области ягодицы, прилегающей к нему. Чаще всего точки напряжения появляются в зоне седалищных костей. Они вызывают боль в ягодицах, которая распространяется глубоко внутрь.
В положении сидя на стуле иногда могут возникнуть ощущения, что вы сидите на раскаленном ноже. Подобные боли вызывает точка напряжения, часто появляющаяся в зоне копчика снизу от крестца. Если в этом месте есть точка напряжения, боль будет сильнее во время сидения, даже если при этом копчик не касается стула. Любые из этих точек, находящихся в большой ягодичной мышце, сокращают ее, что очень затрудняет возможность дотянуться до пола в положении сидя.
Отыскать точки напряжения можно в положении стоя или лежа на боку. А теперь лягте на спину, чтобы поработать над своими точками напряжения. Чаще всего точки напряжения находятся чуть выше костей, на которых вы сидите. Найдите эти кости, а затем твердые сплетения мышц, которые находятся возле них.
Когда вы найдете мягкое место, положите между ними и полом маленький твердый мячик. Расслабьтесь, дышите ровно и позвольте силе тяжести делать свое дело. Через несколько минут давление расслабит точку напряжения. Затем обследуйте область крестца. Если вы обнаружите там мягкие места, повторите процедуру с мячиком.
Растяжка 1: лягте на спину, обхватите рунами ногу пониже колена (с той стороны, с которой испытываете боль) и подтяните ее к плечу (с той же стороны). Сохраняйте это положение в течениесекунд
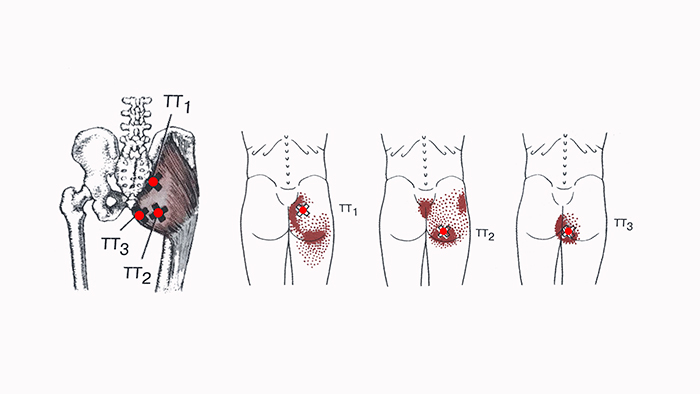
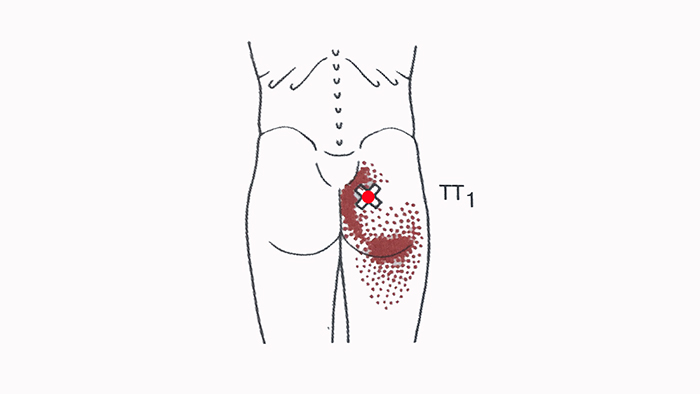
- Большая ягодичная мышца. Наиболее поверхностно располагается большая ягодичная мышца, которая напоминает по форме ромб. Данная мышца не только способна разгибать и поворачивать ногу (бедро) кнаружи, но и выпрямлять и поддерживать туловище. Большая ягодичная мышца одним концом прикрепляется к задней наружной поверхности подвздошной кости, далее проходит по боковой поверхности крестцовой кости и копчика, а затем, другим концом прикрепляется к бедренной кости и широкой фасции бедра. Данную мышцу окружает фасциальный футляр, который состоит из поверхностного и глубокого соединительнотканного листка. Между этими листками проходят фасциальные перегородки, которые разделяют данную мышцу на большое количество мышечных пучков. При нагноительном процессе, который возникает после неправильного выполнения внутримышечных инъекций, гной расплавляет глубокий листок фасциального футляра и устремляется в клетчаточное пространство, находящееся под большой ягодичной мышцей.
- Средняя ягодичная мышца залегает чуть глубже большой ягодичной мышцы. Она участвует в отведении бедра кнаружи, а также выпрямляет туловище, если оно согнуто вперед. Данная мышца берет свое начало от гребня подвздошной кости и широкой фасции бедра и крепится к большому вертелу бедренной кости.
- Грушевидная мышца имеет форму равнобедренного треугольника и отвечает за поворот бедра и ноги кнаружи (наружная ротация). Также данная мышца способна наклонять таз в свою сторону при фиксировании ноги. Грушевидная мышца берет свое начало от боковой поверхности крестца. Затем мышечные волокна через большое седалищное отверстие выходят из полости малого таза и направляются к верхней части большого вертела бедренной кости в виде короткого сухожилия.
- Верхняя близнецовая мышца представляет собой короткий тяж из мышечных волокон, который берет начало от седалищной кости и прикрепляется к вертельной ямке (ямка, находящаяся с внутренней стороны от большого вертела). Функция данной мышцы – поворачивать бедро и ногу кнаружи.
- Внутренняя запирательная мышца является мышцей с уплощенной формой, которая одним концом прикрепляется к внутренней поверхности тазовой кости, затем направляется в малое седалищное отверстие и прикрепляется к вертельной ямке. Внутренняя запирательная мышца, так же как и верхняя близнецовая мышца поворачивает бедро кнаружи.
- Нижняя близнецовая мышца представлена небольшим мышечным тяжем. Данная мышца начинается от седалищного бугра и прикрепляется к вертельной ямке. Нижняя близнецовая мышца вращает бедро кнаружи.
- Квадратная мышца бедра по форме напоминает прямоугольник, который сзади прикрыт большой ягодичной мышцей. Свое начало мышца берет от боковой поверхности седалищного бугра (небольшая возвышенность на задне-нижней поверхности ветви седалищной кости) и прикрепляется к межвертельному гребню (гребень, который расположен между большим и малым вертелом бедренной кости). Данная мышца поворачивает бедро кнаружи.
- Малая ягодичная мышца расположена чуть глубже и также участвует в отведении бедра. Одним концом данная мышца прикрепляется к наружной поверхности крыла подвздошной кости (верхушка кости), а другой – к одному из краев большого вертела.
- Наружная запирательная мышца имеет форму неправильного треугольника. Эта мышца берет свое начало от запирательной мембраны (мембрана из соединительной ткани, которая натянута между ветвями седалищной и лобковой кости). Затем пучки мышцы сходятся и переходят в сухожилие, которое прикрепляется к суставной капсуле тазобедренного сустава. Наружная запирательная мышца поворачивает бедро и ногу кнаружи.
- Кожный покров. Иногда к болям в ягодичной области могут приводить гнойные инфекции кожи. Нарушение целостности кожи ягодичной области может приводить к проникновению болезнетворных микроорганизмов (чаще всего речь идет о стафилококках и стрептококках) в сальные и потовые железы, а также волосяные фолликулы (стержень волоса). Фурункул является наиболее частой из таких патологий. При данном заболевании происходит поражение волосяного стержня и окружающих его тканей с образованием гнойного стержня. Наиболее выраженные боли наблюдаются на 3 – 4 сутки, когда в зоне стержня фурункула происходит гнойное расплавление тканей (некроз). Также боль может возникать и при эктиме. Данная пиодермия (поражение кожи гноеродными бактериями) характеризуется появлением на коже пузырька с гнойным содержимым. В дальнейшем гнойник разрешается с образованием язвочки, которая может доставлять дискомфорт в виде болевых ощущений.
- Подкожно-жировая клетчатка также может воспаляться и приводить к панникулиту. При панникулите происходит поражение жировой клетчатки и ее замещение на соединительную ткань. В некоторых случаях при данном заболевании образуются довольно крупные бляшки и инфильтраты, которые могут сдавливать кровеносные сосуды и нервы, что проявляется сильной болью.
- Синовиальные сумки. В некоторых случаях после неправильно выполнения внутримышечных уколов в ягодичной области могут возникать разлитые гнойные поражения синовиальных сумок. Именно поэтому так важно проводить инъекции в наружный верхний квадрант ягодицы. Наиболее часто нагнаивается большая сумка седалищного бугра и сумки, которые расположены между задней поверхностью крестцовой кости и кожей.
- Мышцы. Воспаление мышц ягодичной области также может становиться причиной возникновения болевого синдрома. Так, например, травма ягодичной области или неудачная внутримышечная инъекция может приводить к патологическому напряжению грушевидной мышцы, которая, в свою очередь, способна сдавливать седалищный нерв и вызывать ишиас.
- Сухожилия сустава могут воспаляться при травме или значительной физической нагрузке на нижние конечности. Главным симптомом трохантерита (воспаление сухожилий бедра) является боль, которая возникает в области галифе – на наружной поверхности ягодичной области. Боль обычно усиливается днем, при ходьбе и практически полностью стихает при отсутствии движения.
- Седалищный нерв. Ишиас или воспаление седалищного нерва возникает при сдавливании данного нерва, какими-либо тканями. Симптомы ишиаса зависят от степени сдавливания нервной ткани, а также участка, на котором это сдавливание происходит. Нередко ишиас проявляется острой болью в ягодичной области, которая несколько усиливается во время сидения. Иногда во всей ноге возникает чувство покалывания, онемения или жжения. Стреляющая боль может возникать во время попытки встать со стула. В начале заболевания симптоматика не особо выражена, но при прогрессировании приступы боли учащаются.
- Тазобедренный сустав может воспаляться как в результате прямой травмы и заноса болезнетворных микробов в сустав (падение на острый предмет), так и вторично – при заносе микробов из другого очага гнойной инфекции. Инфекционный артрит (воспаление сустава) приводит к сильнейшим болям в суставе, что делает невозможным движения в нем. При вывихе бедренной кости, трещине или переломе также возникает крайне сильная боль в суставе.
- Костная ткань. Иногда костная ткань и другие ткани тазобедренного сустава могут поражаться туберкулезной инфекцией. В этом случае боль в начале заболевания невыраженная, но по мере разрушения тканей сустава она может значительно усиливаться. Также костная ткань может подвергаться гнойно-некротическому поражению (остеомиелит). В этом случае болевой синдром является одним из основных симптомов.
Анатомия и функции ягодичной мышцы
- Верхний слой составляет малоподвижная и толстая кожа, очень чувствительна к боли. В ней расположены сальные и потовые железы, волосяные фолликулы.
- Подкожный слой состоит из клетчатки ячеистой структуры, которая формируется благодаря перемычкам соединительной ткани. В этом слое находятся поясничные и крестцовые нервы, верхние части ягодичных артерий.
- Мембрана из соединительной ткани от крестца и костей таза обходит большую ягодичную мышцу и переходит в широкую часть бедра.
- Большая ягодичная мышца, которая формирует ягодичную выпуклость. Ее функция заключается в сгибании и разгибании бедра, повороте в сторону, движению ноги от центра и к центру.
- Клетчаточное пространство под ягодицей занимает большую площадь. В передней части находится фасция, которая укрывает мышцы среднего слоя. Сзади расположен глубокий лист фасции большой ягодичной мышцы. В верхней части – две упомянутые фасции, которым отведена роль стенок этого пространства, крепятся к подвздошной кости.
- Средний пласт формируется из средней ягодичной, квадратной, грушевидной, запирательных и близнецовых мышц. Их главная задача – вращать бедро внутрь и наружу.
- Глубокий слой формирует малая ягодичная и наружная запирательная мышца. Они отвечают за отведение ног в стороны, удержание тела в вертикальном положении, поворот бедра наружу и внутрь.
- Под мышечным пластом расположены тазовые кости, шейка бедренной кости, связки.
Питание глубоких тканей обеспечивают верхние ягодичные, поясничные и подвздошно-поясничные артерии. Вены обеспечивают отток крови. Они расположены рядом с артериями, соединяются с глубокой общей сетью сосудов. Отток лимфы осуществляется в лимфоузлы, размещенные в паху.
Ягодичная область – большая слаженная система. Поэтому нарушение функций одной части влечет за собой негативные изменение в других участках.
- Миозит представляет собой патологический процесс, при котором мышечные ткани воспаляются. Причиной миозита может быть проникновение инфекции в мышцы на фоне гриппа или ангины, после ушибов или ранения ягодичной области, вследствие переохлаждения или после физического перенапряжения. В некоторых случаях воспаление мышц может возникать на фоне стресса или иметь аутоиммунную природу (иммунная система выделяет антитела к собственной мышечной ткани). Боль при миозите усиливается при движении или во время надавливании на пораженную мышцу. Стоит отметить, что боль дает о себе знать не только во время ходьбы, но и в покое. Кроме боли, при миозите наблюдается скованность в тазобедренном суставе, которая связана с патологическим напряжением мышечной ткани. В некоторых случаях в патологический процесс могут вовлекаться новые мышцы.
- Физическое перенапряжение может приводить к повышенному тонусу мышц ягодиц и проявляться тянущей болью. Чаще всего это может наблюдаться у нетренированных людей после длительной ходьбы или после интенсивных физических упражнений. Довольно часто данная мышечная боль локализуется не только в области ягодиц, но также в пояснице и в бедре.
- Внутримышечная инъекция при неправильном выполнении, может приводить к образованию уплотнения (инфильтрат), которое сдавливает мышечные ткани, приводя к их патологическому напряжению. Данное осложнение возникает при быстром введении лекарственных препаратов, а также если укол выполнялся недостаточно глубоко или не в тот квадрант ягодицы (инъекцию делают в наружный верхний квадрант ягодицы).
- Длительное пребывание в сидячем положении также может приводить к мышечным болям в ягодицах. Дело в том, что при длительном пребывании в позиции сидя кровеносные сосуды ягодичной области сдавливаются. В итоге снижение притока артериальной крови к мышцам ягодицы вызывает болевые ощущения.
Боли, отраженные от большинства триггерных точек в большой ягодичной мышце, проецируются в ягодицы, в некоторых случаях выходят за их пределы и усиливаются при ходьбе в гору, особенно при согнутом кпереди туловище.

Усиление боли, обусловленной поражением этой мышцы, происходит при резком сокращении и укорочении мышцы, например при плавании кролем или брассом. Подобная судорожная боль часто возникает в холодной воде. Такое появление боли и судорог во время подводного плавания может привести к параличу и несет значительную угрозу для жизни.
Длительное существование области повышенной раздражимости и перегрузку в большой ягодичной мышце может провоцировать наклон головы вперед при наличии кифоза грудного отдела позвоночника, в положении стоя, при котором происходит усиленное сгибание в тазобедренных суставах. Болевые точки в большой ягодичной мышце зачастую становятся активными при резких нагрузках, возникающих при потере равновесия и падении.
Вероятность такой активации бывает особенно высокой при попытке предотвратить падение, когда мышцу подвергают резкому сокращению с последующим удлинением. Триггерные точки также возникают при непосредственном ушибе мышцы в результате падения назад, например, на низкую ограду, ступеньку. Во время сна, в положении на боку с резко согнутой ногой, расположенной сверху, могут активироваться болевые точки, вызванные перерастяжением большой ягодичной мышцы.
То, что мы подразумеваем под ягодицей – это одна из ягодичных мышц, gluteus maximus или большая ягодичная мышца. Ее функции разнообразны – она отвечает за разгибание бедра при подъеме вверх, за вращение колена, частично за прямохождение, особенно активно функционирует мышца при беге, прыжках, приседаниях.
- Остеохондроз пояснично-крестцовой зоны, радикулопатия, межпозвоночная грыжа.
- Остеоартроз тазобедренного сустава.
- Заболевания суставов крестцово-подвздошной зоны (остеомиелит бедренной или подвздошной кости).
- Травмы позвоночника, крестца, копчика ( растяжение мышц, гематома, перелом).
- Компрессия седалищного нерва со стороны грушевидной мышцы (синдром грушевидной мышцы).
- Люмбаго, когда возникает гипертонус мышц поясничной зоны, а также бедер и ягодиц.
- Патологии органов малого таза у женщин – аднексит.
- Заболевания прямой кишки – проктит, парапроктит, геморрой, периректальный абсцесс.
- Миалгия как первичный синдром, связанный с инфекционными заболеваниями, переохлаждением.
- Миозит – воспалительный процесс в мышечной ткани ягодиц.
- Полимиозит.
- Различные виды артритов подвздошного сочленения, включая псориатический артрит.
- Поясничный стеноз.
- Окклюзия подвздошной артерий или аорты.
- Опухоли забрюшинной области.
- Синдром хронического сдавления ягодичных мышц.
- Злокачественные процессы – лимфосаркома, миеломная патология, метастазы подвздошной кости.
- Туберкулез кости.
Причины боли в ягодичной мышце также могут быть вторичными признаками таких заболеваний:
- Переломы шейки бедра.
- Паховая грыжа.
- Бурсит (вертельный).
- Ложная перемежающаяся хромота.
- Тендинит сухожилия, относящегося к средней ягодичной мышце.
- Боль в ягодице возникла спонтанно, отдает в спину, затем в ногу, усиливается, когда встаешь со стула, при ходьбе.
- Боль в ягодичной мышце не дает наступить на ногу, она онемела.
- Боль ощущается в середине ягодицы, она растекается по всей ноге вниз, сопровождается прострелом в пояснице.
- Боль в ягодице не стихает уже неделю, усиливается при подъеме по лестнице.
- Боль в ягодичной мышце постоянная, не стихает в положении лежа, ощущения тянущей, спазмирующей боли. Боль может уменьшаться от прогревания ягодицы.
Очевидно, что клинические проявления, симптомы боли в ягодичной мышце зависят от первопричины, времени возникновения, сопутствующих заболеваний. Приводим несколько вариантов описания симптоматики при следующих, наиболее распространенных патологиях:
- Самая типичная причина болевого симптома в ягодицах – дегенеративное поражение позвоночника, остеохондроз. При таких патологиях боль распространяется по поверхности ягодицы и иррадиирует по задней зоне бедра. Симптом усиливается при неловких движениях, физической нагрузке и может стихать в покое, в положении лежа, при массаже и прогревании.
- Стеноз, закупорка аорты или подвздошной артерии. Боль отличается интенсивностью в течение первых 30 минут, таким образом ее можно считать приступообразной. Болевое ощущение постепенно стихает самостоятельно, без применения какого-либо лечения, но часто рецидивирует в ночное время. Кроме боли в ягодичной мышце стеноз сопровождается слабостью, болями в ноге, покалыванием и онемением стопы, нередко частичной хромотой.
- Синдром грушевидной мышцы. Клиническая картина характерны тянущими, тупыми болями, часто сопровождающиеся жжением в мышцах ягодицы, в крестце и тазобедренной области. Боль стихает в горизонтальном положении, активизируется в движении, особенно при длительной ходьбе. Симптомы боли в ягодичной мышце могут носить иррадиирующий характер, отдают в область колена, в пальцы ног, нарушают нормальную походку.
- Люмбалгия характерна сильной, пульсирующей, простреливающей болью в спине, ягодицах, бедрах, часто симптом иррадиирует в ногу.
- Гнойно-воспалительный процесс в костной ткани бедра – остеомиелит. Симптоматика отличается резкими, острыми болями, нарушены все движения, боль не стихает даже в покое, сопровождается повышением температуры, головокружением, тошнотой. Острая гематогенная форма остеомиелита может спровоцировать коматозное состояние.
Что вызывает боль в ягодице?

Боль в ягодицах может быть вызвана множеством факторов. Например, пребывание в сидячем положении в течение длительного времени может вызвать онемение в ягодицах. Чрезмерная физическая активность может привести к болезненному растяжению связок и растяжению ягодичных мышц.
Боль в ягодице также может развиться в результате других травм, а также быть связанной с некоторыми патологиями, заболеваниями и состояниями, охватывающими непосредственно ягодицы или другие смежные области, такие как таз, копчик, бедро, верхнюю часть ноги или поясницу. Боль в ягодицах, вызванная патологиями или заболеваниями позвоночника и других структур, называют «отражённой» болью.
Самая частая причина возникновения боли в ягодице. Состояние связано с ущемлением седалищного нерва, который проходит в толще мышц ягодичной области. Часто сопровождается болью в пояснице, бедре, голени и стопе. Боль чаще всего односторонняя и может быть очень интенсивной. Часто вместо правильного диагноза ставится синдром грушевидной мышцы, существование которого спорно.
В этом случае лечение идет по неправильному пути и состояние постепенно ухудшается, межпозвонковая грыжа растет , растет и вероятность вертеброгенной инвалидности. Исчезновение боли при поясничной грыже не всегда положительный симптом, так как боль может спуститься на ногу и перейти в стопу, что является признаком прогрессии болезни.
Боль в ягодице может быть вызвана повреждениями или травмами, полученными в результате несчастного случая, определённых видов деятельности или физических упражнений. К таким причинам относятся:
- перелом или смещение, например, копчика, бедра, таза, поясничного отдела позвоночника или бедренной кости;
- травмы, ссадины или рваные раны ягодиц, бедра или ректальной области;
- мышечные спазмы в ягодичных мышцах;
- растянутые или порванные связки в бедре или поясничном отделе позвоночника;
- растянутые или порванные сухожилия или мышцы в паховой области, пояснице, а также растяжение подколенного сухожилия;
- тендинит (воспаление сухожилия).
Боль в ягодицах также может быть вызвана болезнями, расстройствами или другими состояниями, включая:
- анальный абсцесс (инфицированный, заполненный гноем нарыв, расположенный рядом с задним проходом);
- анальную трещину (маленькая болезненная трещина в анусе);
- артрит бедра;
- рак костей таза;
- бурсит (воспаление синовиальной сумки, защищающей сустав). Бурсит может быть вызван сидением в течение длительного периода времени на твёрдой поверхности;
- синдром сдавления, в результате которого нарушается кровоснабжение нервов и мышц;
- фибромиалгию (хроническое состояние, вызывающее боль, скованность или болезненность в мышцах, сухожилиях и суставах;
- гемморой (раздутые воспалённые вены в заднем проходе или прямой кишке);
- пилонидальную кисту (мягкий мешочек, который формируется на копчике и в дальнейшем инфицируется и заполняется гноем);
- синдром грушевидной мышцы (боль, покалывания или онемение в ягодицах, вызванное воспалением седалищного нерва);
- ишиас (жгучая, стреляющая боль, идущая от ягодиц вниз по задней стороне ноги, вызванная защемлением нервного корешка при дегенеративной болезни дисков в поясничном отделе позвоночника, межпозвонковой грыже или протрузии, опухоли, инфекции);
- опоясывающий лишай (болезненное заболевание, вызванное вирусом ветрянки);
- сужение (стеноз) позвоночного канала.
Остеоартроз тазобедренного сустава
Если болят кости в ягодицах, то это артрит тазобедренного сустава – воспалительный процесс. Недуг также называют кокситом.
Артрозное изменение тазобедренного сустава – коксартроз может быть ревматической, подагрической, дегенеративно-дистрофической природы. Может быть юношеский диспластический коксартроз.
Специфическим и посттравматическим артрозом в основном страдают молодые мужчины. В старших возрастных группах начинают преобладать женщины. Они более подвержены дегенеративно-дистрофическим поражениям.
Он развивается при комбинированном воздействии следующих факторов:
- метаболические и обменные нарушения;
- эндокринная патология;
- дегенеративно-дистрофическое поражение;
- инфекция;
- генетическая или наследственная предрасположенность;
- возраст;
- поражение сосудистого русла;
- избыточная масса тела;
- неблагоприятные условия окружающей среды;
- профессиональные вредности.
Болевые ощущения сосредоточены в ягодичной области и паху на стороне поражения. Могут быть иррадиации в коленный сустав и голень на стороне голеностопного сустава. Преобладает «стартовый характер» болевых ощущений, т. е. они появляются в момент начала движения и уменьшаются после того, как пациент расходится.
Постепенно боль становится постоянной и сохраняется во время движения, требует отдыха от нагрузки. Страдает функция сустава, нарушается качество жизни. Пациенты испытывают трудности при пользовании общественным транспортом, занятиях физкультурой и спортом, одевании носков.
При остеонекрозе характерным симптомом является наличие светлого промежутка, когда после интенсивной боли на протяжении нескольких недель, жалобы исчезают самостоятельно без лечения. Период наличия боли обусловлен ишемией головки бедренной кости. Повторно болевой синдром возникает при импрессионном переломе головки бедренной кости. Тогда развивается вторичный артроз тазобедренного сустава.
Стараясь снизить боль, пациенты принимают вынужденную позу, стараются меньше нагружать пораженный сустав при ходьбе. Из-за этого развивается избыточный прогиб в области поясницы. Вторично в процесс вовлекается поясничный отдел позвоночника.
При специфическом характере поражения – к ревматологу.
Диагностика боли в ягодице
Для эффективного лечения пациент должен пройти диагностику, задача которой – определение истинной причины болей. Нужно обследовать мышечные и сухожильные структуры, а также костную ткань. Кроме визуального осмотра и сбора анамнеза, врач назначает инструментальную диагностику:
- рентген – помогает выявить травмы, неправильное строение позвоночника и ТБС, артрозы и остеохондроз, а также опухоли;
- КТ – томография визуализирует результаты четче, чем рентген, дает трехмерные картинки;
- МРТ – дает информацию о мягких тканях и жидкостях, окружающих кости и суставы;
- – метод помогает найти инфекции, воспаления и вирусы, включая метастазы и абсцессы;
- общие анализы (кровь, моча) – определение инфекции и воспаления;
- УЗИ и пункция – назначают для определения опухолей.
На основе полученных данных доктор ставит диагноз и назначает лечение.
Болевой синдром, имеющий постоянный характер, требует консультации специалиста. Основная цель диагностики – исключение состояний, несущих угрозу жизни человека. Задача врача – собрать данные для анамнеза. Для этой цели назначают ряд процедур:
- Визуальный осмотр. Определение особенностей боли, тонуса мышц, чувствительности, биомеханические тесты помогают определиться с диагнозом наполовину.
- Рентген. Исследование направлено на выявление травм позвоночного столба, смещения дисков, врожденных аномалий развития, опухолей, остеохондроза и остеопороза.
- Компьютерная и магнитно-резонансная томография. Визуализация среза позвоночника, выявление патологий в мягких тканях, суставах.
- Изотопная контрастная сцинтиграфия. Определяет возможные метастазы, остеомиелит, абсцессы, дефекты позвоночных дужек.
- Электронейромиография. Метод используют с целью определения тонуса мышц.
- Пункция, УЗИ тазобедренных суставов. Назначают при выявлении злокачественных и доброкачественных опухолей.
- Общий анализ мочи и крови. Позволяет определить наличие или отсутствие воспалительных процессов в организме.
Диагностика первопричины боли в ягодицах начинается с посещения врача. Врач составляет историю болезни и проводит осмотр.
В целях диагностики ваш врач может задать следующие вопросы:
- в какой части ягодиц вы чувствуете боль или дискомфорт?
- когда началась боль?
- насколько долго длится боль?
- какие действия вызывают боль или способствуют усилению симптомов?
- есть ли у вас ещё какие-нибудь симптомы?
После сбора анамнеза и осмотра врач может направить вас на дополнительные обследования. При подозрении на межпозвонковую грыжу или другие болезни поясничного отдела позвоночника врач может рекомендовать проведение магнитно-резонансной томографии (МРТ) или других радиологических исследований. На данный момент золотым стандартом диагностики заболеваний позвоночника является проведение МРТ. С помощью МРТ можно оценить состояние всех структур позвоночника: костей, хрящей, связок, сухожилий и мышц.
Если боль в ягодице и мышцах не проходит без лечения в течении 1-2 дней, имеет тенденцию к распространению и нарастанию – это послужит поводом обратиться к медику за консультацией и выяснением вопроса: «В чем причина боли? Что болит?»
Доктор прежде всего соберет анамнез заболевания: выяснит когда, в связи с чем, с какой периодичностью болят ягодичные мышцы.
При визуальном и пальпаторном осмотре можно определить:
- зависимость возникновения боли от позы;
- тонус мускулатуры;
- чувствительность;
- подвижность;
- в чем выражается усталость.
Проводятся дополнительные биохимические тесты и пробы, позволяющие наиболее точно определить место поражения и выяснить, почему болит.
Чтобы выявить сопутствующие заболевания, которые могут вызывать этот симптом, необходимо провести еще ряд дополнительных исследований.
- Рентген позвоночника (можно выявить: травмы, смещение дисков, аномалии развития, остеохондроз и/или опухолевые процессы).
- Компьютерная томография позвоночника (выявляет, те же причинны, что и рентген, но более информативно).
- Магнитно-резонансная томография (исследуются прилежащие мягкие ткани).
- Сцинтиграфия (позволяет обнаружить метастазы, абсцессы, остеомиелит).
- Клинический анализ крови и мочи (наличие воспалительного процесса и/или ревматизма).
- Электронейромиография (оценивается тонус и иннервация ягодичных мышц).
- Ультрозвуковая диагностика.
- Пункция пораженного участка (назначается строго по показаниям при подозрении на опухолевый процесс).
Лечение
Лечение боли в ягодице напрямую связано с причиной возникновения болевой симптоматики. При заболеваниях позвоночника в большинстве случаев проводится консервативное лечение, включающее лечебную физкультуру, массажи, вытяжение позвоночника и т.д. Редко пациентам с большими межпозвонковыми грыжами или угрожающими симптомами (слабость в ноге, «провисание» стопы, онемение в паховой области, потеря контроля над мочеиспусканием и дефекацией) показано оперативное вмешательство.
Если пациент после курса лечения, когда были устранены все триггерные точки в мышце, восстановлена её иннервация и кровоснабжение, не будет заниматься физкультурой, слабая большая ягодичная мышца не сможет долго работать полноценно, и постепенно в ней снова будут формироваться триггерные точки, а значит, вернётся и боль.
по телефону
Возникшая боль в ягодичной области лечится по симптомам. Первое, что необходимо сделать, это как можно скорее выявить первопричину болевого синдрома, и лечить конкретное заболевание.
Терапию боли в ягодице и мышцах можно подразделить на два вида: консервативная и оперативное вмешательство.
Если боль незначительна, вызвана легкими ушибами и травмами, можно применить лечебный пластырь, примочки с противовоспалительными мазями. А незначительные болезненные ощущения, возникающие после проведения внутримышечных инъекций, можно устранить с помощью спиртового компресса или йодной сеточки на пораженный участок.
К методам консервативного лечения можно отнести:
- покой;
- лечебный массаж;
- согревающие компрессы;
- лечебный пластырь;
- нестероидные противовоспалительные средства;
- лечебная физкультура;
- физиотерапия;
- контроль массы тела;
- контроль выкатки велосипеда.
Если в болевой процесс вовлечены нервные окончания или серьезно поврежден позвоночник, свело ногу, могут быть применимы для лечения новокаиновые блокады.
Важно отметить, что назначать лечение может только врач, достоверно выявив причину боли. Самолечение может нанести значительный вред организму.
Как лечить боль от ягодицы до колена и ниже? Терапия болезненных ощущений в ягодичной зоне направлена на устранение первопричин. Блокирование источника болевых импульсов приводит к уменьшению боли и дискомфорта. Если боль в мышцах – самостоятельный симптом и источник неприятных ощущений, терапию проводят при помощи местного воздействия общего характера:
- обеспечение покоя, обездвиживание хребта;
- растяжение мышц;
- массаж;
- согревающие компресс и физиопроцедуры;
- мануальная терапия;
- применение местных нестероидных противовоспалительных средств («Вольтарен»);
- прием пероральных миорелаксантов («Мидокалм»);
- постизометрическая релаксация;
- снижение массы тела;
- ЛФК.
Что делать, если при уколе в ягодицу задели нерв? В таком случае для лечения назначают противовоспалительные обезболивающие препараты и физиотерапевтические процедуры. При обнаружении серьезных патологий позвоночного столба, корешкового синдрома назначают новокаиновые блокады.
Тактика терапии зависит от характера боли, скорости развития воспаления. Специалисты направляют силы на купирование болевого синдрома и предотвращение повторного развития патологии. Для лечения назначают не только анальгетики из нестероидной группы («Мелоксикам»), но и глюкокортикоиды («Дексаметазон»), антиоксиданты («Эмицидин»).
Массаж, мануальная терапия с целью растяжения мускул и физиотерапия дают положительные результаты. Именно благодаря комплексному подходу удается скорректировать состояние больного. Хирургические методы лечения практически не используют. Лишь при безрезультатной терапии и острых состояниях за дело берутся хирурги.
Возможные осложнения боли в ягодицах
Осложнения боли в ягодицах варьируются в зависимости от первопричины. Боль в ягодицах, вызванная незначительным растяжением, обычно хорошо поддаётся домашнему лечению (отдых, прикладывание льда).
В некоторых случаях невылеченная боль в ягодицах, вызванная серьёзными состояниями, такими как перелом позвоночника или перелом бедра, может привести к возникновению осложнений. Вы можете минимизировать риск серьёзных осложнений, следуя лечебному плану, составленному врачом.
Осложнениями невылеченной боли в ягодичной области являются:
- хроническая боль;
- инвалидизация;
- снижение качества жизни;
- ограничение движения, слабость и паралич в ногах, пояснице и бедрах.
Вы можете пройти консультацию невролога в одной из наших Клиник в Москве (для граждан РФ консультация проводится бесплатно).
Статья добавлена в Яндекс Вебмастер 3.09.2014, 16:27
Наряду с очень сложными и опасными процессами, протекающими в организме, боль в ягодичной мышце может возникнуть после проводимых внутримышечных инъекций. Очень болезненными считаются уколы витаминов и ряда антибиотиков.
Если болезненные ощущения не прошли в течение суток после инъекции, болит еще больше, можно заподозрить следующие патологические симптомы.
- Абсцесс, вызванный нарушением правил разведения лекарственного препарата (порошок разводится только дистиллированной водой).
- Злостное несоблюдение правил проведения инъекций.
- Занос извне патологического процесса в инъекционную ранку.
- Попадание иглы в сосуд при проведении манипулий.
- Попадание иглы в нервный ствол (осложнение очень серьезное, требует длительного лечения).
- Появление подкожного инфильтрата, связанного с тем, что лекарство введено не в мышечную, а в жировую ткань.
Дегенеративно-дистрофические поражения пояснично-крестцового отдела позвоночника
К дегенеративно-дистрофическим поражениям пояснично-крестцового отдела позвоночника относятся такие состояния как остеохондроз, спондилёз, спондилоартроз, спондилолистез, комбинированный стеноз, протрузии, грыжи межпозвонковых дисков.
Поначалу в клинической картине преобладает жалобы на то, что болит спина. Это состояние обусловлено защитным напряжением – дефансом поясничных мышц и называется люмбаго. Организм пытается защититься от боли, развивается мышечный спазм, ограничиваются движения в поясничном отделе позвоночника. Постепенно на фоне сниженной амплитуды движения развиваются артрозные и спондилёзные изменения.
Когда появляется выбухание – протрузия или выпадение межпозвонковой грыжи появляется корешковый характер боли. При страдании промежутка между пятым поясничным и первым крестцовым позвонками боль стреляет в ягодицу, вниз по задней поверхности ноги. Постепенно присоединяются неврологические выпадения в виде слабости в ноге и онемения по задней поверхности конечности. Это состояние уже называется не радикулит, а радикулопатия.
При компенсации имеются изменения только на магнитно-резонансных томограммах. При декомпенсации развивается перемежающаяся хромота – во время ходьбы боль в ягодицах и ногах настолько сильная, что требуется срочно присесть или прилечь, чтобы она исчезла. Периодически приступообразно на фоне мнимого благополучия развивается преходящая слабость в ногах. Например, пациент поднимается по ступенькам, внезапно ослабевают мышцы одной ноги. Нередко это приводит к падению.
Особенности болей в ягодице
Боли в ягодичных мышцах отличаются у каждого отдельно взятого пациента. Только врач может поставить правильный диагноз, основываясь на описании ощущения и локализации неприятных ощущений.
Виды болевого синдрома:
- спонтанная боль, отдающая в спину, нижние конечности, усиливается при ходьбе;
- сильная боль, вплоть до онемения ноги;
- болезненные ощущения в середине ягодицы, растекающиеся по конечности вниз и сопровождающиеся прострелом в поясничной области;
- постоянная неутихающая боль, усиливается при физических нагрузках;
- тянущая боль, сменяющаяся спазмами, усиливается при перегреве организма.
Неприятные ощущения в ягодичной области напрямую зависят от причин, времени появления и наличия сопутствующих болезней. На примере часто встречающихся патологий костно-мышечной системы рассмотрим виды боли:
- При остеохондрозе болезненность проявляется на поверхности ягодиц и распространяется по тыльной зоне бедра. Признаки усиливаются при неуклюжих движениях, физических нагрузках и стихают в состоянии покоя, после массажа и прогревания.
- При стенозе, закупорке аорты или артерий пациенты жалуются на интенсивную боль, которая не отпускает продолжительное время. Дискомфорт уменьшается сам по себе, но часто нарастает ночью. Кроме того, заболевание сопровождается вялостью, болями в нижних конечностях, онемением, хромотой и «бегающими мурашками».
- Синдром грушевидной мышцы развивается в результате поражения одноименных мышц. Характер боли в ягодицах, копчике и тазобедренном участке – тянущий, жгучий. Симптомы воспаления ягодичных мышц исчезают в положении лежа и нарастают при ходьбе. Часто боль в ягодичной мышце отдает в ногу, колени, пальцы.
- Люмбалгия характеризуется пульсирующей и сильной болью, отдающей в ноги. Пациенты ощущают прострелы в спине, бедрах, ягодицах.
- Остеомиелит развивается в результате воспалительных процессов в тканях бедра и накопления гнойного экссудата. Характер болевого синдрома – резкий, острый, постоянный. Человек теряет способность передвигаться. Дискомфорт не покидает даже в состоянии покоя. Болезнь сопровождается лихорадкой, головокружением, тошнотой.
- При флегмоне и абсцессе больной испытывает невыносимую боль, которая усиливается при сидении на твердой поверхности. Такие состояния сопровождаются лихорадкой и отечностью в участке воспаления.
- Межпозвонковая грыжа сопровождается острой болью в ягодицах, которой предшествует дискомфорт в поясничной области. Пациенты жалуются на болевые ощущения с левой и правой стороны.
Болезненные ощущения в месте инъекции – абсолютно нормальное явление, которое проходит самостоятельно. Усиление дискомфорта свидетельствует о том, что игла попала в маленький сосуд, нерв, жировую ткань. Ягодичные мышцы часто болят после тренировки, особенно у новичков. Когда организм привыкнет к нагрузкам, эти ощущения больше не будут тревожить.
Стоит заметить, что возникающая боль в ягодице нередко может отдавать в паховую область, поясницу, бедро или даже распространяется на всю нижнюю конечность. Болевые ощущения, которые возникают в данной области, могут сильно варьировать. Боль может быть едва ощутимой и не доставлять особого дискомфорта или быть крайне выраженной при сдавливании нервов, кровеносных сосудов.
Если боль возникает в ягодице и отдает в ногу, то речь, чаще всего, идет о воспалении седалищного нерва (
). Данный нерв является самым крупным нервом во всем человеческом организме. Его формируют все корешки крестцового сплетения и два нижних корешка поясничного отдела. Седалищный нерв осуществляет иннервацию не только ягодичной области, но и задней поверхности бедра и голени, а также стопы.
Характерным симптомом воспаления седалищного нерва является односторонняя боль, которая чаще всего возникает в пояснице и/или ягодице и иррадиирует (
) по всей ноге (
). Боль может быть стреляющей, колющей, жгучей, ноющей или тянущей. Кроме того, в ноге может ощущаться чувство жжения, онемения или «мурашек» (
). Боль усиливается в позиции сидя, стоя, а также при ходьбе.
- Грыжа поясничного межпозвоночного диска является наиболее частой причиной воспаления седалищного нерва. Данная патология характеризуется дефектом периферической части межпозвоночного диска (фиброзное кольцо), через которое выпячивается центральная часть диска (пульпозное ядро). В итоге выпячивание студенистого ядра межпозвоночного диска способно сдавливать седалищный нерв и приводить к поражению его ствола.
- Остеохондроз поясничного отдела позвоночника представляет собой патологию, в результате которой хрящевая ткань межпозвоночного диска постепенно теряет свою эластичность, что приводит к уменьшению пространства между самими позвонками и последующему сдавливанию нервных корешков поясничного отдела. Если происходит компрессия одного или двух нижних поясничных корешков, то тогда возникает боль в пояснице, ягодице и бедре.
- Синдром грушевидной мышцы довольно часто возникает на фоне пояснично-крестцового радикулита (сдавливание поясничных или крестцовых корешков) и характеризуется воспалением и патологическим напряжением данной мышцы. В итоге вовлеченная в воспалительный процесс мышечная ткань увеличивается в объеме и сдавливает седалищный нерв.
- Остеофиты поясничного и крестцового отдела позвоночника представляют собой патологические разрастания тел позвонков. Иногда остеофиты могут достигать крупных размеров (более 0,5 – 1 см), что приводит к сдавливанию седалищного нерва.
Нередко после внутримышечной инъекции (
) возникает болезненное ощущение, которое может сохраняться в течение нескольких часов, суток или даже недель. Возникновение боли связано с различными факторами и зависит от правильности выполнения самой манипуляции (
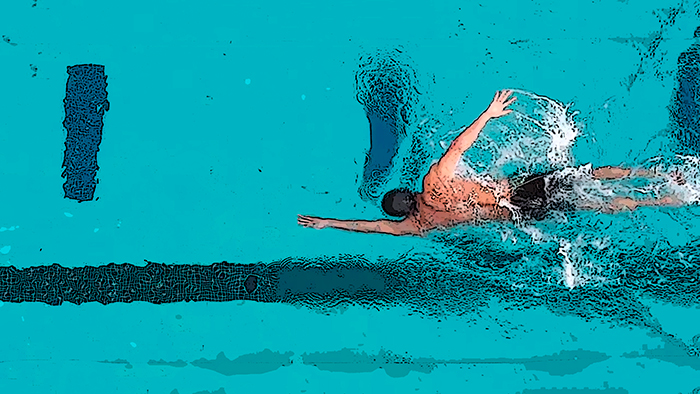
), вида препарата (
), состояния кожи и нижележащих слоев.
- Повреждение нервных окончаний. В некоторых случаях игла при уколе может попасть в нерв и повредить его. Также может возникнуть другой вариант, при котором нерв сдавливается лекарственным депо после укола. Стоит отметить, что при правильном проведении внутримышечной инъекции вероятность повреждения нервных окончаний достаточно невысока.
- Образование синяка возможно в том случае, когда игла повреждает кровеносный сосуд. Гематома (ограниченное скопление жидкости) может возникать и при слишком быстром введении лекарства. В этом случае лекарственное депо сдавливает сосуд, в результате чего он может лопнуть.
- Образование уплотнения (инфильтрата). В некоторых случаях введенное лекарственное средство до конца не рассасывается. Это приводит к тому, что окружающие ткани несколько увеличиваются в размере, а их плотность увеличивается. Другой причиной возникновения «шишки» или уплотнения является проникновение инфекции вглубь ягодичной области вместе с иглой, которое возникает при недостаточной обработке кожи спиртом.
- Гнойный нарыв (абсцесс) представляет собой наиболее опасное постинъекционное осложнение. Абсцесс представляет собой ограниченное гнойное поражение тканей, которое развивается в результате проникновения в организм гноеродных бактерий (стафилококки, стрептококки). При абсцессе уже в первые часы в месте укола возникает довольно сильная и пульсирующая боль. Кожа ягодицы краснеет, а также несколько отекает. При обнаружении данной симптоматики нужно как можно раньше обратиться к врачу. Чем раньше выявлено данное осложнение, тем больше вероятность, что лечение будет проводиться медикаментозным, а не хирургическим путем.
Тянущая боль в ягодице, как правило, является следствием сдавливания седалищного нерва. Именно при данном патологическом состоянии боль описывается как постоянная тянущая или «мозжащая». Боль может распространяться не только на ягодицу, но также и на заднюю поверхность бедра и голени. Стоит отметить, что боль не усиливается при кашле или чихании, а также не наблюдается снижение тонуса мышц ягодицы.
- Остеохондроз поясничного и крестцового отдела позвоночника характеризуется поражением хрящевой ткани межпозвоночных дисков. В дальнейшем расстояние между поясничными и крестцовыми позвонками уменьшается, что приводит к сдавливанию нервных корешков (радикулит), входящих в состав седалищного нерва. При данной патологии боль появляется в пояснице, ягодичной области, а иногда и в бедре. В мышцах ягодицы наблюдается патологическое напряжение. Боль усиливается во время ходьбы и при физических нагрузках.
- Образование инфильтрата после внутримышечного укола. В некоторых случаях тянущая боль возникает при образовании уплотнения или так называемой «шишки» после укола. Именно данный инфильтрат вызывает тянущую боль и чувство тяжести в ягодице.
- Чрезмерная мышечная нагрузка на нижние конечности также может стать причиной тянущей боли в ягодичной области. Наиболее часто данная картина наблюдается у нетренированных людей после длительных пеших прогулок или физических упражнений. Боль может также возникать в пояснице и бедре.
Сакроилеит
Хроническое воспаление в крестцово-подвздошных суставах развивается исподволь, постепенно. Заболевание начинается с повышенной утомляемости, снижению устойчивости к обычным физическим нагрузкам, болью в нижней части спины. Боль может быть в ягодичных мышцах с одной или двух сторон. Ремиссии сменяются обострениями, постепенно присоединяется боль и дискомфорт в поясничном отделе позвоночника.
В запущенных случаях присоединятся поражение сердца, аорты и глаз. Причина заболевания до конца не известна. Считается, что оно развивается в результате наследственной генетической аномалии. При манифестации заболевания в детском возрасте, оно протекает особенно тяжело, сопровождается патологией кишечника, поражением суставов конечностей.
Остеомиелит бедренной, подвздошной кости
Гнойное поражение бедренной, подвздошной кости может быть посттравматического характера или развивается в результате гематогенного распространении инфекции из отдалённых воспалительных очагов, ожоговых ран.
Особенно выраженная предрасположенность к данной патологии наблюдается у пациентов, родившихся с врождённым вывихом бедра, дисплазией тазобедренных суставов.
При несвоевременной коррекции вывиха бедра, он становится привычным, патологическим, страдает функция, часто развиваются артриты, ранние деформирующие артрозы. У данной категории больных имеется асимметрия строения таза, всей нижней конечности на стороне поражения, позвоночного столба.
До развития остеомиелита необходимо выполнение реконструктивного лечения. Если заболевание выявлено поздно, на стадии развития инфекционных осложнений остеомиелита, то лечения проводится в специализированном ортопедическом стационаре.
Профилактика
Профилактика болей в ягодичной мышце направлена на предотвращение развития неприятных ощущений. Она практически не отличается от действий по предупреждению болезней ОДА и мягких тканей, окружающих позвоночник.
Общие рекомендации по оздоровлению:
- регулярные занятия спортом помогут укрепить мышцы и скелет;
- разминка каждые 20-40 минут при сидячей работе восстанавливает питание тканей, снижает риск застоя венозной крови;
- комплексный подход к лечению патологий опорно-двигательного аппарата;
- предупреждение переохлаждения;
- своевременное обращение за медицинской помощью.

Гимнастика для ягодичных мышц
Чтобы после восстановления мышцы в задней части больше не беспокоили, необходима регулярная профилактика:
- заниматься умеренным спортом без тяжелых тренировок, делать упражнения можно в домашних условиях;
- при постоянном нахождении в статических позах каждые 30-40 минут делать разминку или менять положение тела;
- лечить заболевания позвоночника, суставов пояснично-крестцовой зоны;
- не переохлаждаться.
Для нормального питания тканей необходимо составлять полноценный рацион с овощами, фруктами, нежирным мясом. Животные и рафинированные жиры заменяют нерафинированным растительным маслом.





